不同手术切口的疤痕子宫产妇再次行剖宫产手术的临床分析
2023-01-23宋玉宝
宋玉宝
【摘要】目的:分析不同手术切口的疤痕子宫产妇再次行剖宫产手术的影响。方法: 选择我院2018年1月—2022年2月再次行剖宫产的114例产妇,将其分为两组,纵切口产妇51例为A组,横切口产妇63例为B组,对两组再次行手术时各项指标进行对比。结果:两组手术时间、胎儿娩出时间、新生儿评分对比,差异具有统计学意义(P<0.05);A组手术时间、胎儿娩出时间较短,新生儿评分较高。两组VSS、mAFS评分对比,差异具有统计学意义(P<0.05),体现在A组VSS、mAFS评分分别为(6.21±1.12)分、(3.26±0.53)分,分值均较低。结论:再次行剖宫产者,首次为纵切口者手术时间、胎儿娩出时间较短,术后粘连程度较低;横切口者,切口愈合后较为美观,但无上述优势。因而,在临床上要综合考虑产妇、胎儿等因素,选择较为恰当的切口方式。
【关键词】纵切口;横切口;疤痕子宫产妇;手术相关指标
Clinical analysis of repeated cesarean section for scar uterus parturients with different surgical incisions
SONG Yubao
Family Planning Service Center for Maternal and Child Health care of Zhuolu County, Zhangjiakou City, Hebei, Zhangjiakou, Hebei 075600, China
【Abstract】Objective:To analyze the effect of repeated cesarean section for women with scarred uterus with different surgical incisions. Methods:A total of 114 parturients who underwent cesarean section again in our hospital from January 2018 to February 2022 were selected and divided into two groups.51 parturients with longitudinal incision were in group A,and 63 parturients with transverse incision werein group B.The indicators of the two groups were compared when they were operated again.Results:There were statistically significant differences in operation time,fetal delivery time and neonatal score between the two groups(P<0.05);In group A,the operation time and fetal delivery time were shorter,and the neonatal score was higher.The VSS and mAFS scores of the two groups were compared,and the difference was statistically significant(P<0.05),which was reflected in that the VSS and mAFS scores of group A were (6.21±1.12) points and (3.26±0.53) points, respectively, and the scores were lower.Conclusion:For the parturients who underwent cesarean section again,the operation time and fetal delivery time of the first longitudinal incision parturient were shorter,and the degree of postoperative adhesion was lower;For women with transverse incision, the incision was more beautiful after healing,but without the above advantages.Therefore,in clinical practice,we should comprehensively consider factors such as maternal and fetal factors,and choose a more appropriate incision method.
【Key?Words】Longitudinal incision; Transverse incision; Scar uterus parturients; Surgery-related indicators
对于孕产妇而言,再次行剖宫产时,其难度系数较首次剖宫产大,在临床上,剖宫产有横切口、纵切口两种方式,上述方式技术均较成熟,为产妇解决无法顺产的途径,但其各有优缺点,因而,在进行首次剖宫产时要慎重考虑,综合对比[1-2]。为探究具体情况,现选择我院2018年1月—2022年2月再次行剖宫产的114例產妇作为研究对象,做如下报道。
1 资料和方法
1.1 一般资料
选择我院2018年1月—2022年2月再次行剖宫产的114例产妇,将其分为两组,纵切口产妇51例为A组,横切口产妇63例为B组。A组,年龄为24~39岁,平均年龄(29.15土6.57)岁,孕周37~41周,平均孕周(38.92±2.17)周,首次剖宫产指标:骨盆狭窄24例(47.06%),相对头盆不称15例(29.41%),妊娠高血压8例(15.69%),臀位1例(1.96%),胎儿窘迫3例(5.88%);B组,年龄 25~41 岁,平均年龄(29.54土6.34)岁,孕周37.5~42周,平均孕周(39.03土2.67)周,首次剖宫产指标:骨盆狭窄29例(46.03%),相对头盆不称16例(25.40%),妊娠高血压13例(20.63%),臀位2例(3.17%),胎儿窘迫3例(4.76%)。这两组患者在一般资料等方面对比,差异不具有统计学意义(P>0.05)。所有患者均已签署知情同意书,且通过伦理委员会批准。

纳入标推[3]:①所有产妇均为经产妇,且为疤痕子宫;②患者能进行正常沟通;③均为自然受孕,孕周在37周及以上。
排除标推[4]:①初产妇;②孕周不足37周;③非自然受孕,如体外受精等;④有合并症,如严重心肺功能障碍,严重生殖系统肿瘤,精神障碍等;⑤非正常引产,如胎儿畸形。
1.2 方法
所有产妇均行剖宫产手术,进行手术前,对产妇行留置导尿技术,而后进行麻醉,采取方法为硬膜外阻滞麻醉;沿原腹壁切口再次切开,对于切口疤痕,需将其切除,而后进腹。对于出现的粘连进行分离,粘连组织为腹膜、大网膜、子宫及肠管等;根据粘连程度给予不同的处理,电凝离断较厚粘连、束带粘连,直接剪掉轻薄的粘连,在此过程中,注意对大网膜血管、肠管进行保护。另作高位切口,位置选在子宫下端切口上方2~3cm,切开子宫壁全层,对切口行钝性扩大,对其进行人工破膜,将羊水洗净,娩出胎儿,对胎盘胎膜进行检查,看是否完整,而后缝合子宫浆肌层,采用的是1号可吸收线,对腹内子宫切口进行观察,看是否有出血、渗液的情况,而后对腹膜、腹直肌鞘进行缝合;依次缝合皮下组织、皮肤。为预防感染,在术后48h使用抗生素。
1.3 观察指标
两组术中、术后相关指标对比;包括术中出血量、手术时间、胎儿娩出时间、新生儿评分、切口美观程度等;(1)术中出血量:沾血纱布、负压引流瓶中血量;(2)切口美观度,采用VSS评分,具体包括瘢痕厚度、柔软度、色泽及血管分布等,总分为10分,得分与瘢痕程度呈负相关;(3)盆腔粘连程度对比,采用mAFS评分方法,具体包括粘连类型、范围及韧性,总分为11分,得分与粘连程度呈正相关。
1.4 统计学分析
采用SPSS 17.0统计学软件进行数据分析。计数资料采用(%)表示,进行χ2检验,计量资料采用(χ±s)表示,进行t检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组手术时间、术中出血量、胎儿娩出时间、新生儿评分对比
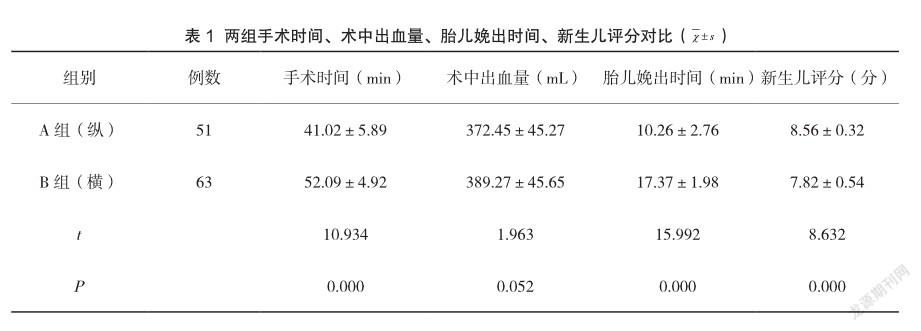
两组手术时间、胎儿娩出时间、新生儿评分对比,差异具有统计学意义(P<0.05);A组手术时间、胎儿娩出时间较短,新生儿评分较高;两组术中出血量对比,差异不具有统计学意义(P>0.05),见表1。
2.2 两组VSS、mAFS评分对比
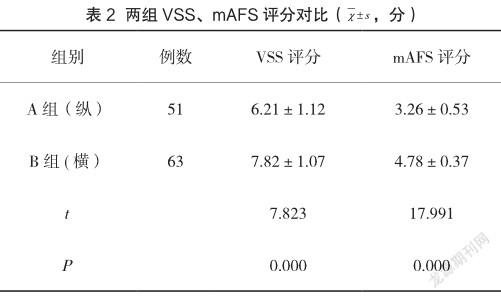
A组VSS、mAFS评分均较低,差异具有统计学意义(P<0.05),见表2。

3 讨论
孕育胎儿是每位育龄妇女必须经历的过程,孕周满37周后需选择适当的分娩方式。对于孕产妇而言,顺产为理想的分娩方式,该分娩方式为自然生理过程,不会对女性解剖结构造成损害,利于胎儿大脑发育,存在产后恢复较快等诸多益处[5-7]。但由于多种因素影响不能选择顺产,如骨盆狭窄、相对头盆不称、妊娠高血压、胎儿过大、胎儿窘迫及孕产妇精神因素等,只能选择另一种分娩方式,即剖宫产。
现如今,随着医学的不断发展,剖宫产手术技术较为成熟,其术后感染发生率大大降低,但该手术方式费用较高,且在术后有出现并发症的可能,如术后粘连、产后大出血等。在临床上剖宫产手术方法有两种,分别为纵切口、横切口,两种切口方式各有优劣势,对于有二胎意愿者,需慎重考虑首次剖宫产手术的切口方式,因二次剖宫手术的难度系数较首次剖宫产大。
手术横切口,切口沿着腹横纹进行,位置较低,将皮肤、皮下组织行锐性切开,对腹直肌、腹膜进行钝性分离,缩短进腹时间;在手术完成时,缝合腹直肌、皮下组织及皮肤,对腹膜不用缝合,使手术时间缩短;愈合后疤痕不明显,较为美观。但该手术方式,不利于再次行剖宫产,因该术式视野较小,不利于胎儿娩出;对腹直肌鞘、腹膜进行分离时,可使术中出血量增加;且由于腹直肌大面积暴露,加重盆腔、腹壁间的粘连,使手术难度加大。手术纵切口,切口部位在下腹部正中的脐耻之间,切开腹白线,在手术过程中,对腹部肌肉层无需作过多处理,对腹壁力量几乎不产生影响,手术完成时,缝合腹膜、腹白线;该手术方式利于胎儿娩出,出血量较小,但术式切口较大,在愈合后切口疤痕明显,不美观,且在术后疼痛明显。
本次研究中,两组手术时间、胎儿娩出时间、新生儿评分对比,差异具有统计学意义(P<0.05);A组手术时间为(41.02±5.89)min、胎儿娩出时间为(10.26±2.76)min,均较短;A组新生儿评分为(8.56±0.32)分,较高;陈学芸在研究中指出[8],再次行剖宫产患者,纵切口组手术时间为(42.02±4.66)min、胎儿娩出时间为(10.65±2.45)min,均较短,新生儿评分为(8.32±0.67)分,较高;本次研究结果与之相符。由此可知,再次行剖宫产患者,首次选用纵切口剖宫产术式可明显缩短手术时间、胎儿娩出时间,且娩出后新生儿评分较高。两组VSS、mAFS评分对比,差异具有统计学意义(P<0.05),体现在A组VSS、mAFS评分分别为(6.21±1.12)分、(3.26±0.53)分,分值均较低;周丽敏在研究中指出[9],再次行剖宫产患者,VSS、mAFS评分分别为(6.05±1.13)分、(3.31±0.34)分;本次研究结果与之相符。由此可知,再次行剖宫产者,首次采取横切口术后疤痕不明显,较为美观,但其粘连程度较高。出现这一现象的原因为:采用横切口方式,再次行剖宫产时,开腹时间较长,在分离腹直肌时,可损伤纤维组织,出现腹壁粘连的概率较大,手术难度较大。
综上所述,再次行剖宫产者,首次选用横切口、纵切口各有优缺点;横切口者,切口位置较低,愈合后疤痕较小,利于美观;纵切口者利于胎儿娩出,术后不易出现粘连,但愈合疤痕明显。在临床上需从综合因素考虑,慎重选择。
参考文献
[1] 张慧娴,励华,周利娜,等.生育“二孩”的疤痕子宫产妇再次行剖宫产术后切口感染发生情况[J].中国消毒学杂志,2019,36(5):388-390.
[2] 李燕青.疤痕子宫再次妊娠分娩方式的选择及经阴道分娩安全性的临床分析[J].现代医学与健康研究电子杂志,2019,3(23):36-38.
[3] 刘瑞敏.首次剖宫产行腹壁中线纵切与腹壁横切对术后并发症及再次剖宫产的影响[J].中外医疗,2016,35(9): 84-85.
[4] 朱莉.疤痕子宫再次妊娠分娩方式的选择及经阴道分娩安全性的临床分析[J].甘肃科技,2018,34(16):115-116,71.
[5] 安利,田晓颖,刘侠.剖宫产后瘢痕子宫再妊娠分娩方式选择的临床分析[J].中国医药指南,2017,15(33):93-94.
[6] HUANG Liyan.Clinical analysis of the choice of delivery mode for re-pregnancy with scarred uterus and the safety of vaginal delivery[J].Journal of Practical Gynecology and Endocrinology(Electronic Edition),2016,3(17):195,198.
[7] 罗小年,唐秋华.疤痕子宫再次妊娠分娩方式的选择及经阴道分娩安全性的临床分析[J].临床医学工程,2014, 21(12):1585-1586.
[8] 陈学芸.不同手术切口的疤痕子宫产妇再次行剖宫产手术的临床研究[J].临床医药文献电子杂志,2019,6(A3): 99-100.
[9] 周丽敏.不同手術切口的疤痕子宫产妇再次行剖宫产手术的临床研究[J].临床医药文献电子杂志,2018,5(A4): 31,52.
