全身麻醉复合罗哌卡因腹横肌平面神经阻滞用于腹腔镜手术中的价值分析
2023-01-03唐志明吴盼黄兴强
唐志明 吴盼 黄兴强
腹腔镜手术具有创伤小、术后恢复快等优势,近年来逐渐成为外科术式首选。但手术作为有创治疗,其对组织损伤及术后疼痛可对机体造成刺激,引发一系列应激反应,故选择合理的麻醉方案减轻术后疼痛及应激反应十分重要[1]。既往临床多应用全身麻醉,容易引发痛觉过敏、术后认知障碍等不良反应,在基础疾病较多的老年群体中可增加麻醉风险。腹横肌平面(TAP)神经阻滞为一种区域性神经阻滞麻醉方式,主要于腹内斜肌与腹横肌间注入局麻药,以阻断局部感觉神经[2]。有研究认为,与单纯全麻相比,复合麻醉可通过多模式发挥镇痛作用,利于减轻局部痛觉反应及术后疼痛程度,从而缓解围手术期应激反应[3]。基于此,本研究将全身麻醉复合罗哌卡因TAP神经阻滞用于2022年1-6月广东省水电医院麻醉科收治的75例腹腔镜手术患者中,结果报道如下。
1 资料与方法
1.1 一般资料
选取2022年1-6月本院麻醉科收治的150例腹腔镜手术患者,纳入标准:(1)年龄>18岁;(2)美国麻醉师协会(ASA)分级Ⅱ~Ⅲ级;(3)均符合腹腔镜手术指征;(4)均签署知情同意书。排除标准:(1)凝血功能异常;(2)合并严重感染性疾病;(3)既往有酒精或药物滥用史;(4)对局麻药过敏,或有麻醉禁忌证;(5)术前精神、认知功能障碍;(6)术前有慢性疼痛史;(7)合并重要脏器疾病。根据不同的麻醉方案分为对照组及观察组,各75例。两组基线资料比较,差异无统计学意义(P>0.05),见表1。本研究经本院伦理委员会批准。

表1 两组基线资料比较
1.2 方法
两组均术前8 h禁饮禁食,入室后建立静脉通路,多功能监护仪监测患者血压、心率、血氧饱和度等体征。对照组行气管插管全身麻醉,给予咪达唑仑注射液(江苏九旭药业有限公司,国药准字H20153019,规格:3 ml∶5 mg)0.1 mg/kg、依托咪酯(江苏九旭药业有限公司,国药准字H20083107,规格:0.3 mg/kg)0.2 mg/kg、枸橼酸舒芬太尼注射液(宜昌人福药业有限责任公司,国药准字H20054172,规格:2 ml∶100 μg)0.4 μg/kg、注射用苯磺酸阿曲库铵(上海恒瑞医药有限公司,国药准字 H20061298,规格:25 mg)0.2 mg/kg行麻醉诱导,之后行机械通气,调节氧流量2 L/min,通气频率12次/min。麻醉维持:持续泵注丙泊酚乳状注射液(西安力邦制药有限公司,国药准字H20123318,规格:50 ml∶1.0 g)4~10 mg/(kg·h)、注射用盐酸瑞芬太尼(国药集团工业有限公司廊坊分公司,国药准字H20123422,规格:1 mg)0.15~0.2 μg/(kg·min),间断静脉注射苯磺酸顺阿曲库铵0.1 mg/kg维持肌松。
观察组行全麻+TAP神经阻滞,取仰卧位,应用TE7S型超声仪(mindray)高频超声探头置入腹壁腋中线髂嵴和肋缘间,在超声引导下采用平面内穿刺手段将18G针刺入腹内斜肌与腹横肌间,双侧分别注入0.25%盐酸罗哌卡因注射液(广东嘉博制药有限公司,国药准字H20173193,规格:10 ml∶75 mg)20 ml,10 min后确认麻醉成功后行气管插管全麻,方法与对照组一致。
1.3 观察指标及评价标准
(1)比较两组术后4、8、12、24 h各时段视觉模拟评分法(VAS)评分差异,应用VAS对两组疼痛程度测评,分值0~10分,0分为无痛,得分越低提示疼痛越轻,该量表重测信度为0.789[4]。(2)比较两组的苏醒质量,记录两组睁眼时间、拔管时间、自主呼吸时间及定向力恢复时间。(3)比较两组术前(T1)、切皮时(T2)、切皮后 5 min(T3)、术毕(T4)各时段心率(HR)、收缩压(SBP)、舒张压(DBP)水平差异。(4)比较两组术前及术后2、24 h应激反应指标变化,抽取两组空腹静脉血3~4 ml,以3 000 r/min转速离心5 min,取上清液置于-40 ℃环境内待测,应用放射免疫沉淀法对两组皮质醇(cortisol,Cor)、肾上腺素(adrenaline,E)水平进行检测。(5)比较两组炎症因子水平,于术前、术后24 h应用酶联免疫吸附法对两组肿瘤坏死因子(TNF-α)、白细胞介素-6(IL-6)水平进行检测。(6)记录两组术后不良反应情况,包括呼吸抑制、恶心呕吐、低血压。
1.4 统计学处理
研究分析软件为SPSS 22.0,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义
2 结果
2.1 两组术后各时段VAS评分比较
术后4、8、12、24 h观察组的VAS评分均低于对照组(P<0.05),见表2。
表2 两组术后各时段VAS评分比较[分,(±s)]
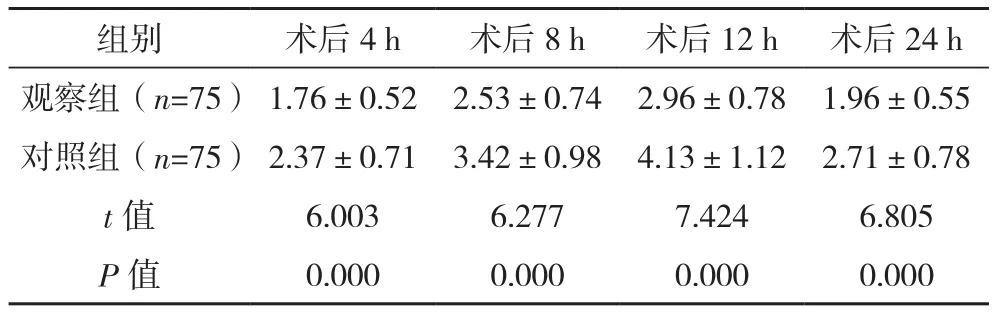
表2 两组术后各时段VAS评分比较[分,(±s)]
组别 术后4 h 术后8 h 术后12 h 术后24 h观察组(n=75) 1.76±0.52 2.53±0.74 2.96±0.78 1.96±0.55对照组(n=75) 2.37±0.71 3.42±0.98 4.13±1.12 2.71±0.78 t值 6.003 6.277 7.424 6.805 P值 0.000 0.000 0.000 0.000
2.2 两组苏醒质量比较
观察组睁眼、拔管、自主呼吸及定向力恢复时间均早于对照组(P<0.05),见表3。
表3 两组苏醒质量比较[min,(±s)]
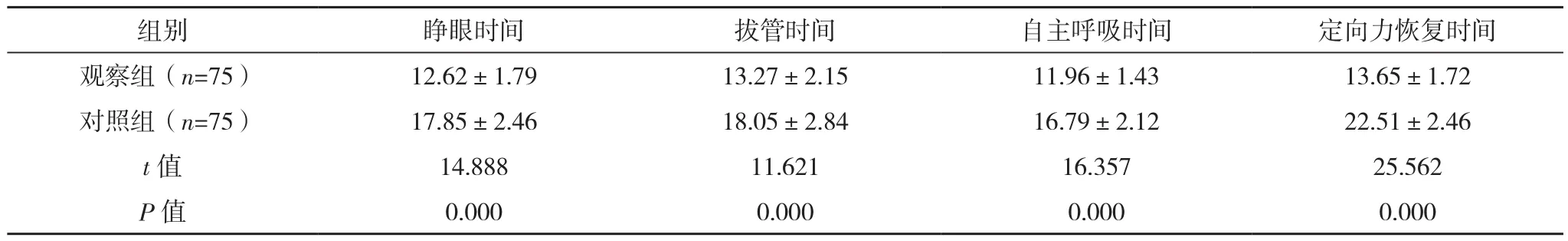
表3 两组苏醒质量比较[min,(±s)]
组别 睁眼时间 拔管时间 自主呼吸时间 定向力恢复时间观察组(n=75) 12.62±1.79 13.27±2.15 11.96±1.43 13.65±1.72对照组(n=75) 17.85±2.46 18.05±2.84 16.79±2.12 22.51±2.46 t值 14.888 11.621 16.357 25.562 P值 0.000 0.000 0.000 0.000
2.3 两组血流动力学指标比较
T1时,两组的HR、SBP、DBP水平比较,差异无统计学意义(P>0.05);T2~T4时,观察组各指标水平均高于对照组(P<0.05),见表4。
表4 两组血流动力学指标比较(±s)
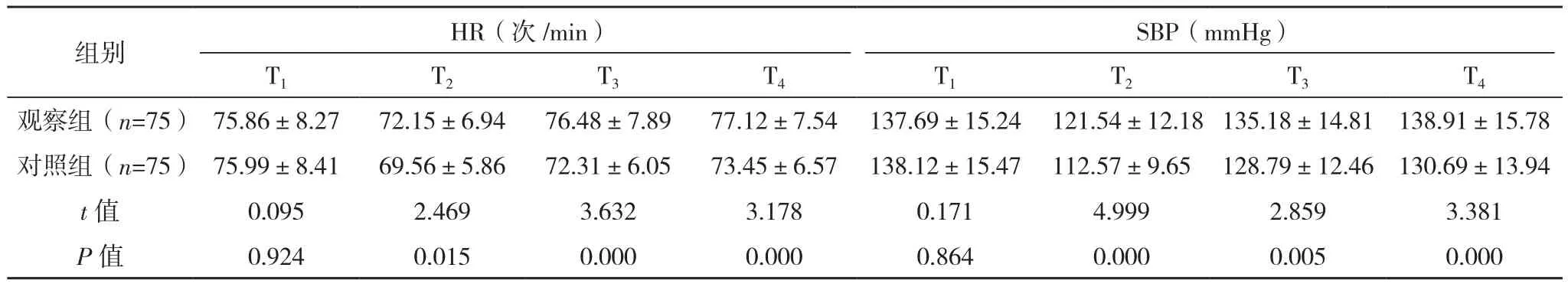
表4 两组血流动力学指标比较(±s)
组别 HR(次/min)SBP(mmHg)T1 T2 T3 T4 T1 T2 T3 T4观察组(n=75) 75.86±8.27 72.15±6.94 76.48±7.89 77.12±7.54 137.69±15.24 121.54±12.18 135.18±14.81 138.91±15.78对照组(n=75) 75.99±8.41 69.56±5.86 72.31±6.05 73.45±6.57 138.12±15.47 112.57±9.65 128.79±12.46 130.69±13.94 t值 0.095 2.469 3.632 3.178 0.171 4.999 2.859 3.381 P值 0.924 0.015 0.000 0.000 0.864 0.000 0.005 0.000
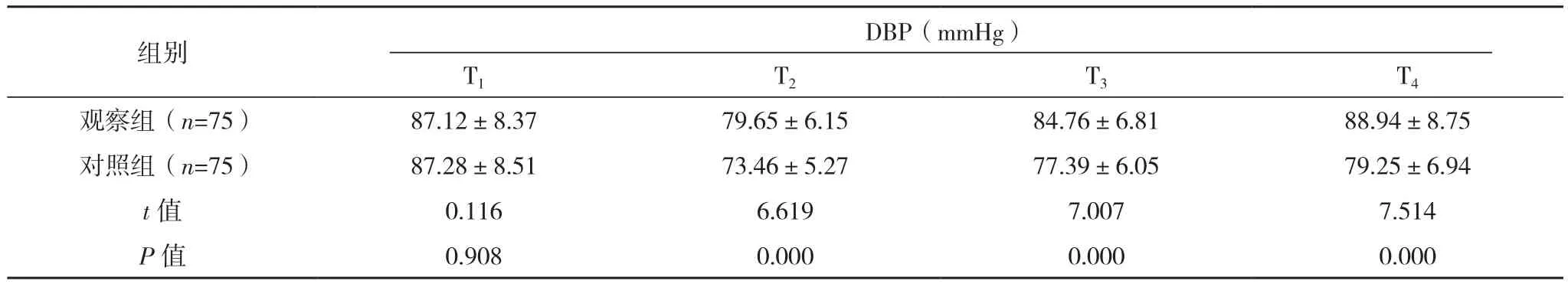
表4(续)
2.4 两组应激反应指标比较
术前,两组Cor、E水平比较,差异无统计学意义(P>0.05);术后2、24 h,观察组的Cor水平高于对照组,E水平低于对照组(P<0.05),见表5。
表5 两组应激反应指标比较(±s)
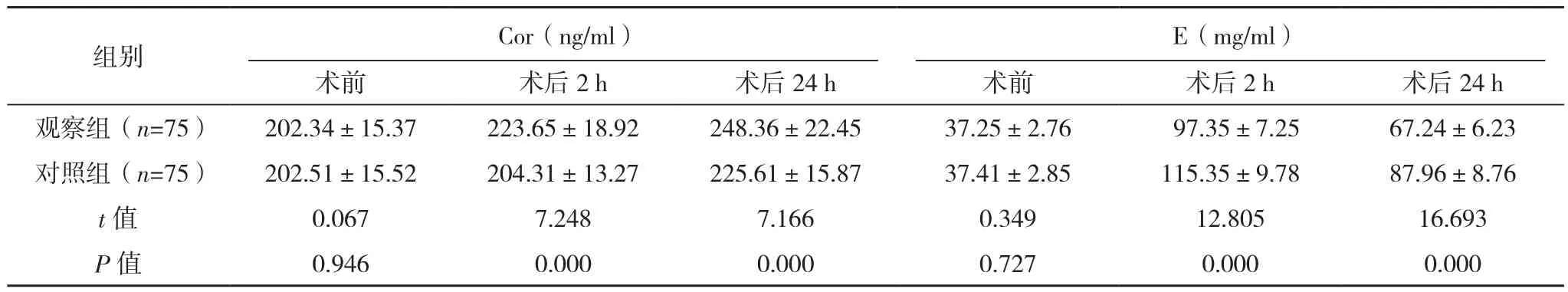
表5 两组应激反应指标比较(±s)
组别 Cor(ng/ml)E(mg/ml)术前 术后2 h 术后24 h 术前 术后2 h 术后24 h观察组(n=75) 202.34±15.37 223.65±18.92 248.36±22.45 37.25±2.76 97.35±7.25 67.24±6.23对照组(n=75) 202.51±15.52 204.31±13.27 225.61±15.87 37.41±2.85 115.35±9.78 87.96±8.76 t值 0.067 7.248 7.166 0.349 12.805 16.693 P值 0.946 0.000 0.000 0.727 0.000 0.000
2.5 两组炎症因子比较
术前,两组TNF-α、IL-6水平比较,差异无统计学意义(P>0.05);术后24 h时,观察组TNF-α、IL-6水平均低于对照组,差异有统计学意义(P<0.05),见表6。
表6 两组炎症因子比较[ng/ml,(±s)]

表6 两组炎症因子比较[ng/ml,(±s)]
组别 TNF-αIL-6术前 术后24 h 术前 术后24 h观察组(n=75) 1.25±0.15 1.27±0.29 0.20±0.05 0.24±0.07对照组(n=75) 1.26±0.16 1.58±0.37 0.21±0.05 0.37±0.12 t值 0.395 5.711 1.225 8.104 P值 0.694 0.000 0.223 0.000
2.6 两组不良反应发生率比较
两组不良反应发生率比较,差异无统计学意义(P>0.05),见表7。
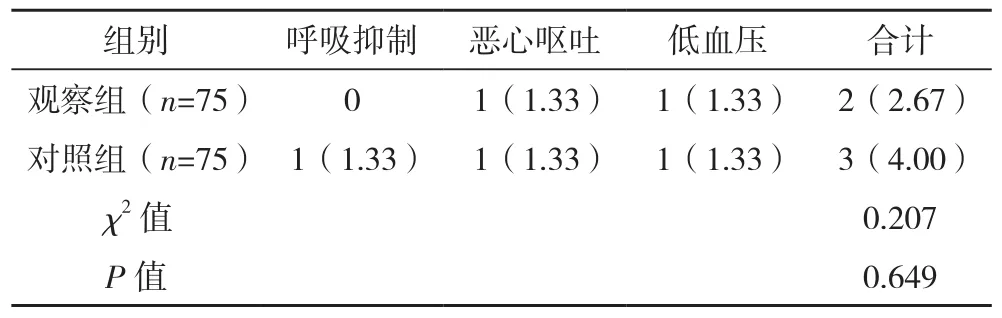
表7 两组不良反应发生率比较[例(%)]
3 讨论
随着微创理念不断推行,腹腔镜手术应用逐渐增多,可明显减轻传统开腹手术所致的侵入性伤害,缩小切口长度、减轻疼痛程度、促进术后更快恢复。但腹腔镜术中气腹可对患者造成一定刺激,气腹残留气体可刺激腹膜,术后仍然会出现不同程度痛感。麻醉为外科基础技术,对外科手术有重要推动作用,如何采取更加适当、安全有效的麻醉方案减轻手术疼痛为麻醉科医师关注的重点。
全麻为外科手术中常用的一种麻醉方式,多通过静脉给药,具有麻醉效果直接的优势,但其也存在一定局限性,有一定呼吸抑制、延缓麻醉恢复风险。全麻中应用丙泊酚可导致脑部血流量及流速快速降低,并诱发脑神经组织缺氧、缺血性损伤,特别在老年患者中可加重神经功能缺损,引发术后认知功能障碍,不利于患者术后恢复。瑞芬太尼不良反应较多,可对患者心率、血压等指标造成一定影响,在老年手术患者中有一定危险性,容易诱发低氧血症。随着神经刺激仪、超声技术不断进步,近年来区域阻滞技术飞速发展,在降低伤害性刺激、减轻躯体应激反应方面有积极作用,可为患者提供理想镇痛效应[5]。腹腔镜手术患者术后疼痛主要源自腹部切口,而腹部肌肉、壁腹膜等感觉神经支配均源自脊神经T7~L1前支,可对腹前侧壁肌层起到支配作用。TAP神经阻滞主要基于上述理论而开展的一种镇痛方法,通过于腹内斜肌与腹横肌间筋膜平面注入局麻药,可对伤害性刺激传入进行阻断,阻止外周及中枢痛觉敏化形成,从而达到镇痛效应[6]。TAP神经阻滞用于腹腔镜手术中可对腹壁前侧的感觉神经支配进行阻断,有效改善术后疼痛,可广泛用于各种腹部手术中。罗哌卡因为一种长效酰胺类局麻药,主要通过阻断神经兴奋途径减轻手术疼痛及围手术期应激反应,其镇痛机制为对钠离子通道进行阻断,从而对神经纤维冲动传导进行可逆性阻滞,发挥较理想镇痛效果。罗哌卡因起效快速、作用持久,且安全性较好,与全身麻醉复合时可产生协同镇痛效应,通过阻断神经兴奋途径减轻手术所致的疼痛及应激反应,利于提高术后镇痛效果[7]。
观察组术后各时段VAS评分均低于对照组(P<0.05),提示全身麻醉复合TAP神经阻滞镇痛效果较好,分析原因可能为TAP神经阻滞主要通过于腹内斜肌、腹横肌间隙的筋膜平面注入局麻药,可阻断T7~L1脊神经前支,有效对前腹壁痛觉传导进行阻断,为患者提供确切镇痛效应,从而缓解疼痛程度[8]。观察组睁眼、拔管、自主呼吸等时间早于对照组(P<0.05),提示复合麻醉安全性较高,患者苏醒及意识恢复时间较短,可有效提高患者苏醒质量,缩短苏醒时间。腹腔镜手术带来的伤害刺激可使患者围手术期出现明显应激反应,促使外周组织释放大量细胞因子及化学物质,从而影响患者心率、血压等,临床多表现为心率减慢、血压降低。血流动力学为外科术中重要监测内容,本研究结果显示,T2~T4各时段观察组HR、SBP、DBP水平均低于对照组(P<0.05),提示上述复合麻醉可有效维持血流动力学,分析原因可能为患者术中均会出现心率减慢、血压降低等血流动力学改变,但TAP神经阻滞平面较狭窄集中,可对区域神经元兴奋性进行抑制,且不会影响患者循环、呼吸等系统,从而维持术中血流动力学稳定[9-10]。观察组术后2、24 h的Cor水平高于对照组,E水平低于对照组,炎症因子指标水平均低于对照组,差异均有统计学意义(P<0.05);分析原因可能为TAP神经阻滞可对神经感觉传递进行有效阻断,减轻腹部皮肤、肌肉等疼痛感,从而减轻围手术期应激反应及炎症反应。两组不良反应发生率比较,差异无统计学意义(P>0.05),表明复合麻醉安全性相对较高,分析原因可能与TAP神经阻滞可减少丙泊酚等麻醉药用量相关[11-12]。
综上所述,全身麻醉复合TAP神经阻滞用于腹腔镜手术中镇痛效果理想,可提高患者苏醒质量,维持血流动力学稳定,减轻围手术期应激反应及炎症反应,且不良反应较少,值得应用。
