认知-运动双任务训练对脑卒中后注意力及记忆力的影响
2022-12-27杨宸茜王宝兰
杨宸茜,王宝兰
脑卒中后认知障碍(post-stroke cognitive impairment, PSCI)指脑卒中患者的记忆力、注意力、执行能力、言语能力及视空间能力等方面受损的认知障碍表现的综合征[1-2]。在临床中常发现脑卒中患者对认知障碍的康复需求较运动障碍的康复需求低,而脑卒中后认知障碍若不及时康复治疗,在病程进展至晚期时会严重影响患者的生活质量与生存时间。除临床常用的药物治疗,非药物治疗方式包括有氧运动、计算机辅助认知训练、重复经颅磁刺激及针灸等[3-9],并多以单任务形式进行。目前,通过对传统单任务(single task, ST)康复治疗模式的改变,出现了“双任务训练”(dual task, DT),即同时进行两项训练治疗。生活中,我们大多同时在进行多项任务,在此过程中正常人能够合理分配注意力,并具有良好的记忆力,但PSCI患者在同时进行多项任务时则存在困难。已有研究者对脑卒中患者进行DT训练,发现DT在改善患者平衡力、步态等方面较ST有优势[10-13]。为明确DT能否在改善患者运动障碍的同时也能对认知障碍有影响,本研究将认知训练与运动训练相结合即“认知-运动双任务训练”,旨在研究与ST相比,DT是否能更好地改善PSCI患者的注意力与记忆力,进而提高日常生活能力。
1 资料与方法
1.1 一般资料 本研究选取自2022年1月~2022年6月在我院康复医学科住院的脑卒中后认知障碍患者。纳入标准:符合《中国各类主要脑血管病诊断要点2019》中的脑卒中诊断标准[14],并经头部CT 或者MRI证实;年龄>18岁,性别不限;经蒙特利尔认知评估量表(Montreal cognitive assessment,MoCA)和简易精神状态检查(mini-mental state examination,MMSE)评估具有注意力、记忆力障碍;签署知情同意书。排除标准:无症状或静止性脑梗死;听力障碍、视力障碍、配合程度差;卒中前存在认知功能障碍;严重精神障碍;正在参与其他干预性研究;无法配合康复评定和治疗;合并其他严重脏器或系统性疾病。本研究经新疆医科大学第一附属医院伦理委员会审批通过(伦理审批号:210115-06)。本研究纳入符合要求的患者为40例,采用计算机小程序将入组患者随机分为DT组与ST组,每组20例。干预过程中2组患者均无脱落, 2组一般资料比较差异均无统计学意义。见表1。

表1 2组患者一般资料比较
1.2 方法 DT组给予DT训练,ST组给予ST训练,2组治疗时间均为2次/日,5d/周,共计2周。总体训练原则:训练过程中监测血压、心率、血氧饱和度变化,如患者进行训练时出现不适,暂停训练;根据病人情况,循序渐进开展;2组患者的认知与运动训练项目相同。具体治疗方式如下:①DT组:认知训练与运动训练同时进行,每次训练30min。认知训练:采用极智医疗平板电脑中的认知训练项目,如四则运算、位置记忆-顺序/瞬时、找字训练-数字等。在患者进行运动训练时,由治疗师手持该平板电脑,对患者进行认知训练,避免给予患者过多辅助物品影响治疗效果。训练期间可根据患者训练情况动态调整认知训练项目的顺序。运动训练:进行有氧训练,设定运动强度:主观疲劳评分(rating of perceived exertion, RPE)为11~13分(6~20分)[15];运动项目:使用下肢康复器(MOTOmed)做蹬车训练。②ST组:认知训练与运动训练序贯进行,先进行30min认知训练,再进行30min运动训练,余要求同DT组。
1.3 评定标准 所有患者于入组时、治疗1及2周后进行认知评定,包括:简易智能精神状态检查量表MMSE:为筛查认知障碍的简易评定量表,内容涉及时间与地点定向力、记忆力、注意力、计算力与语言能力等方面,总分为30分,评分越高,表明受试者的认知功能越好[16];MoCA:可用于快速筛查认知障碍,量表包括注意与集中能力、执行能力、记忆、语言、视觉空间能力、抽象思维、计算和定向力,总分为30分,评分越高,表明受试者的认知功能越好[16-17];数字广度测验(Digit Span, DS):为常用的短时记忆和注意力的测验,测试受试者准确顺背与倒背数字的能力,可以测量听觉注意和听觉记忆广度,分DS正背分数(DS-forward)与DS倒背分数(DS-backward)两项计分,最终得到两项之和记为总分,分数越高提示患者短时记忆力与注意力越好[18-19];数字符号转换测验(symbol digit modalities test,SDMT):用于评估注意力、视觉扫描、跟踪和运动速度,受试者需要在90 s内在不同的数字下准确填写其对应的符号,正确的个数越多提示患者注意力越好[20];连线试验-A(Trail-Making Test-A, TMT-A):用于评估认知障碍中的注意力,测试要求患者将纸上的数字1~25,用笔按从小到大的顺序画线依次连接,计时完成时间,完成时间越短,注意力和执行能力越好[21-22];巴氏指数(Barthel Index,BI):用于评估患者日常生活能力,内容包括大小便控制、修饰、进食、转移、上下楼梯等多方面,各项得分相加后为总分,总分为100分,根据患者得分为4个等级,等级越高,患者生活自理能力越强[23]。
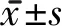
2 结果
2.1 2组治疗前后MMSE、MoCA评分比较 治疗前,2组患者MMSE及MoCA评分差异均无统计学意义。治疗1及2周时,2组MMSE及MoCA 评分均较治疗前呈逐渐增加趋势(均P<0.05),且DT组患者的MMSE及MoCA评分均高于同时间点ST组(均P<0.05)。见表2。
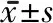
表2 2组患者MMSE及MoCA评分治疗前后各时间点比较 分,
2.2 2组治疗前后DS、DS-forward及DS-backward评分比较 治疗前,2组DS总分、DS-forward及DS-backward评分组间差异均无统计学意义。治疗1及2周时,DT组患者DS总分、DS-forward及DS-backward评分均较治疗前呈逐渐增加趋势(均P<0.05),且均高于同时间点ST组(均P<0.05);而ST组患者在治疗1周时的DS总分、DS-forward及DS-backward评分与治疗前比较差异无统计学意义;治疗2周时,ST组患者的DS总分、DS-forward及DS-backward评分均较治疗前增加(均P<0.05)。见表3,4。

表3 2组患者DS各项评分治疗前后各时间点比较 分,M(P25,P75)

表4 2组患者DS评分治疗前后各时间点比较 分,M(P25,P75)
2.3 2组治疗前后SDMT评分比较 治疗前,2组患者SDMT评分组间比较差异无统计学意义。治疗1周时,DT组患者SDMT评分较治疗前增加(P<0.05),而ST组患者与治疗前比较无明显差异,且2组间比较差异无统计学意义;治疗2周时,2组患者的SDMT评分均较治疗前增加(均P<0.05),且DT组患者的SDMT评分较ST组增加(P<0.05)。见表5。

表5 2组患者SDMT评分治疗前后各时间点比较 分,M(P25,P75)
2.4 2组治疗前后TMT-A测试结果比较 治疗前,2组患者TMT-A用时组间比较差异无统计学意义。治疗1及2周时,2组患者TMT-A用时均较治疗前减少(均P<0.05);治疗1周时,2组患者TMT-A用时比较差异无统计学意义,而治疗2周时,DT组患者TMT-A用时较ST组减少(P<0.05)。见表6。

表6 2组患者TMT-A用时治疗前后各时间点比较 s,M(P25,P75)
2.5 2组治疗前后BI评分比较 治疗前,2组BI评分组间比较差异无统计学意义。治疗1及2周时,2组BI分数均较治疗前增加(P<0.05),且各时间点2组患者BI评分比较均差异无统计学意义。见表7。
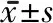
表7 2组患者BI评分治疗前后各时间点比较 分,
3 讨论
“脑卒中”又称“中风”、“脑血管意外”(cerebrovascular accident,CVA),是一种急性脑血管疾病,包括缺血性和出血性脑卒中,患者常存在认知障碍、运动障碍、生活不能完全自理等。其中,认知障碍(cognitive impairment, CI)多表现为注意力、记忆力、语言能力、视空间能力及执行能力等功能受损[24]。然而,日常生活中,许多活动都涉及多任务处理,这需要人们保持良好的注意力与记忆力。因为,当注意力受损时,即使是不相关的刺激,人们也很容易分心,多任务处理会很困难,这不仅是因为注意力转移障碍,还因为难以在不同任务之间进行交替,对于PSCI患者来说,他们可能更无法做出决定[25]。与此同时,记忆力在多任务处理中同样重要,因为人们在执行任务时多处于复杂环境中,若记忆力受损,患者在空间、时间及视觉等多维度的记忆能力往往都会出现下降,严重时可能无法分辨自己身处何时何地。为此,对PSCI患者的治疗一直是康复工作者关注的问题[26]。
早期对PSCI患者的康复治疗多以单个训练任务为主,后来出现了多任务联合但多以序贯模式进行,即多个任务在不同时间点独立进行。随着康复治疗技术的发展且为了更加贴合日常生活,单任务或多任务序贯模式已不能满足人们对脑卒中康复疗效的需求,DT的治疗模式开始被接受并用于临床[27],逐渐成为新的研究方向。目前的研究已发现DT在改善脑卒中患者运动功能时有明显优势,进而,研究者们开始探索DT在改善运动障碍的同时是否能对认知障碍产生积极影响。
本研究结果表明,1周规律治疗后,DT组所有量表的评分均优于治疗前且在MMSE、MoCA、DS及其各项分数中优于ST组,而ST组仅在MMSE、MoCA、TMT-A及BI量表评分中优于治疗前。然而,MMSE与MoCA为认知筛查量表,对注意力与记忆力的敏感性较低,虽然DS(DS-f,DS-b)多用于评定患者的短时记忆与注意力,但仅用1周的治疗结果尚不足以评判DT的优越性。当完成2周治疗时,2组患者所有量表的评分均优于治疗前且差异有显著性,并且DT组在MMSE、MoCA、DS、SDMT、TMT-A中均优于ST组且差异有显著性。综合以上结果发现,当治疗时长达到2周时,PSCI患者的总体认知能力可得到提高,并较ST组而言,DT组可能得到了更好的治疗效果,尤其在注意力与记忆力方面。Myoung-Ok Park等[28]在试验中同样使用了TMT与DS评定量表,他们发现经过6周的DT训练,PSCI患者的注意力、记忆力和执行功能得到了提高。Hannah等[29]发现早期给予DT训练对脑卒中患者的认知改善具有帮助,并且延长治疗时长会带来长期效应。Betul等[30]也通过研究发现多任务可以改善轻度认知障碍患者的认知功能。然而,在日常生活能力方面,本研究发现2组患者虽均较治疗前得到改善,但2组间的改善效果未见明显差异,因此,我们尚不能确定DT对PSCI患者的日常生活能力方面是否具有优势。
DT对注意力与记忆力影响的机制还在研究阶段,当前已有学者提出自己的观点来阐述这个问题。我们在完成每一项任务时都需要配以合适的注意资源[31]。研究发现DT相比ST有更高的挑战性,它可增强脑皮质执行领域的功能,使脑神经元突触信号传导速度加快,注意力和执行功能可得到明显改善[32]。同样,记忆也是人们学习、工作和生活的基本能力之一[33],目前,我们多使用“工作记忆”(working memory,WM)[34]代替原来的“短时记忆”。WM与注意资源都是容量有限的系统,它们在许多复杂的认知活动中起着重要作用[36-37]。经过研究发现,视觉空间工作记忆与其他认知领域高度相关,特别是注意力和执行功能[26],WM和注意力经常涉及重叠的额顶叶大脑区域[38]。Eric等[39]认为脑卒中患者在执行DT时,前额叶皮层更活跃,并已由越来越多的研究证明[40-41]。通常记忆受损的患者多存在前额叶或内侧颞叶结构以外的皮层下区域(例如海马)的损伤[42-43],研究发现当DT中包含有氧运动时,可通过提高血清脑源性神经营养因子(brain derived neurotrophic factor,BDNF)水平来增强海马区神经元突触的可塑性,进而避免海马体积缩小,从而改善与海马功能相关的记忆功能等[44],还可增加脑灌注量,改善神经递质传导功能,增加额颞叶区皮质层厚度和海马体积[45]。目前,多数DT训练通常在认知训练的基础上同时包括了运动训练,Yael[46]认为任务的复杂性会增加神经可塑性,从而提高认知能力。神经重塑与认知改善,都需要持续且规律的康复治疗,并非短期能实现的[47]。
本研究存在以下局限性:①纳入样本量较少,治疗周期仅为2周,时间较短;②纳入患者的病程较短,多为恢复期以内,不排除功能障碍自然恢复的可能;③仅通过相关测试量表研究DT对PSCI认知功能的疗效,未进一步借助影像或其他辅助检查方法分析;④未对患者进行长期随访。本研究在设定ST组治疗方案顺序时拟定为先进行认知训练再进行运动训练,考虑多任务治疗方案中可能存在任务顺序与任务转换等多重因素[48-49],但因目前的研究尚未明确其机制及所产生的影响,同时结合本研究有限的病例数及治疗时间,未增加“先进行运动训练再进行认知训练”试验组,故对ST组患者治疗项目的顺序进行统一,后续可针对治疗项目顺序进行进一步研究。
综上所述,相较于ST训练,DT对改善PSCI患者整体认知能力尤其在注意力与记忆力方面可能具有优势,但在日常生活能力方面未发现更佳的改善效果。今后仍需扩大样本量,增加治疗时长以对本研究结果予以进一步确证。
