以假性肠梗阻为首发表现的重症狼疮肠系膜血管炎1例报道
2022-12-25刘建威
刘建威
广东省珠海市人民医院内科培训基地 (广东 珠海 519050)
1 资料与方法
1.1 一般资料患者,女,31岁。因腹痛、腹胀、腹泻4天,加重1天入院。患者4天前因进食冷食后突发腹痛,呈阵发性绞痛,以中上腹为主,伴有腹胀、腹泻,起初为黄色软便,后逐渐排水样便,便后腹痛可稍缓解,伴活动后气促,休息后可逐渐缓解,活动耐量明显下降,伴恶心,呕吐胃内容物多次,非喷射性,伴大汗、全身乏力,无咳嗽、咳痰,无畏寒、发热等不适。遂至当地医院就诊,予对症治疗(具体不详)后未见好转。1天前患者无明显诱因上述症状加重,腹痛持续不缓解,腹泻次数增多,约10次/天,每次量不多,无发热、畏寒,无头痛、头晕等不适,遂来我院急诊就诊,收入急诊病房。既往史:有“妊娠高血压”病史(具体不详),现未用药。虾过敏,儿童时期有药物过敏史(具体不详),10余年前行阑尾切除术;1年余前有剖宫产史。无家族遗传史。
体格检查:体温:36.6℃,脉搏:122次/分,呼吸:28次/分,血压:134/99mmHg。神志清楚,精神一般,查体合作。呼吸促,双肺呼吸音粗,双肺未闻及明显干湿性啰音。心律齐,各瓣膜听诊区未闻及病理性杂音。腹软,稍膨隆,无肠形蠕动波,中上腹压痛,全腹反跳痛,未扪及包块,肝脾肋下未及,肝区叩痛可疑阳性。肠鸣音减弱,2次/分。四肢肌力、肌张力正常,生理反射存在,双侧病理征阴性。双下肢无明显水肿。
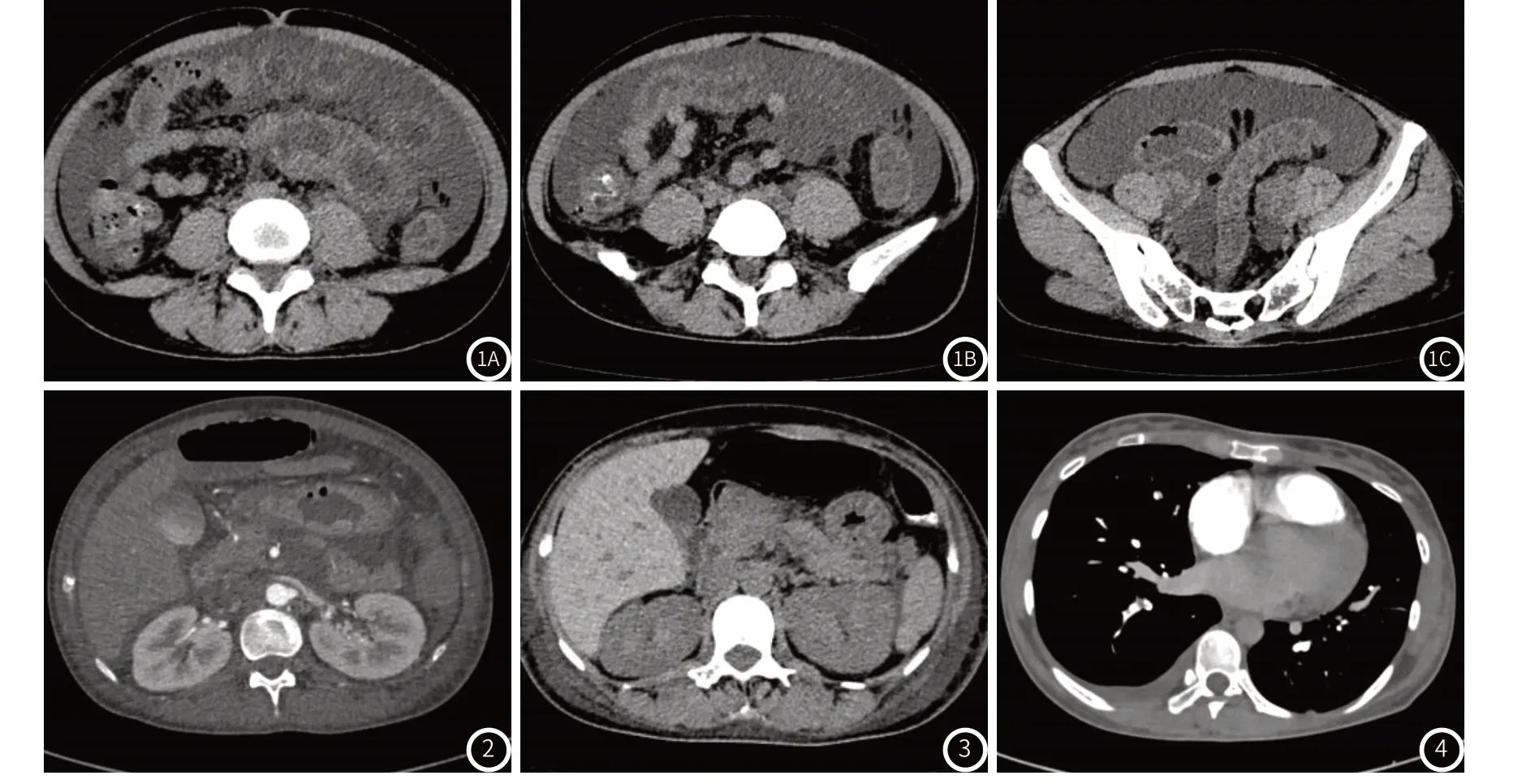
辅助检查:我院急诊抢救室:全腹CT平扫(图1A~图1C):腹部多组小肠(空肠为主)、降结肠及乙状结肠肠壁水肿,肠腔积液扩张。左下腹近回盲部肠管似呈旋涡状改变,考虑小肠旋转不良较肠扭转可能性大。肠系膜脂肪间隙密度增高、模糊,考虑弥漫性腹膜炎可能。腹、盆腔大量积液。右侧附件区可疑囊性灶。左肾稍高密度结节,复杂性囊肿可能。双侧胸腔少量积液。双肺散在纤维增殖灶。双侧骶髂关节面密度增高,考虑致密性骶髂关节炎。
1.2 方法根据患者现病史、症状、体征,完善相关检查,确定初步诊断,并积极治疗。患者症状未见改善,继续进一步检查,明确鉴别诊断,后经过科室内讨论,修正诊断,并且及时给出治疗方案。
2 结 果
2.1 初步诊断患者入院后完善相关检查:全腹部CT增强:十二指肠-空肠远段肠壁明显增厚水肿、肠管积液扩张,对比2021年11月19日CT,扩张小肠范围向空肠远段进展;扩张-正常肠管移行处小肠走行欠规整,请结合临床除外肠扭转或腹内疝;降结肠、乙状结肠肠壁轻度水肿;左侧输尿管壁稍增厚,性质待定;腹、盆腔大量积液;腹、盆腔大量渗出,炎症可能;右侧附件区可疑稍低密度灶;双侧骶髂关节炎;双侧胸腔少量积液。右下肺动脉可疑充盈缺损,肺动脉栓塞可能,建议进一步肺动脉CTA检查。结合患者症状、体征、辅助检查及普外科会诊意见,目前考虑缺血性肠病可能性大,完善诊断性腹腔穿刺,2021年11月20日胸腹水生化:乳酸脱氢酶LDH546U/L。腹水常规、腹水癌胚抗原、腹水涂片找抗酸杆菌:未见异常。CA125 58.90U/mLH。2021年11月21日肠系膜上动、静脉CT成像(图2):肠系膜上动、静脉CT血管成像未见明显异常。回肠末段、升结肠及回盲部粘膜层异常强化,考虑炎症性肠病可能性大。小肠及结肠肠管壁增厚,水肿,并肠管扩张积液、腹、盆腔积液。左侧输尿管壁稍增厚。胆囊高密度影,考虑造影剂排泄残留。右下肺动脉可疑栓塞;双侧胸腔积液。2021年11月21日术前八项:乙肝表面抗体100.92(阳性)mIU/mL。蛋白C、蛋白S测定(金域检验)未见明显异常。
2.2 治疗入院后予腹腔穿刺引流,暂予禁食、胃肠减压、解痉等治疗,积极查找病因。
2.3 修正诊断,确定最终诊断2021年11月22日特种蛋白八项:C-反应蛋白29.9mg/L,免疫球蛋白G9.69g/L,免疫球蛋白M0.50g/L,补体30.43g/L,补体40.09g/L。2021年11月22日血沉83mm/h。2021年11月23日铁蛋白定量196.50ng/mL。2021年11月22日ANA、ds-DNA、ENA(十三项):抗核抗体阳性1:1000,ANA核型核均质型,抗nRNP/Sm抗体阳性,抗Sm抗体阳性,抗SS-A抗体阳性,抗核小体抗体阳性,抗组蛋白抗体阳性,抗核糖体P蛋白抗体阳性。2021年11月23日狼疮抗凝物质筛查(金域检验):狼疮初筛/狼疮确认1.26,狼疮抗凝物确定试验,凝固法41.0秒,狼疮抗凝物初筛试验1,凝固法51.7秒。2021年11月22日血管炎三项(PR3、MPO、GBM)阴性。结合患者目前病情,经科内讨论,修正诊断:1、系统性红斑狼疮,狼疮肠系膜血管炎(重症),假性肠梗阻,狼疮性肾炎;2、弥漫性腹膜炎。
2.4 给出治疗方案给予甲泼尼龙1000mg冲击3天(11月22日至11月24日)抗炎、低分子肝素抗凝等治疗。2021年11月24日全腹CT平扫(图3):现片显示十二指肠-空肠远段肠壁未见明显增厚水肿,局部肠管稍扩张,对比2021年11月21日CT,较前明显改善;降结肠、乙状结肠肠壁轻度水肿,较前明显改善;左侧输尿管壁可疑增厚,请结合增强检查;腹、盆腔积液较前减少;腹、盆腔渗出,炎症可能;右侧附件区可疑稍低密度灶;结肠内高密度影,考虑造影剂存留;左肾钙化斑;腹部皮下软组织水肿;双侧胸腔少量积液,较前稍增多;双侧骶髂关节改变,致密性骨炎可能。复查CT可见肠壁水肿及肠管扩张均已明显改善,考虑治疗有效,11-25起予序贯泼尼松片(5mg/片),每天一次维持。患者肠道功能已逐渐恢复,肠鸣音较前活跃,予以肠内营养支持。2021-11-28抗心磷脂抗体三项定性、β2糖蛋白1抗体阴性。2021-12-04全腹部CT+肺动脉CT成像(图4):右后下肺动脉分支内少许血栓可能,请结合临床及复查。双侧胸腔少量积液。腹、盆腔少量积液。双侧附件区稍低密度灶,考虑生理性卵泡,随诊。左肾复杂性囊肿可能。双侧骶髂关节异常改变,考虑致密性骶髂关节炎。患者一般情况可,无特殊不适,复查结果较前均有明显好转,诊断为:重症狼疮肠系膜血管炎,出院。
3 讨 论
针对系统性红斑狼疮来说,本质上属于一种自身免疫性疾病,它可以对全身的器官系统,都造成非常大的损害,比如肾脏、皮肤、肺部、血液系统、消化系统、神经系统等[1]。根据相关调查能够了解到,超过50%的病人,都会有消化系统症状的发生,比如说,恶心、呕吐,腹痛,腹泻,便血,肛门停止排气、排便,腹腔积液等,临床中最常见的是急腹症,而导致这种症状出现的原因,主要是由于发生了重症狼疮肠系膜血管炎(LMV)[1]。该患者因腹痛、腹胀、腹泻、呕吐入院,查体中上腹压痛,全腹反跳痛,肠鸣音减弱,急诊查腹部CT提示肠壁水肿,肠腔积液扩张,小肠旋转不良较肠扭转可能性大,CRP、PCT高,结合症状、体征,辅助检查,考虑肠梗阻待排、炎症性肠病待排,未给予特殊鉴别。后结合患者目前病情,抗核抗体阳性1:1000,ANA核型核均质型,抗nRNP/Sm抗体阳性,抗Sm抗体阳性,抗SS-A抗体阳性,抗核小体抗体阳性,抗组蛋白抗体阳性,抗核糖体P蛋白抗体阳性。2021年11月22日血管炎三项(PR3、MPO、GBM)阴性。经科内讨论,修正诊断:1、系统性红斑狼疮,狼疮肠系膜血管炎(重症),假性肠梗阻,狼疮性肾炎;2、弥漫性腹膜炎[2]。
针对重症狼疮肠系膜血管炎(LMV)来说,从本质上看,属于系统性红斑狼疮的一种并发症,通常情况下,是可以通过糖皮质激素得以改善,但是在起病过程中,它的隐匿性非常高,很可能被误诊,而误诊的可能性高达72.7%,如此说来,就可能会对治疗造成一定的影响。如果这种疾病,无法获得及时的医治,死亡率非常高,高达53%[3]。 此外,部分SLE以LMV为首要症状,进一步加大了诊断的难度[1]。
根据指南及相关文献[1,4],患者目前病情需大剂量激素冲击治疗,目前大剂量激素冲击治疗三天(11月22日至11月24日)后,症状较前明显好转,11月24日复查CT可见肠壁水肿及肠管扩张均已明显改善,考虑治疗有效,11月25日起改小剂量甲强龙40mg qd序贯,现患者腹痛、腹胀、腹泻经激素抗炎、抑酸护胃、利尿、抗感染、补液等对症支持治疗后,症状较前改善,胃肠功能逐渐好转,出院[4]。
针对假性肠梗阻(IPO)来说,本质上属于一种临床综合征,通常情况下,它会表现出肠梗阻的各种症状,但不会表现出机械性肠梗阻[5]。对于将IPO作为首发症状的SLE病人,在发病的过程中,具有发病急的特点,并且还会表现出各种消化系统症状,比如说,腹痛、呕吐以及便秘等等,病程相对较长,病人在进行就诊的过程中,常常会出现体重明显下降的现象[6-7]。IPO腹痛的特点与机械性肠梗阻不同,通常情况下,疼痛的部位主要是脐周,或者全腹,并且主要是持续性胀痛,绞窄性疼痛相对较少,腹痛在呕吐或腹泻后减轻,但不能完全缓解。IPO患者在起病阶段即出现肠鸣音减弱,甚至消失,而且不出现肠型和肠蠕动波。这一点相较于机械性肠梗阻来说,表现出明显差异。特别需要指出的是,有些病人,在发病的过程中,还会有膀胱刺激症的症状出现,若是可以将泌尿系统的感染排除在外,对于这种疾病的诊断是非常有意义的。常见腹部体征有腹膨隆、压痛和肠鸣音减弱。血尿常规、胸片和腹部超声检查往往可以发现血液系统、肾脏、输尿管、膀胱、腹膜、胸膜和心包受累的证据,其中肾盂、输尿管积水发生的比例高而且具有一定特征性。通过血清学筛查能够了解到,ANA阳性和低补体血症,其中,抗SSA抗体具有相对较高的阳性,而抗dsDNA阳性率较低[8]。该患者无膀胱刺激症状,无泌尿系感染,影像学不支持肾盂、输尿管积水。故排除此诊断。应详细询问患者症状,完善查体,辅助检查,全面分析,早期诊断[9-10]。
