免黏弹剂单切口ICL植入术矫正高度近视的视觉质量研究*
2022-12-23李红鸣聂丹洁
李红鸣 胡 洋 聂丹洁 钟 波 程 云
1 九江爱尔中山眼科医院眼科,江西省九江市 332000; 2 九江学院附属医院眼科
近年来,高度近视的发病率正不断攀升且逐渐呈现年轻化趋势,高度近视所致眼部退行性病变会影响个体视觉辨认功能,甚至社会交往功能[1]。晶状体眼后房型人工晶体(ICL)植入术是目前临床针对高度近视患者常用的治疗方法,此术式具有可逆性且无须切削眼角膜,对保证患者眼生理结构完整性有重要作用[2]。临床既往常应用的双切口ICL植入术中切口直径较大,且术中应用过多黏弹剂或导致部分患者术后继发干眼症、角膜色素沉着等并发症。为有效矫正高度近视的同时改善患者预后,临床倾向于采取创伤性较低的术式进行治疗。研究指出[3],免黏弹剂单切口ICL植入术可合理控制术中黏弹剂用量,降低黏弹剂残留所致术后视功能恢复受限的可能性,将此术式应用于高度近视矫正中或对患者预后有积极影响。现就免黏弹剂单切口ICL植入术矫正高度近视的视觉质量进行研究,旨在为临床高度近视矫正提供有效建议,报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2020年1月—2021年8月在九江爱尔中山眼科医院接受治疗的70例高度近视患者临床及手术资料,将采用常规双切口ICL植入术治疗的40例患者纳入对照组,将采用免黏弹剂单切口中心孔型ICL V4c植入术治疗的30例患者纳入观察组。对照组男26例,女14例;年龄为21~42(29.18±5.47)岁;12例合并散光,28例未合并散光。观察组男15例,女15例;年龄为21~42(29.23±5.38)岁;13例合并散光,17例未合并散光。两组间性别及年龄构成比、合并散光者数量差异无统计学意义(P>0.05),70例入选对象及家属已知晓研究意义及植入术后可能出现的并发症并签署知情同意书,九江爱尔中山眼科医院医学伦理委员会已批准此次研究开展。纳入标准:(1)年龄21~45岁;(2)满足《中国有晶状体眼后房型人工晶状体植入术专家共识(2019年)》[4]中植入术适应证相关标准,屈光度数稳定2年以上,前方深度≥2.8mm,眼压<21mmHg(1mmHg=0.133Pa),角膜内皮细胞密度(ECD)≥2 000个/mm2。排除标准:合并青光眼、角膜炎、角膜营养不良等其他影响视力的疾病。
1.2 方法 术前准备:每日使用广谱抗生素滴眼液或非甾体类抗炎滴眼液抗感染,4次/d,持续2d。观察组采用免黏弹剂单切口中心孔型ICL V4c植入术治疗,首先常规清洁术眼并充分散瞳,盐酸丙美卡因滴眼液(湖北远大天天明制药有限公司,国药准字H20143168,规格:0.5%)球结膜表面麻醉,消毒铺巾。常规消毒后装载ICL,确保人工晶状体进仓时正面朝上,接着将装载头卡入推注器内,冲洗结膜囊。冲洗后沿角膜缘颞侧做一2.8~3.0mm切口作为ICL植入口。ICL植入前房内之前不注入黏弹剂,植入时先将推注器前段管口缓慢植入切口,注意稍用力顶住切口,接着将ICL V4c缓慢推入前房。待人工晶状体自然展开后,于ICL前表面注入0.3ml黏弹剂形成前房,配合调位钩将人工晶状体脚襻植入虹膜后睫状沟内,保证其位于光学中心居中位置,其中合并散光者需调节ICL散光轴性。调节位置后,使用BSS灌洗液冲洗置换黏弹剂,水密角膜切口,手术完成。术毕采用抗生素眼膏涂抹结膜囊并加以敷料遮盖。术后采用抗生素滴眼液滴眼,4次/d,持续7d。
对照组采用常规双切口ICL植入术治疗,术前常规消毒步骤同观察组。首先使用角膜隧道刀于12点方位做一1.5mm切口,注入黏弹剂,后于9点方位做一3.2mm切口作为主操作口。设口后使用配套助推器将ICL送入前房,调整ICL位于光学中心居中位置后,使用平衡盐溶液冲洗黏弹剂,后注入硝酸毛果芸香碱滴眼液(杭州民生药业有限公司,国药准字H20058779,规格:0.5%)缩瞳,水密切口。术后术眼遮蔽、抗感染措施同观察组。
1.3 观察指标 (1)分别于术前、术后1个月及6个月,对两组行常规眼部检查[裸眼视力(UCVA)],采用自动电脑验光仪(上海湖碧池精密仪器有限公司,沪食药监械准字2012第2220752号,型号:CRK-8800P)检测其球镜、柱镜屈光度,采用非接触式眼压计(拓佳视北京医疗科技有限公司,国械注进20152161952,型号:CT-800)测量其眼压,对比两组手术前后以上数值的差异,同时对比其视功能调查量表(NEI-VFQ-25)评分。NEI-VFQ-25评估内容包括总体视觉情况、社交功能、社会角色限制程度共25项内容,均为5级评分(0~4分),各项目得分相加为NEI-VFQ-25总分,分数越高表示视功能越良好[5]。(2)对比两组术中及术后6个月并发症(晶状体损伤、高眼压、拱高异常等)总发生率。
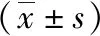
2 结果
2.1 两组眼部检查指标改善情况比较 术前,组间屈光度、UCVA、眼压、NEI-VFQ-25评分差异均无统计学意义(P>0.05);术后,两组UCVA、NEI-VFQ-25评分高于术前,球镜及柱镜屈光度较术前浅(P<0.05);两组术后眼压均无明显变化(P>0.05)。观察组UCVA、NEI-VFQ-25评分均高于对照组,球镜及柱镜屈光度与对照组相比较浅(P<0.05),见表1。
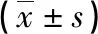
表1 两组眼部检查指标改善情况比较
2.2 两组术中及术后6个月并发症总发生率比较 术中及术后6个月观察组并发症总发生率为3.33%(1/30),较对照组的20.00%(8/40)更低(χ2=4.250,P=0.039)。
3 讨论
高度近视不同于一般单纯性近视,具有致盲性;ICL植入术是目前眼内屈光矫治常用手段,此术式在保证高度近视患者裸眼视力得以改善的同时能够维持角膜原有厚度、形状等结构特征无明显改变,促进患者眼部自身调节能力恢复[6]。常规ICL植入术中需要对角膜注入一定量的黏弹剂以缓和术中机械性操作对角膜的冲击、避免角膜与冲洗液直接接触,这一操作虽有助于减轻术中角膜内皮损伤,但若未完全清除残留黏弹剂组织则会影响患者术后视功能恢复速度。本研究对比常规ICL植入与免黏弹剂单切口ICL植入术的效果后发现,后者在矫正高度近视、改善视功能、提高手术安全性等方面作用较显著。
3.1 免黏弹剂单切口ICL植入术应用优势 免黏弹剂单切口ICL植入术中并非完全依靠黏弹剂固定人工晶状体,而是以小剂量黏弹剂推注、缓慢的ICL推入操作等实现与常规手术相当的ICL植入效果,且仅设置单个切口,有效降低了切口内黏弹剂残留、组织牵拉损伤的可能性[7]。单个切口缩小了角膜可能出现损伤的范围,植入前房前无黏弹剂注射,待人工晶状体自然展开后注射才使用黏弹剂进行干预,为人工晶状体与角膜的吻合提供了充分的空间,减少了对患者眼生理功能的人为干预。
3.2 免黏弹剂单切口ICL植入术应用效果 本研究结果显示,观察组眼部功能指标改善情况优于对照组,提示减少黏弹剂的使用、转为单切口操作对术后视功能恢复有重要意义。研究指出[8],黏弹剂使用不当可能会延长术中冲洗耗时,进而增加角膜牵拉受损可能性;此外,术中使用黏弹剂会破坏眼内压动态稳定性,同时可能会导致残留黏膜剂渗出,表现为不同程度的眼压升高、房水流动所致黄斑中心牵动、炎症反应等。以上病理性变化不仅会影响矫正量及屈光补偿,还可能增加患者术后感染概率。免黏弹剂单切口ICL植入术从合理控制黏弹剂输注、缩小角膜暴露面积等方面入手对手术效果进行优化,于颞侧角膜做手术切口有助于减少术源性散光,这对于减轻矫治后角膜前表面高阶像差增加有重要作用[9-10]。仅在建立前房、人工晶状体展开后注入黏弹剂,能够保证角膜内皮及晶状体前囊获得保护,同时避免过多黏弹剂残留、阻塞小梁网。免黏弹剂单切口ICL植入术影响下,患者视功能得以改善且不易受到术源性损伤影响,视力得以有效矫正。
此外,本研究结果显示,观察组并发症总发生率较对照组低,原因或与免黏弹剂单切口ICL植入术在缩小角膜暴露面积的基础上降低黏弹剂残留可能性有关。单切口缩短术野暴露时间及冲洗时长,可减轻术源性眼组织损伤;免黏弹剂操作可避免渗液加剧角膜内皮细胞不可逆水肿。融合以上两者优势可减少植入体色素沉积、稳定动态眼压,减少并发症的发生,且在减轻损伤的同时保证有效的ICL植入效果,提升治疗安全性。
综上所述,免黏弹剂单切口ICL植入术在高度近视矫正、视功能改善方面具有显著安全性、有效性、稳定性。
