术前SII水平与开放性骨折患者内固定术后感染的相关性
2022-12-22张银网刘瑾瑜宋云霄张琳琳袁文华赵智赟
张银网, 刘瑾瑜, 宋云霄, 葛 雯, 张琳琳, 袁文华, 赵智赟
(1.上海市徐汇区中心医院骨科,上海 200031;2.上海市徐汇区中心医院检验科,上海 200031)
开放性骨折是一种高能量性、冲击性损伤,存在开放性伤口,有深部软组织暴露和皮肤肌肉组织损伤,其最大风险是术后出现骨与软组织坏死、感染等并发症,轻者可引起骨折断端愈合缓慢,严重者可并发重要内脏器官损伤,甚至导致休克[1]。目前尚缺乏对创伤性骨折术后发生感染的临床预警指标,无法对创伤性骨折术后感染进行监测和有效预测。有研究发现,系统性炎症反应可能参与了骨折损伤和手术早期的急性创伤性炎症反应[2],系统性炎症水平升高是骨质疏松患者发生骨折的可能危险因素[3],术前炎症因子水平升高的骨折患者预后较差[4]。系统性炎症指标主要包括全身免疫炎症指数(systemic immune inflammation index,SII)、血小板/淋巴细胞比值(platelet/lymphocyte ratio,PLR)、中性粒细胞/淋巴细胞比值(neutrophil/lymphocyte ratio,NLR)、淋巴细胞/单核细胞比值(lymphocyte/monocyte ratio,LMR)。SII是在炎症和免疫损伤预后评分的基础上提出的,可反映机体免疫与炎症状态两者间的平衡[5]。因此,系统性炎症可能对骨折患者预后具有重要影响。感染是创伤性骨折术后常见的并发症,但系统性炎症指标在创伤性骨折患者术后感染发生中的价值目前尚未见相关报道。为此,本研究拟探讨系统性炎症指标与开放性骨折患者内固定术后感染发生的关系。
1 材料和方法
1.1 研究对象
选取2013年12月—2021年12月上海市徐汇区中心医院接受治疗的开放性骨折患者398例,其中男251例、女147例,年龄(65.49±12.50)岁。本研究经上海市徐汇区中心医院伦理委员会批准,所有对象均知情同意。
1.2 纳入、排除标准和感染诊断标准
1.2.1 纳入标准 (1)经影像学检查证实发生骨折;(2)确诊为开放性骨折;(3)进行术前血常规检测;(4)采用内固定术治疗;(5)年龄≥18岁;(6)进行相关血液、分泌物和穿刺液病原学检测。
1.2.2 排除标准 (1)闭合性骨折;(2)存在全身系统性疾病,如急性感染性疾病、自身免疫性疾病;(3)发生有临床症状的术前感染;(4)临床资料不完整;(5)非知情同意;(6)合并恶性肿瘤。
1.2.3 感染诊断标准 根据《中国骨折内固定术后感染诊断与治疗专家共识(2018版)》[6]要求,以血液培养阳性、分泌物培养和/或镜检阳性、穿刺液培养和/或镜检阳性判定为感染。
1.3 方法
1.3.1 一般临床资料收集 收集所有患者的一般临床资料,包括年龄、性别、身高、体质量、糖尿病史和高血压史,计算体质量指数。
1.3.2 系统性炎症指标检测 采集所有患者手术前24 h内的静脉血2 mL,采用乙二胺四乙酸二钾抗凝,30 min内完成检测。采用BC-6800 Plus全自动血液分析仪(深圳迈瑞公司)及配套试剂检测血小板、淋巴细胞计数、单核细胞和中性粒细胞水平。计算SII、PLR、NLR、LMR。SII=血小板计数×中性粒细胞计数/淋巴细胞计数。
1.3.3 患者随访 对398例患者进行随访,术后每周随访1次,获取患者骨折预后情况。随访时间为10周。随访终点为患者出现感染或随访结束。根据术后有无发生感染分为感染组和非感染组。
1.4 统计学方法
采用SPSS 24.0软件进行统计分析。采用Kolmogorov-Smirnoff检验进行正态性分析。呈正态分布的计量资料以x± s表示,2个组之间比较采用独立样本t检验。计数资料以例或率表示,组间比较采用χ2检验。采用Kaplan-Meier生存曲线分析开放性骨折患者术后感染的发生情况,采用Log-rank检验比较感染发生率的差异。采用Cox回归分析评估开放性骨折患者发生术后感染的影响因素。以P<0.05为差异有统计学意义。
2 结果
2.1 感染组和非感染组一般临床资料比较
398例开放性骨折患者中,有41例术后发生感染,术后感染率为10.30%。感染组与非感染组之间年龄、性别、体质量指数、糖尿病史和高血压史差异均无统计学意义(P>0.05),2个组随访时间差异有统计学意义(P<0.001)。见表1。
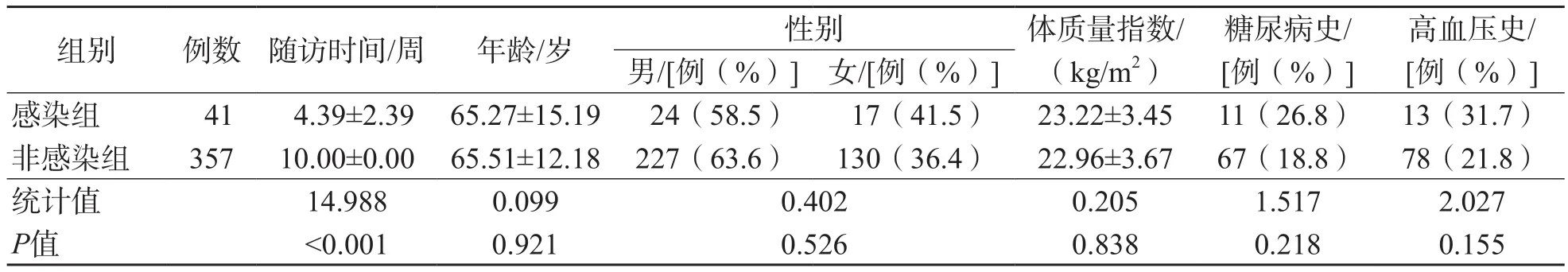
表1 感染组和非感染组一般临床资料比较
2.2 感染组和非感染组系统性炎症指标比较
感染组SII显著高于非感染组(P=0.002),PLR、NLR和LMR 2个组之间差异无统计学意义(P>0.05)。见表2。

表2 感染组和非感染组系统性炎症指标比较
2.3 开放性骨折患者术后感染发生情况分析
根据基线S I I中位数将所有患者分为SII≥777组和SII<777组。Kaplan-Meier生存曲线分析结果显示,SII≥777组患者术后感染率(14.93%)显著高于SII<777组(5.58%)(Logrankχ2=10.50,P=0.001 2)。见图1。
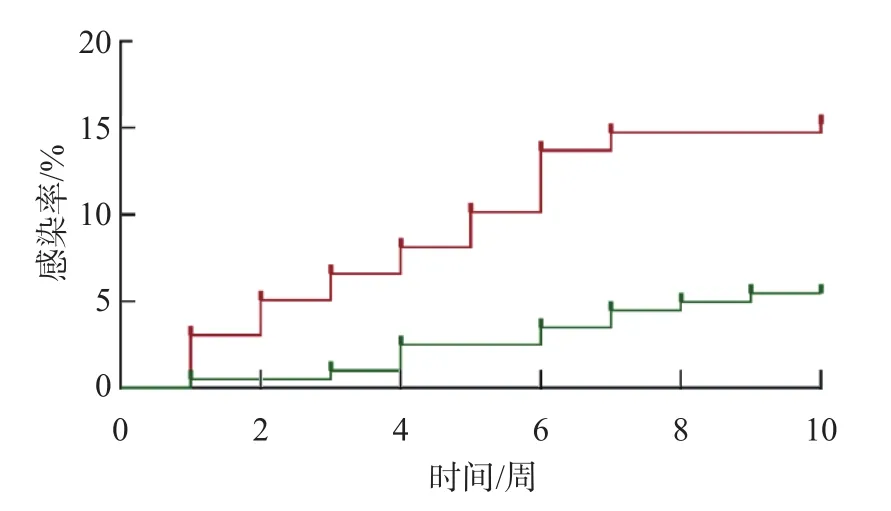
图1 不同SII水平开放性骨折患者术后感染的Kaplan-Meier生存曲线分析
2.4 不同SII水平开放性骨折患者发生术后感染的危险因素分析
单因素Cox回归分析结果显示,SII≥777是骨折患者发生术后感染的危险因素[风险比(hazard ratio,HR)=2.950,95%可信区间(confidence interval,CI)为1.479~5.888)]。见表3。
多因素Cox回归分析结果显示,以是否发生感染(未感染=0,感染=1)为自变量,以SII为因变量,校正年龄、性别(男=0,女=1)、BMI、高血压史(有=1,无=0)和糖尿病史(有=1,无=0)后,SII≥777是骨折患者发生术后感染的独立危险因素(HR=3.320,95%CI为1.450~7.599)。见表3。

表3 不同SII水平开放性骨折患者发生术后感染的危险因素分析
3 讨论
术后感染是开放性骨折患者内固定术后的严重并发症,若不能给予及时、有效的治疗,极易可导致皮肤坏死、骨外露,严重威胁患者的生命安全[7]。目前,诊断术后感染的金标准是细菌培养,但存在检测周期长和阳性率低等诸多问题,给及时有效地诊断和治疗带来巨大挑战。因此,实现对开放性骨折患者术后感染的早期临床预警至关重要。
SII是一种新型的系统性炎症指标,可更全面地反映机体免疫功能和炎症程度[8]。已有多个研究发现炎症标志物与骨折患者术后发生感染有关。姚永坤等[9]的研究结果显示,开放性骨折患者术后外周血CD64指数、降钙素原均可作为感染的早期监测指标,CD64指数可作为监测的首选指标。童磊[10]发现,骨折患者术后感染组白细胞介素6水平高于非感染组(P<0.05),提示临床可根据血清白细胞介素6水平判断术后感染的发生情况。本研究结果显示,术后感染组术前SII水平显著高于非感染组(P=0.002)。由此可见,炎症标志物水平可用于诊断骨折术后感染,炎症水平较高者术后更易发生感染。
本研究Cox回归分析结果显示,术前SII水平较高的开放性骨折患者术后发生感染的风险显著升高,术前SII≥777的开放性骨折患者发生术后感染的风险是SII<777患者的3.320倍(HR=3.320,95%CI为1.450~7.599)。牛海娜等[11]选取128例行择期手术治疗的骨科患者,根据术后是否发生感染分为感染组(43例)和未感染组(85例),结果显示可通过监测围术期C反应蛋白水平早期诊断术后感染,通过积极干预可降低术后感染的发生率。赵乐等[12]的研究结果显示,术前机体的免疫功能和炎症水平[血清基质细胞衍生因子1(r=0.728,P<0.01)、C反应蛋白/白蛋白比值(r=0.728,P<0.01)]与骨折术后感染显著相关。本研究结果提示,术前免疫功能下降和炎症水平较高的骨折患者更易发生术后感染。因此,术前SII水平对开放性骨折术后感染的发生有一定的预测价值。
本研究结果还显示,PLR、NLR和LMR水平与开放性骨折患者术后感染发生无关,原因可能为PLR、NLR和LMR是体内炎症标志物,其水平可反映体内的炎症水平[13];而SII主要反映机体免疫功能和炎症状态两者间的平衡,可体现体内抗炎反应与炎症反应之间的变化[5]。提示SII在开放性骨折患者术后感染预测中有一定作用。
本研究仍有不足之处:(1)本研究为回顾性队列研究,研究结果可能受潜在混杂因素的影响;(2)本研究主要探讨术前SII水平与骨折术后感染的相关性,未考虑相关临床手术等因素,因此结果可能存在一定的偏移;(3)虽然本研究排除了全身系统性疾病(急性感染性疾病、自身免疫性疾病等)患者和具有临床症状的术前感染患者,但无法排除一些存在亚临床炎症或感染的患者,这也可能对研究结果产生一定的影响;(4)SII反映了机体免疫功能和炎症整体的状态,影响因素较多,因此本研究结论尚需大样本的前瞻性、多中心研究来进一步验证。
综上所述,SII是一种快速、可靠、经济的血常规检测指标,术前SII水平较高的开放性骨折患者术后感染风险显著升高,对于开放性骨折患者术后感染的发生具有一定的临床价值。
