侧卧位与仰卧位PFNA内固定治疗单侧股骨转子下骨折的疗效比较
2022-12-19童凯,尹宏,谢杨
童 凯,尹 宏,谢 杨
1.南京市中医院骨伤科,南京 210001; 2.上海长海医院骨科,上海 200433
股骨转子下骨折是临床上常见的股骨近端骨折类型,与其他股骨近端骨折相比,股骨转子下区域形变力高,固有高度不稳定,其固定失败率和二次手术发生率较高,骨不连、相关复位不良等并发症发生风险较高[1]。手术是实现骨折解剖复位和下肢完全负重、稳定的主要方法,其中髓内钉固定是标准的治疗方法。股骨近端防旋髓内钉(proximal femoral nail anti-rotation,PFNA)具有良好的固定稳定性和生物力学效应,在股骨转子下骨折内固定治疗中更具有优势[2]。PFNA内固定治疗通常在仰卧位或者侧卧位下完成,仰卧位PFNA是治疗股骨转子下骨折的传统方法,其轴向牵引力大,便于纠正肢体短缩,但需配合牵引床完成,费时耗力,且不利于术中调整复位骨折端,对于肥胖患者来讲,仰卧位PFNA操作十分费力,往往需延长手术切口,同时置入内固定装置也相对困难,而年老体弱患者则往往难以耐受较大的牵引力,导致术中难以实现解剖复位[3-5]。而侧卧位则无需牵引,可弥补仰卧位操作的不足[3]。关于两种体位孰优孰劣临床上还存在一定争议,且在股骨转子下骨折的报道十分少见。本研究通过回顾性分析2018年2月—2021年2月南京市中医院骨伤科收治的126例单侧股骨转子下骨折患者的临床资料,探讨两种体位下PFNA治疗单侧股骨转子下骨折患者的临床疗效,以期为临床治疗方式的选择提供理论依据。
临床资料
1 一般资料
纳入标准:(1)单侧股骨转子下骨折,经X线片及CT检查确诊;(2)同侧肢体无其他骨折;(3)年龄>18岁。排除标准:(1)病理性骨折、恶性肿瘤;(2)脑梗死、肌力异常;(3)不耐受手术治疗;(4)不配合随访。本组患者126例,根据术中体位不同分为仰卧位组(60例)和侧卧位组(66例),两组年龄、性别、Seinsheimer分型等比较均衡性良好(P>0.05),见表1。本研究获得南京市中医院医学伦理委员会批准(NJZY20171211068)。
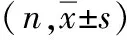
表1 两组基线资料比较
2 方法
术前患者均持续牵引下手法复位,患肢胫骨粗隆骨持续牵引。均采用蛛网膜下腔阻滞麻醉,外侧入路有限切开复位。仰卧位组:患侧下肢固定在骨科专用牵引床支架上,健侧髋关节处于外展和外旋位置固定,牵引床牵拉患肢,适当内收和旋转将骨折端复位后固定。以骨折端为中心作一4~6cm的纵行切口,逐层分离深筋膜暴露大转子顶点,于大转子顶点稍偏内侧为进针点,暴露骨折端,复位后复位钳临时固定,经转子顶端进针,C型臂X线机透视确认针头位于髓腔内,在导针引导下扩髓,选择合适长度和直径的PFNA插入髓腔,恢复外展位,在瞄准架引导下将螺旋叶片置于股骨颈中下1/3处,扩展外侧皮质,将螺旋刀片扭紧锁定刀片,远端交锁钉固定,安装尾帽。X线透视确认骨折端无移位,生理盐水冲洗,彻底止血后缝合切口。侧卧位组:健侧髋关节屈曲,患侧朝上,患肢与床平行,暴露骨折端,一助手沿股骨长轴持续牵引,另一助手牵引患侧腋窝对抗,复位骨折端,其他操作同仰卧位组。两组患者术后1周均采用低分子肝素钙预防深静脉血栓形成,术后第2天开始进行床上被动康复锻炼,术后8周在支具辅助下部分负重下床锻炼,骨折完全愈合后开始完全负重训练。术后每2~3个月评估骨折愈合情况。
3 观察指标
术后门诊复查结合电话随访12个月,观察两组以下指标的变化和(或)差异。(1)围术期指标:手术时间、术中出血量、术中透视次数、术后住院时间、骨折愈合时间。(2)髋关节功能:分别于术前,术后1、2、3、6、12个月采用Harris评分[6]、改良Merle D’Aubigne-Postel评分[7]评估髋关节功能。Harris评分从疼痛、功能、畸形及活动度评价,评分结果分为:优(90~100分)、良(80~89分)、可(70~79分)、差(<70分)。改良Merle D’Aubigne-Postel评分从疼痛、步行功能及运动幅度评分,满分0~18分,18分为优,15~17分为良,13~14分为可,<13分为差,得分越高髋关节功能越好。(3)疼痛程度:采用视觉模拟评分(visual analogue scale,VAS)[8]评估患者的疼痛程度,疼痛程度分为0~10个等级,等级越高,疼痛越明显。(4)髋关节活动度:采用关节专用量角器测量患者的髋关节屈伸活动度。(5)并发症:记录两组患者术后切口感染、深静脉血栓、髋关节内翻、股骨颈缩短、螺钉突出、骨折延迟愈合或不愈合等症状的发生情况。
4 统计学分析
应用SPSS 23.0统计软件进行分析。 研究资料中的计量数据,均通过正态性检验,两组间的比较为成组t检验或校正t’检验(统计量为t),重复观测资料行重复测量方差分析(统计量为F)+两两组间比较采用LSD-t检验(统计量为LSD-t)+两两时间比较差值t检验(统计量为t)。计数资料以例数及率描述,两组比较采用卡方检验或校正卡方检验(统计量为χ2)。统计检验水准α=0.05,均为双侧检验。重复测量分析及分割检验的多次比较按Bonferroni校正法进行检验水准调整,α’=0.05/n,n为多次比较的次数。P<0.05为差异有统计学意义。
结 果
1 两组围术期指标比较
侧卧位组手术时间[(68.1±10.4)minvs.(75.3±13.6)min]、术后住院时间[(6.4±2.1)dvs.(8.3±2.2)d]短于仰卧位组(P<0.05),术中出血量[(222.4±56.3)mLvs.(246.2±65.2)mL]、术中透视次数[(18.3±4.0)次vs.(21.1±5.3)次]少于仰卧位组(P<0.05),两组间骨折愈合时间比较差异无统计学意义(P>0.05)。见表2。 两组术后Harris评分、改良Merle D’Aubigne-Postel评分均逐渐增高(P<0.05),但两组间不同时间点Harris评分、改良Merle D’Aubigne-Postel评分比较差异均无统计学意义(P>0.05)。见表3。 两组术后髋关节活动度均逐渐增高(P<0.05),但组间比较差异均无统计学意义(P>0.05)。两组术后VAS均逐渐降低(P<0.05),但两组间不同时间点VAS比较差异均无统计学意义(P>0.05)。见表4。两组均未出现螺钉突出、骨折延迟愈合或不愈合、髋关节内翻或股骨颈缩短,仰卧位组出现2例切口感染、1例深静脉血栓,侧卧位组出现1例切口感染、1例深静脉血栓。切口感染给予局部抗生素应用后好转,深静脉血栓形成给予下腔静脉滤器、利伐沙班等抗血栓药物治疗后痊愈。两组术后并发症发生率(5.00%vs.3.03%)比较差异无统计学意义(χ2=0.208,P=0.648)。典型病例见图1、2。
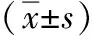
表2 两组围术期指标差异比较

表3 两组术后Harris评分、改良Merle D’Aubigne-Postel评分比较分)
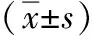
表4 两组术后髋关节活动度、VAS比较
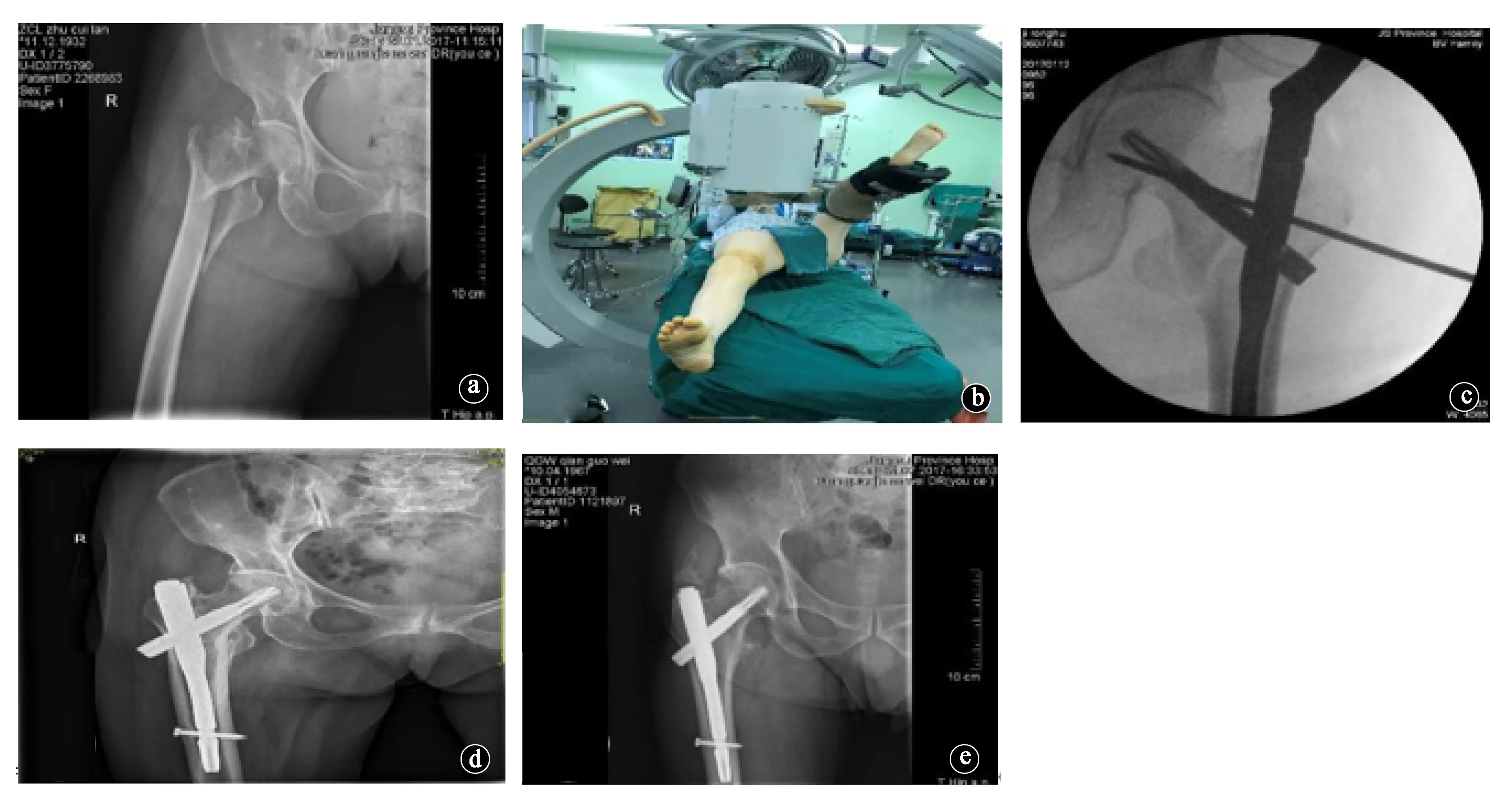
图1 患者男性,41岁,右侧股骨转子下骨折,行仰卧位PFNA髓内固定术。a.术前X线片;b、c.行仰卧位PFNA髓内固定术;d.术后3d X线片示复位和内固定良好;e.术后6个月X线片示内固定良好
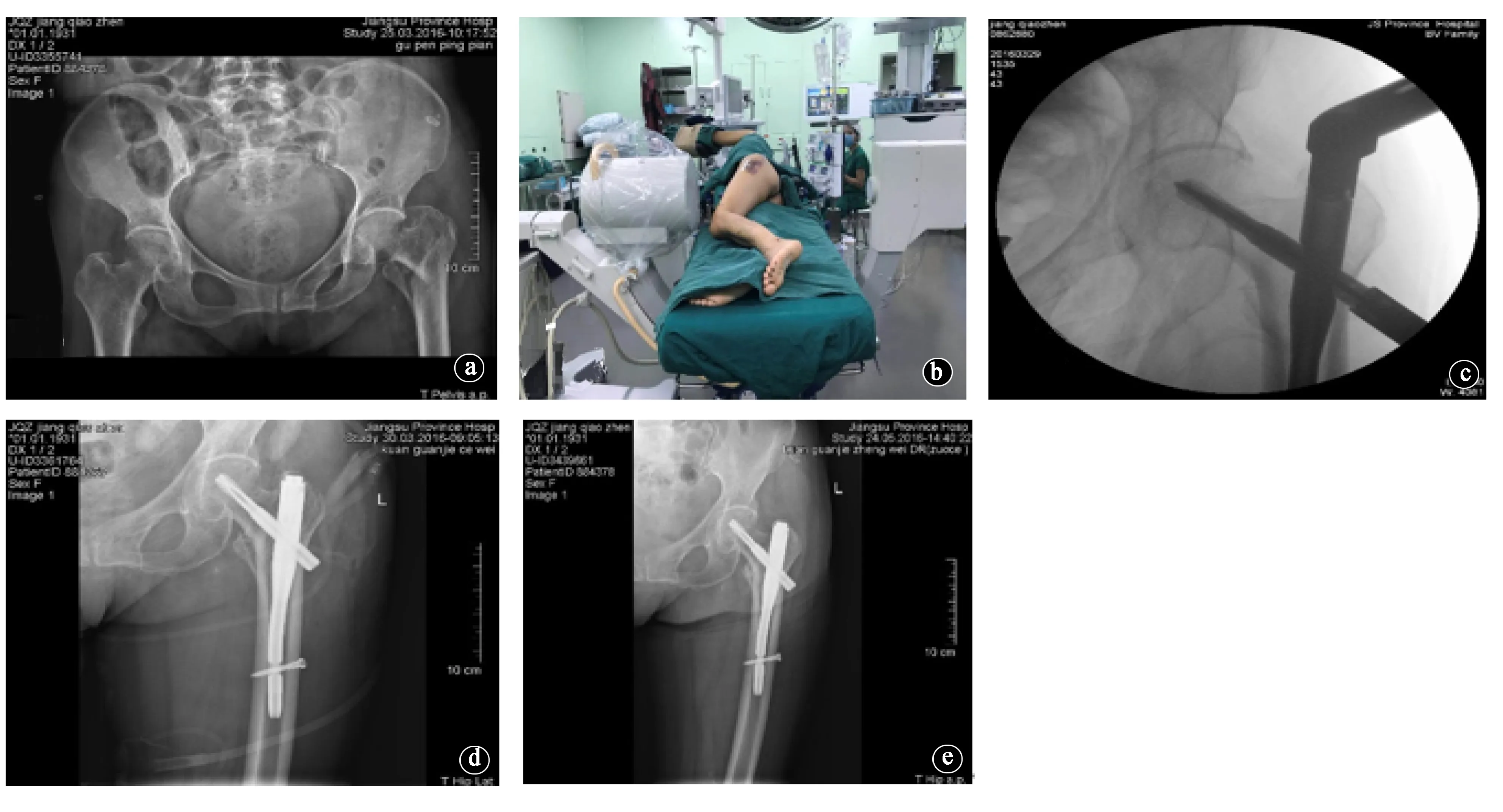
图2 患者女性,37岁左侧股骨转子下骨折。a.术前X线片;b、c.行侧卧位PFNA髓内固定术;d.术后3d X线片示复位和内固定良好;e.术后6个月X线片示内固定良好
讨 论
股骨转子下骨折是一种应力性骨折,发生于小转子与股骨干上小转子下方3cm之间,由过度生理重复应力超过骨重塑能力引起,低能量损伤多发生于老年人跌倒时,高能量损伤则常见于年轻人[9-10]。 股骨转子下骨折通常需要手术复位和内固定,以尽量减少骨折畸形愈合、骨不连和髋内翻畸形的发生,髓外钢板螺钉系统固定,力臂比髓内固定长,抗旋转能力弱[11],而PFNA髓内固定可均匀传导应力,降低内部植入物的应力,从而提高骨折术后稳定性,降低术后骨折不愈合发生率[12-13]。传统仰卧位下实施牵引可能导致骨折移位。股骨转子下区域解剖结构是应力传导最集中的区域,其内侧和后内侧皮质骨承受高压应力,外侧皮质骨承受高拉应力,在仰卧位牵引时骨折近端附着的髂腰肌可引起髋关节屈曲外旋,臀中肌则引起近端骨折块外展,导致双侧机械力不对称发生位移[14-15]。
侧卧位手术方式可避免仰卧位操作的不足。Sonmez等[16]在不稳定股骨转子间骨折治疗中采用侧卧位,发现其可节省牵引床操作时间,缩短手术时间,减少术中透视次数。李达等[17]采用侧卧位PFNA治疗老年股骨粗隆间骨折,发现可减少术中出血量,缩短手术时间,降低手术操作难度。本研究侧卧位组手术用时和术后住院时间较仰卧位组明显缩短,术中出血量、术中透视次数减少,表明侧卧位PFNA具有出血少、术后恢复快的优势。Pahlavanhosseini等[18]也指出仰卧位处理髋部骨折会导致手术时间延长和 X 射线剂量增加。分析原因为:(1)侧卧位没有腹壁阻挡,手术视野开阔,便于置入导针及主钉,可伸屈收展患肢便于调整复位,因此可缩短手术时间。仰卧位往往需要内收患肢和向健侧移动躯干,内收过程中易导致已复位骨折端再移位,增加手术时间。(2)手术时间缩短可进一步减少因麻醉和手术时间过长引起出血量增加,减少手术创伤。(3)侧卧位状态下髂腰肌处于放松状态,并通过患肢自身重量牵引骨折远端维持骨折复位,还可通过利用髋关节不同屈伸角度进行骨折复位,而仰卧位需提前复位,一旦复位丢失需重新复位[19]。(4)术中正侧卧位透视方便,仰卧位正位透视则受会阴部阻挡影响成像质量,导致透视次数增多。(5)侧卧位牵拉皮瓣易止血,出血少,利于术后恢复,缩短术后住院时间。
本研究通过随访发现侧卧位组Harris评分、改良Merle D’Aubigne-Postel评分、VAS与仰卧位组比较差异无统计学意义。Dogan等[20]也指出侧卧位PFNA复位质量和术后美国特种外科医院评分与仰卧位PFNA无显著差异性。侧卧位手术方式仅是一种手术体位,对复位效果、固定质量、骨折愈合以及中远期关节功能恢复无明显影响。但是在某种程度上侧卧位可避免骨折端移位,利于骨折复位和愈合,起到一定积极作用,且侧卧位容易获得髋关节矢状位图像,更有助于术中判断骨折端复位效果。侧卧位PFNA在手术室没有牵引台的前提下也可完成不稳定型粗隆间骨折患者PFNA内固定手术,可在缺乏牵引台的基层医院推广,具有更高的临床价值。侧卧位PFNA也存在一定弊端。首先,该术式不适用于骨盆骨折、不稳定型脊柱骨折、下肢骨折以及对侧肋骨骨折患者,另合并肺损伤患者在全麻下侧卧位可导致肺残气量减少,影响通气功能;其次,侧卧位缺乏持续的轴向牵引力,可能出现骨折复位丢失,不适合复位困难的转子下骨折患者;第三,侧卧位易发生旋转错位,在侧卧位固定股骨近端骨折时,应非常小心并注意旋转[21]。
综上,侧卧位、仰卧位PFNA均可改善单侧股骨转子下骨折患者髋关节功能和活动度,与仰卧位比较,侧卧位PFNA 内固定手术具有手术时间短、术中出血量少、X线透视次数少、住院时间短的优点,在临床具有较高应用价值。
作者贡献声明:童凯:设计研究方案、实施研究过程、论文撰写;尹宏:提出研究思路、分析试验数据、论文审核;谢杨:实施研究、资料搜集整理、统计学分析
