股骨近端防旋髓内钉内固定治疗对股骨粗隆间骨折老年患者术后髋关节功能及生活质量的影响分析
2022-12-12伍尚清,杜国聪,陈铭等
股骨粗隆间是人体骨骼重要支撑结构,由于受力因素的影响,该部位极易发生骨折[1]。老年人群因骨质流失的影响,骨强度下降,有较高的骨质疏松风险,因而在突发意外时更易发生股骨粗隆间骨折[2]。由于保守治疗的效果不理想,故在发生骨折后临床通常首选手术治疗,通过手术恢复骨折部位的生理结构,再通过螺钉进行固定,以达到促进骨折愈合的治疗效果[3]。既往多选择动力髋螺钉(DHS)作为固定材料,但是老年人多合并不同程度的骨质疏松,因而对固定材料的强度、稳定性有较高要求,而采用DHS材料难以达到理想的固定效果[4]。随着手术材料的不断发展出现股骨近端防旋髓内钉(PENA),该材料具有更高的强度和稳定性,因此采用PENA内固定治疗股骨粗隆间骨折的应用逐渐增多[5]。本次研究对在本院进行手术治疗的股骨粗隆间骨折患者开展回顾性分析,对比DHS、PENA两种内固定术式的应用效果。
1 资料与方法
1.1 一般资料 本次研究选取2020年1月-2021年12月间收治的病例80例,对其临床治疗情况进行回顾性分析。所有患者经X线、CT等诊断确诊为股骨粗隆间骨折,按照患者手术治疗方案的差异分成两组,各40例。对照组:女21例,男19例;年龄60-84岁,平均(71.16±6.20)岁;骨折原因:交通事故17例,摔倒23例。观察组:女22例,男18例;年龄60-85岁,平均(71.31±6.24)岁;骨折原因:交通事故18例,摔倒22例。
纳入标准:①符合股骨粗隆间骨折诊断;②新鲜骨折,骨折时间<3d;③有完整的临床资料可供研究使用。排除标准:①合并多发性骨折、粉碎性骨折;②年龄<60岁;③存在麻醉手术禁忌;④机体功能较差,合并心肝肾等功能障碍;⑤合并病理性骨折、骨肿瘤等;⑥合并感染。两组患者一般资料对比(P>0.05),且得到医学伦理委员会批准,有可比性。
1.2 方法
1.2.1 对照组 行DHS内固定治疗,患者取仰卧位并固定在牵引床上,垫高患者髋部10°-15°。开展腰硬联合麻醉,在达到麻醉深度后于C臂的透视下对骨折部位进行复位。首先在髋部外侧作切口,充分暴露粗隆下方股骨,在软骨下放置定位器引导导针,针刺粗隆顶端,使导针进入到髋臼缘。视患者的实际情况放置主钉,调整固定钢板,置入DHS。完成后在C臂下观察检查,确认达到目标固定效果后以生理盐水进行冲洗。缝合切口,术后常规抗感染治疗。
1.2.2 观察组 行PENA内固定治疗,协助患者取平卧位,麻醉采用腰硬联合麻醉,麻醉生效后在C臂的透视下对患侧进行复位治疗。于粗隆上方作4-5cm的切口,以手触碰到大粗隆顶点,使进针点位于大粗隆定点前1/3与2/3的交界部位,再以开孔器在进针点开孔,穿透皮质后置入导丝。在C臂下确认导丝位置,如位置不当则需调整位置,使其处于髓腔中,之后沿导丝以扩髓器扩髓,放置PENA主钉,安放导向器,向股骨颈内钉入螺旋刀片,并安装远端锁定,确定螺钉固定效果。完成后视患者的具体情况,有必要可搁置引流管,关闭切口。术后常规抗感染治疗。
1.3 观察指标 ①评价两组患者的髋关节恢复情况,在术后12w开展评价,使用Harris量表作为评估工具。优:得分90-100分;良:得分80-89分;可:得分70-79分;差:得分<70分。优良率=(优+良)/总例数×100%。②统计两组患者术后并发症发生情况,包括:下肢深静脉血栓、局部肿胀、骶尾部褥疮、肌肉萎缩。③统计两组患者的切口大小、术后住院时间、手术时间、术中失血量、骨折愈合时间。④在术后12w采用生活质量调查简表(SF-36)对患者的生活质量进行评价。总分=各维度得分之和/8,得分越高生活质量越理想。
1.4 统计学方法 应用统计学软件SPSS22.0分析处理数据,计量资料采用均值±标准差(±s)来表示,行t检验,计数资料采用(%)表示,行卡方检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组术后髋关节功能优良率对比 观察组治疗后髋关节优良率77.50%(31/40),对照组治疗后髋关节优良率52.50%(21/40),观察组高于对照组(P<0.05),见表1。

表1 两组术后髋关节功能优良率对比[n(%)]
2.2 两组术后并发症发生率对比 观察组术后并发症发生率为5.00%(2/40),对照组术后并发症发生率为25.00%(10/40),观察组低于对照组(P<0.05),见表2。

表2 两组术后并发症发生率对比[n(%)]
2.3 两组手术基本指标对比 观察组切口大小、术后住院时间、手术时间等指标与对照组存在显著差异(P<0.05),见表3。
表3 两组手术基本指标对比(±s)
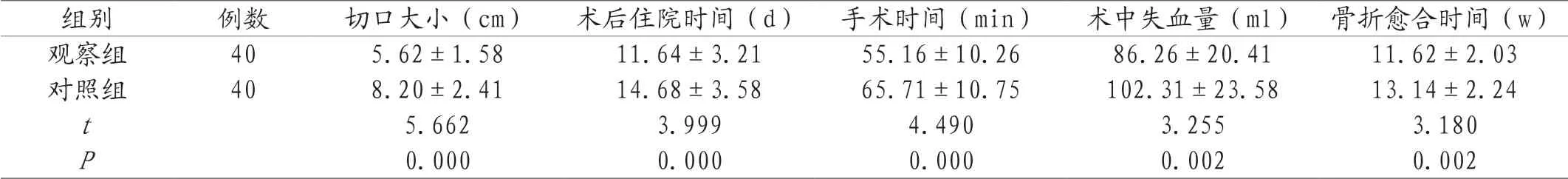
表3 两组手术基本指标对比(±s)
组别 例数 切口大小(cm) 术后住院时间(d)手术时间(min) 术中失血量(ml)骨折愈合时间(w)观察组 40 5.62±1.58 11.64±3.21 55.16±10.26 86.26±20.41 11.62±2.03对照组 40 8.20±2.41 14.68±3.58 65.71±10.75 102.31±23.58 13.14±2.24 t 5.662 3.999 4.490 3.255 3.180 P 0.000 0.000 0.000 0.002 0.002
2.4 两组生活质量评分对比 治疗前两组生活质量评分对比差异不显著(P>0.05);治疗后观察组生活质量评分高于对照组(P<0.05),见表4。
表4 两组生活质量评分对比(±s,分)

表4 两组生活质量评分对比(±s,分)
组别 例数 治疗前 治疗后观察组 40 65.14±7.62 78.16±10.16对照组 40 64.22±7.58 72.61±10.77 t 0.541 2.371 P 0.590 0.020
3 讨论
受到老龄人口增多的影响,老年股骨粗隆间骨折的发生率不断升高,已严重威胁老年居民的晚年健康[6]。此类患者可采用保守治疗或手术治疗,其中保守治疗由于患者机体功能差,自然愈合速度慢,需要长期卧床休息,恢复效果不理想;因而临床更多选择手术方案进行治疗。手术可通过手法复位骨折部位,并通过螺钉进行固定,避免在复位后发生移位,相较保守治疗的疗效更佳,恢复时间更短[7]。相关研究则认为,老年股骨粗隆间骨折患者采用外科手术治疗,且并发症风险也更小,髋关节功能恢复也更为理想[8]。
目前在临床上股骨粗隆间骨折主要采用髓内、髓外两种固定方式,其中内固定术式中DHS应用较多,能对骨折断端产生较好的加压作用,为骨折愈合奠定基础[9]。但是DHS内固定治疗也存在一定不足,比如在加压过程中需要严格控制压力,加压过度会导致股骨颈缩短,而加压不足又达不到预期固定效果[10]。且DHS在旋转方向方面稳定性较差,受到旋转力的影响可能使骨折发生移位;且该术式暴露较大,术中失血多,并且易引发股骨内侧髋内翻。因而临床也在不断改进股骨粗隆间骨折的内固定方式,而这促使FENA的诞生[11]。
FENA的发明为股骨粗隆间骨折内固定治疗提供新的材料,该材料抗内翻、抗旋效果更理想,且无需钻孔处理,适合骨质疏松的老年患者使用[12]。并且FENA内固定治疗操作范围要求较小,能避免大范围剥离软组织,相较DHS的创伤更小。在本次研究中观察组开展FENA内固定治疗,结果其髋关节功能的优良率显著高于对照组(P<0.05),提示使用FENA材料内固定治疗股骨粗隆间骨折可有效保障髋关节功能恢复,获得更理想的治疗效果。而在两组并发症的对比中,观察组并发症发生率显著低于对照组(P<0.05),这说明在使用FENA材料时不仅可获得更理想的治疗效果,还能有效降低并发症的发生。其原因可能在于使用FENA内固定治疗可有效减少出血、缩小切口等,而这对降低并发症的发生有显著效果。采用FENA内固定治疗患者,还能使患者的生活质量明显改善,这在两组生活质量评分对比中得到体现。
综上所述,股骨粗隆间骨折采用FENA内固定治疗可取得理想的治疗效果,使髋关节尽可能恢复骨折前的功能,并且该术式可极大控制并发症的发生,缩短康复时间,使患者在术后获得良好生活质量。本次研究的不足之处在于对患者的随访时间较短,而股骨粗隆间骨折恢复时间较长,即使在骨折愈合后其功能也需要经历长时间的恢复,因而后续研究将改进研究方式,保持更长时间的随访观察,以提升研究结果的客观性。
