术前营养不良的老年病人全麻下髋关节置换术后谵妄的危险因素
2022-11-30张莹胡玉萍郭宪张利东
张莹 胡玉萍 郭宪 张利东
髋关节置换手术是老年病人常见的手术,有20%~78%的老年髋部手术病人在手术前合并营养不良或存在营养不良风险[1-3]。而术前存在营养不良或营养不良风险会显著增加病人术后并发症的发生率,影响病人预后,不利于病人康复,而且存在低白蛋白血症的手术病人,其术后谵妄(post operative delirium,POD)的发生率更高[4-5]。
目前,关于术前存在营养不良或营养不良风险且行气管插管全麻下髋关节置换术老年病人发生POD的危险因素的研究较少,本研究选取本院术前存在营养不良或营养不良风险在气管插管全麻下行髋关节置换术的老年病人149例为研究对象,采用中华医学会老年学分会推荐的微型营养评定法简表(mini-nutritional assessment short-form,MNA-SF)[6]对老年人的营养状况进行评定,旨在明确术前存在营养不良或营养不良风险的气管插管全麻下行髋关节置换术的老年病人发生POD的危险因素。
1 资料与方法
1.1 一般资料 选取本院2019~2021年术前存在营养不良或营养不良风险并在气管插管全麻下行髋关节置换术的老年病人149例为研究对象,病人的美国麻醉医师协会(ASA)分级为Ⅰ~Ⅲ级,其中男68例,女81例,年龄60~91岁,平均(73.76±11.40)岁,平均体质量(51.60±18.21)kg;存在营养不良风险的病人78例,合并营养不良的病人71例;行左侧髋关节置换的病人70例,行右侧髋关节置换的病人79例。根据术后是否发生POD将病人分为POD组和非POD组,病人或其授权委托人知情同意,自愿参加本研究。
1.2 纳入标准及排除标准 纳入标准:(1)年龄≥60岁;(2)MNA-SF营养状况评分为0~11分,即存在营养不良或营养不良风险;(3)气管插管全身麻醉下行髋关节置换术。排除标准:(1)合并听、说及智力障碍;(2)无法配合本研究进行相关量表评定;(3)同时进行双侧髋关节置换;(4)合并精神疾病;(5)有脑部手术史或神经系统疾病;(6)存在气管插管全麻禁忌证;(7)正在服用抗抑郁药或镇静药物。
1.3 麻醉方法 所有病人均行桡动脉和颈内静脉穿刺,气管插管下全身麻醉,麻醉诱导:静脉推注依托咪酯(江苏恩华药业股份有限公司,批号:YT200308)0.3 mg/kg、静脉推注顺阿曲库铵(江苏恒瑞医药股份有限公司,批号:201208AK)0.2 mg/kg、静脉缓慢推注舒芬太尼(宜昌人福药业有限责任公司,批号:11A06021)0.4μg/kg,当肌肉松弛情况满足气管插管的要求后,使用喉镜行气管内插管(男性使用7.5#气管导管,插管深度为23 cm,女性使用7.0#气管导管,插管深度为21 cm),固定气管导管,使用麻醉机进行机械通气,容量控制模式,呼吸频率为14次/min,潮气量为7 mL/kg,吸呼比为1∶2。采用静吸复合麻醉维持:静脉泵注1%丙泊酚(西安力邦制药有限公司,批号:20109113-1)5.0 mg/(kg·h)、静脉泵注瑞芬太尼(江苏恩华药业股份有限公司,批号:210801)0.01 mg/(kg·h)、静脉泵注顺阿曲库铵0.2 mg/(kg·h)、吸入七氟醚(上海恒瑞医药股份有限公司,批号:20072831)1%,在麻醉手术过程中,根据病人的麻醉深度(保持全麻过程中脑电双频指数处于40~60区间)与生命体征情况调整药物的使用。在手术结束后,将病人送入麻醉术后恢复室(PACU)进行麻醉复苏,待复苏后,送返病房。
1.4 调查方法 收集2组病人的相关临床资料进行比较,包括年龄、性别、身高、体质量、低氧血症、高血压、糖尿病、电解质紊乱、营养状况评分、认知功能评分(MMSE评分)[7]、术前血清白蛋白和血红蛋白水平、手术时间、术中出血量以及术后是否使用镇痛泵等,对可能导致POD发生的危险因素进行统计学分析。
采用MNA-SF量表对病人营养状况进行评定,其由6个项目组成,总分14分,0~7分为营养不良,8~11分为有营养不良风险,12~14分为营养状况正常[6]。采用美国精神病学协会制定的《精神障碍诊断与统计手册》(DSM-Ⅴ)(第5版)[8]中的标准,根据意识障碍评估法(CAM)进行POD的诊断,CAM包含4个方面:(1)急性起病与精神状态发生波动性变化;(2)不能够集中注意力;(3)思维紊乱;(4)意识水平发生改变。当(1)+(2)+(3)阳性或(4)阳性时,即可诊断为POD[4]。

2 结果
2.1 病人POD的发生情况 本研究入选的149例术前存在营养不良或营养不良风险的老年病人中,共60例在全麻下髋关节置换术后发生了POD,POD发生率为40.27%。
2.2 2组临床相关资料比较 2组在年龄、BMI、低氧血症、电解质紊乱、营养不良、认知功能评分、血清白蛋白、血红蛋白、手术时间、术中出血量>300 mL及术后使用镇痛泵等方面差异有统计学意义(P<0.05)。见表1。
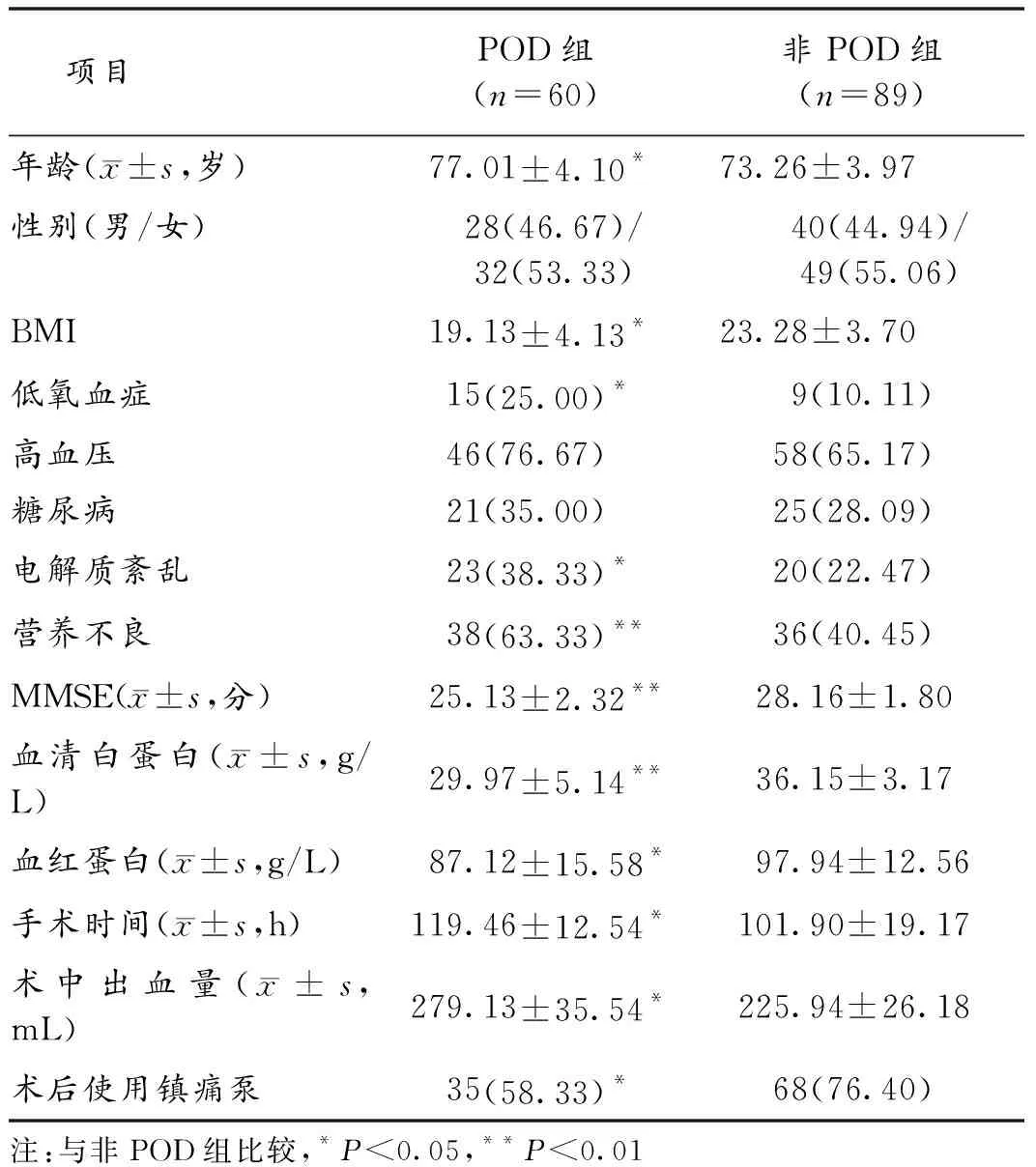
表1 2组临床相关资料比较(n,%)
2.3 POD发生的多因素分析 以是否发生POD为因变量,将单因素分析中有统计学意义的项目作为自变量,多因素Logistic回归分析结果提示:年龄≥75岁、BMI<20、MNA-SF评分<7分、MMSE评分<27分及血清白蛋白<30 g/L是术前存在营养不良或营养不良风险且行全麻下髋关节置换术的老年病人发生POD的危险因素(P<0.05),而术后使用镇痛泵是保护性因素(P<0.05)。见表2。

表2 营养不良老年病人髋关节置换术后发生POD的多因素Logistic回归分析
3 讨论
POD是病人外科手术后的常见并发症之一,其好发于老年人,发病机制较为复杂,目前关于其病理及生理机制仍未明确,部分学者提出了神经递质假说及应激反应假说[9-10]。美国每年有超过240万的老年手术病人发生POD,由此带来的医疗花费约为1500亿美元[11]。
营养状况不良会导致人体的免疫功能受损,肠道完整性发生改变,中枢神经系统容易发生缺血及缺氧性改变,因此,营养状况不良病人的POD发生率明显增加[4]。Mazzola等[12]的相关研究提示,合并营养不良的髋关节置换病人,其POD发生率是营养状况正常病人的3倍,存在营养不良风险的髋关节置换病人的POD发生率是营养状况正常病人的2.5倍。使用MNA-SF量表对病人进行营养状况的评价,具有操作简单的特点,其不需要实验室检查数据,尤其在对营养不良预后方面的预测具有优势,已经在临床上得到了广泛的应用。
伴随着年龄的增加,人体各个器官会发生功能减退,组织发生退化,中枢神经系统更容易遭受缺血及缺氧性损害,POD发生率也随之明显增加。Silbert等[13]的研究提示,髋关节置换术后POD发生率达27.8%,本研究中,髋关节置换病人POD发生率为40.27%,高于Silbert等的相关研究,这可能与本研究选取的研究对象均为术前存在营养不良或营养不良风险的MNA-SF老年病人有关。BMI、营养状况评分及血清白蛋白等均是评价病人营养状况的指标,BMI<20、MNA-SF评分<7分及血清白蛋白<30 g/L等,均是病人营养状况较差的表现,而越差的营养状况越容易引发POD[3-4]。术前较低的MMSE评分,已被证实是手术病人发生POD的危险因素[13],髋关节置换术创伤较大,病人术后疼痛较为剧烈,在手术后对其进行良好的镇痛,可以舒缓病人紧张及焦虑的情绪,使其获得较好的睡眠,神经功能得到较快的恢复,避免睡眠剥夺,降低POD发生的概率。
综上所述,术前存在营养不良或营养不良风险的老年病人在气管插管全麻下行髋关节置换术后的POD发生率较高,POD的发生与病人的年龄、BMI、营养状况评分、认知功能评分、血清白蛋白数值及术后镇痛情况等关系密切,应引起关注。
