基于MRI特征预测脑膜瘤PR表达状态的价值
2022-11-27李政晓薛彩强李昇霖孙嘉晨刘苏卫任铁柱周俊林
李政晓,薛彩强,李昇霖,孙嘉晨,刘苏卫,任铁柱,周俊林*
脑膜瘤是最常见的原发性中枢神经系统肿瘤,起源于硬脑膜表面的蛛网膜粒细胞[1],多数是偶然发现的,约占临床颅内肿瘤的25%,仅次于胶质瘤,不同级别的脑膜瘤表现出不同的肿瘤生长模式,良性脑膜瘤生长缓慢,5 年的生存率达到85.5%[2]。研究表明,女性脑膜瘤的发病率高于男性,并提出脑膜瘤与孕激素有关的推测,有研究[3-4]发现,长期使用孕酮注射作为避孕措施会使女性脑膜瘤的风险增加,激素避孕或含有孕酮的激素替代疗法与女性患脑膜瘤的可能性增加具有相关性,特别是接受长时间或高剂量的治疗[5]。一些临床证据表明,约38%~88%的脑膜瘤孕酮受体(progesterone receptor, PR)阳性,并且发现PR 表达与肿瘤分级、复发及预后也存在相关性[6-7]。因此,术前对PR 状态进行无创性评估对治疗选择与预后判断有重要意义。目前,脑膜瘤的PR 表达状态多通过术后病理检查结果确诊,临床迫切需要一种快速、可靠、无创性的方法来预测PR的表达状态。MRI 是脑膜瘤的常规诊断方式,其成像特征易于获取,可作为客观评价指标,但目前将MRI 用于预测PR 表达的研究较少。本研究旨在探讨MRI 特征在术前评估脑膜瘤PR 表达状态中的预测能力,以更好地指导脑膜瘤患者的治疗选择与预后判断,实现患者最大生存获益[8-9]。
1 材料与方法
1.1 一般资料
回顾性分析2020 年6 月至2021 年12 月我院经手术及病理证实的210例脑膜瘤患者的临床资料,男57 例,女153 例,发病年龄27~77(54.98±10.07)岁。其中PR(+)79例,PR(-)131例。按解剖学位置分为非颅底164 例,颅底46 例,非颅底部位包括凸面、大脑镰及矢状窦旁、松果体区及小脑凸面;颅底部位包括嗅沟、鞍结节、前床突、海绵窦、桥小脑角、斜坡和枕骨大孔。根据世界卫生组织(World Health Organization, WHO)2021 年中枢神经系统肿瘤分类标准进行分级[10],将脑膜瘤分为WHO 1、2、3 级。所有患者术前行MRI头颅平扫及增强扫描检查,术后行细胞免疫组化测定PR 状态。纳入标准:(1)患者术前MRI 平扫、增强资料完整;(2)检查前未接受过放疗、化疗;(3)经术后病理检查证实,且进行PR 测定。排除标准:(1)患者临床资料、MRI 图像资料不全;(2)合并严重心肺疾病;(3)存在MRI图像伪影,影响肿瘤观察。本研究经兰州大学第二医院医学伦理委员会批准,免除受试者知情同意,批准文号:2021A-028。
1.2 仪器与方法
使用Siemens 3.0 T Verio MR扫描仪,210例患者均于术前行T1WI、T2WI、T2WI-液体衰减反转恢复(fluid-attenuated inversion recovery, FLAIR)、扩散加权成像(diffusion-weighted imaging, DWI)及头颅MR 增强扫描。梯度回波(T1WI):TR 550 ms,TE 11 ms,层厚5.0 mm,层间距1.5 mm,视野260 mm×260 mm,矩阵256×256;TSE(T2WI):TR 2200 ms,TE 96 ms,回波时间10 ms,回波链长度8,激励次数2。T2WI-FLAIR:TR 9000 ms,TE 110.0 ms,层厚5.0 mm,层间距1.5 mm;DWI [自旋-平面回波成像(spin echo-echo planar imaging, SE-EPI)]:加频率选择脂肪抑制技术,TR 4000 ms,TE 100 ms,层厚5 mm,层间距1 mm,视野260 mm×260 mm,矩阵256×192,在x、y、z轴3个方向上施加扩散梯度,b值取0、1000 s/mm²。对比剂采用钆喷酸葡胺注射液0.1 mmol/kg,流速3 mL/s,由此获得轴位、矢状位和冠状位增强T1WI。
1.3 图像分析与处理
所有病例MR征象由两名分别在神经系统诊断方面具有10 年(主治医师)和15 年(副主任医师)经验的影像诊断医师在PACS 系统上对图像进行分析,有分歧时,经讨论后达成一致意见。观察并记录肿瘤位置、最大直径、囊变、瘤周水肿、瘤脑界面、硬膜尾征、强化是否均匀(病变血供相对均一,无明显坏死液化组织)的影像特征。在T1WI、T2WI及增强图像确定病灶实性成分,并在原始图像中计算出ADC 值,于重建ADC图上避开病灶内肉眼所见的囊变、坏死及出血区,在每个层面手动绘制3 个椭圆形ROI,面积为15~25 mm2,分别测量每个ROI 的最大ADC 值、平均ADC 值、最小ADC 值以及对侧正常脑白质的平均ADC值。
1.4 病理检查
所有经手术切除的肿瘤标本均进行HE染色及细胞免疫组化染色。采用链霉素抗生物素蛋白-过氧化物酶(SP)免疫组织化学染色法进行染色,用已知阳性切片的脑膜瘤组织作阳性对照。免疫组化阳性诊断标准:在显微镜下观察,PR 以细胞核出现棕黄色作为阳性细胞。
1.5 统计学方法
应用SPSS 25.0统计软件进行统计学处理,计数资料采用卡方检验,正态分布计量资料采用t检验,非正态分布计量资料或方差不齐者采用非参数U检验,以P<0.05为差异具有统计学意义。采用二分类logistic多因素回归筛选脑膜瘤PR阳性表达的独立预测因子,并绘制受试者工作特征(receiver operating characteristic curve, ROC)曲线评估脑膜瘤PR 表达的预测效能。
2 结果
2.1 脑膜瘤患者的一般资料与MRI影像特征
入组的210 例脑膜瘤患者中,男57 例,女153 例;PR(+)79例,PR(-)131例;肿瘤位于颅底46例,位于非颅底164 例。对比分析患者术前MRI 特征及MRI 观测值发现,PR(+)组与PR(-)组在肿瘤部位、囊变、强化方式上差异具有统计学意义(表1、2)。
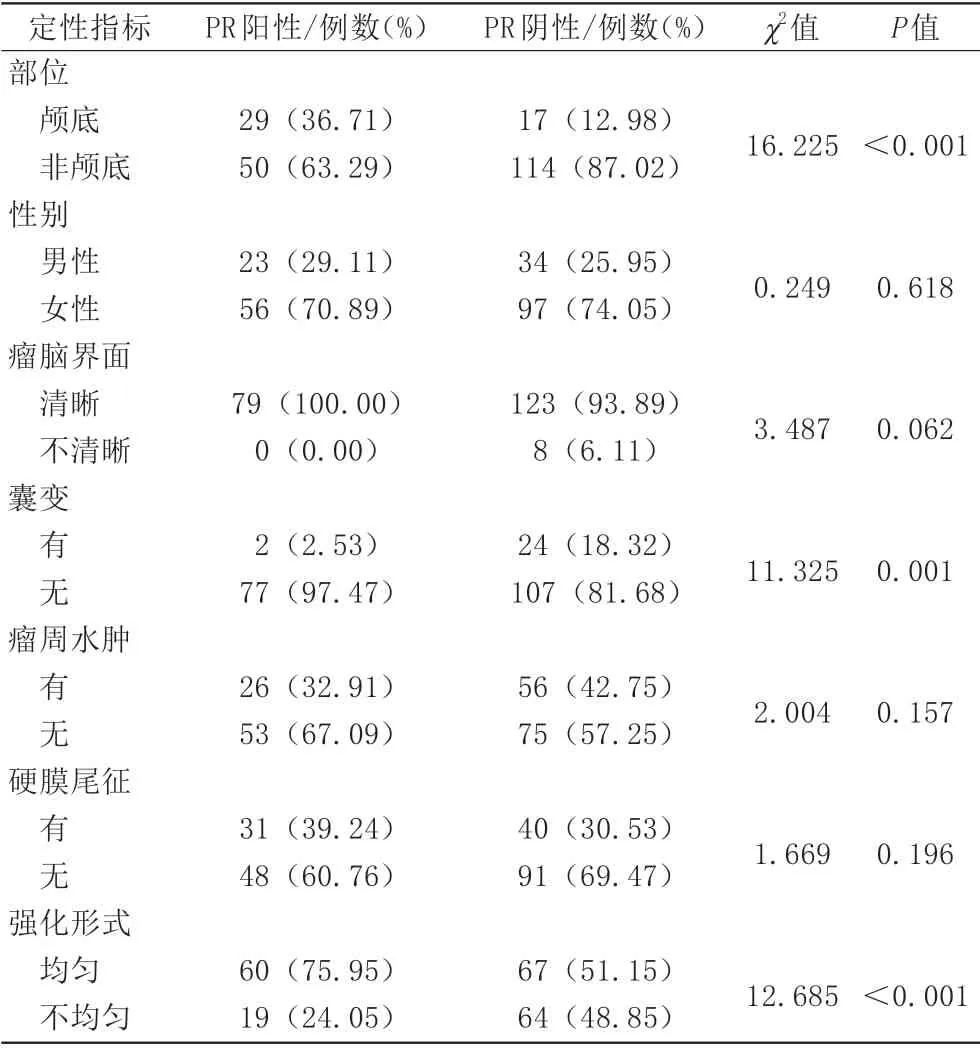
表1 脑膜瘤患者孕酮受体(PR)阳性组与阴性组定性指标Tab.1 Qualitative indicators of progesterone receptor(PR)positive group and negative group in patients with meningioma
2.2 脑膜瘤PR表达与MRI影像征象的多因素分析
logistic多因素回归分析结果显示肿瘤部位、强化方式是脑膜瘤PR表达的独立预测因素。在PR(-)组中,非颅底脑膜瘤占87.02%(114/131),颅底脑膜瘤占12.98%(17/131);在PR(+)组中,75.95%(60/79)表现为肿瘤均匀强化,24.05%(19/79)表现为肿瘤增强扫描不均匀强化。即从肿瘤部位来说,颅底脑膜瘤的PR表达率高,非颅底脑膜瘤的PR表达率低(图2);在肿瘤强化方式上,脑膜瘤强化越均匀,出现PR(+)表达的可能性越大(图1),结果见表3。Hosmer-lemeshow拟合优度检验结果显示(χ2=11.158,P=0.193)。

表3 脑膜瘤PR表达的多因素logistic回归分析Tab.3 Multivariate logistic regression analysis of PR expression in meningiomas
2.3 ROC曲线评估脑膜瘤PR表达的预测效能
对于具有统计学意义的MRI特征的ROC曲线如图所示(图3),结果显示,肿瘤部位及强化方式在脑膜瘤PR阳性(+)组与PR阴性(-)组差异存在统计学意义,二者预测肿瘤PR表达状态的AUC值分别为0.619、0.624,敏感度为87%、48.9%,特异度为36.7%、75.9%。
3 讨论
本研究基于脑膜瘤术前MRI获得的影像学表现,通过多因素logistics 回归研究发现:术前MRI 特征能够预测脑膜瘤PR的表达状态,脑膜瘤位于颅底、肿瘤均匀强化可以间接表达脑膜瘤PR 阳性,是预测肿瘤良性生物学行为的重要因素,可以更好地指导脑膜瘤患者的治疗选择与预后判断。
3.1 PR与脑膜瘤的关系
孕酮是一种内源性类固醇激素,由胆固醇中的21 个碳原子组成,调节女性的正常生殖功能,孕酮的作用由PR介导,PR是转录因子核受体超家族的一员,在激素刺激下调节基因表达[11]。PR 的两种重要亚型PRA 和PRB 介导了孕酮的大部分生理功能,而多数脑膜瘤具有高亲和力孕酮结合位点[12]。
在世界各地,脑膜瘤在女性中比在男性中更常见,男女发生的比例约为1∶3.8,本研究中男性患者占27.1%(57/210),女性患者占72.9%(153/210),与文献报道较符合[13]。女性多发可能提示性类固醇激素受体在此肿瘤发生过程中的潜在作用[14],有研究者[13,15]认为,低级别脑膜瘤中PR 的阳性表达率可能性高,随着脑膜瘤的进展,PR 表达率降低,即随着肿瘤级别的提高,其增殖指数增高,生长速度越快,它们会失去与分化相关的标记物(如PR),则PR 表达率减低,这表明PR 低表达是脑膜瘤预后不良的一个因素,与肿瘤进展和复发的增加相关[16]。Maiuri等[17]对300 例脑膜瘤患者研究发现,PR 表达与脑膜瘤的分级和Ki-67 增殖指数呈负相关(P<0.001)。此外,Mnango等[18]在112例脑膜瘤中发现,PR阳性表达的患病率为54.5%,且PR 高表达多存在于1 级肿瘤患者。由此可见,PR 的阳性表达可提供预测信息,对脑膜瘤的发生发展及预后起着重要的作用。
3.2 MRI特征与PR表达的相关性分析
术前MRI 特征作为脑膜瘤PR 表达的重要依据需要提供更多的肿瘤细节特征。本研究结果显示,脑膜瘤MRI 影像特征中肿瘤部位、囊变、强化方式与PR表达状态的差异具有统计学意义。我们知道,脑膜瘤不同的胚胎起源取决于其解剖位置,这种胚胎起源可能在脑膜瘤的病理生理学中发挥作用[19-21]。从肿瘤发生部位来说,非颅底部位的脑膜瘤其PR 表达率低,且肿瘤的级别一般较高,细胞增殖指数增加,恶性潜能增大,而位于颅底部位的脑膜瘤PR 表达率高,肿瘤细胞增殖指数较低,恶性发生的可能性减小[22]。由此可见,位于非颅底部位的脑膜瘤PR 表达率低,较颅底部位的肿瘤发生恶性的潜能增加,且更易复发[23]。本组结果表明,颅底脑膜瘤中PR 的阳性表达率高,且高于非颅底脑膜瘤(P<0.001),与文献报道相符合[22]。因此,脑膜瘤可根据其起源部位和遗传分化发展出不同的表达PR的能力。
脑膜瘤在MRI影像表现中通常边界清晰,强化均匀,由于脑膜瘤接受来自颈内外动脉的双重血液供应,灌注丰富,增强扫描大多强化明显[24]。部分研究表明,PR表达组间的瘤细胞增殖不同,ADC值存在差异,而本次研究发现,PR阳性组与PR阴性组脑膜瘤的ADC值无显著差异(P>0.05),这可能是由于研究中包含的不同样本量、不同肿瘤细胞亚型、不同的测量方法、不同ROI大小以及肿瘤内部因素造成[25]。非良性脑膜瘤组织学上表现为有丝分裂活性增加,细胞数量增加,细胞生长速度加快,则出现坏死的可能性增大,在T1WI中呈现低信号,无强化,故增强扫描呈现不均匀强化[1,26]。在本组研究中,PR阴性的脑膜瘤较PR阳性脑膜瘤强化更不均匀,二者差异具有统计学意义。文献报道PR阴性脑膜瘤平均Ki-67大于PR阳性脑膜瘤,这表明PR阴性脑膜瘤细胞增殖更快,瘤体中央易缺血坏死、囊变,而导致肿瘤强化更不均匀[27]。此外,PR阴性表达的肿瘤出现不均匀强化可能由于同一肿瘤内部各个部分细胞分化程度不同、血供不一、细胞成分比例不同而导致病灶内部信号不均匀[16]。因此,脑膜瘤的强化方式在一定程度上可反映肿瘤PR的表达水平。
本研究的局限性:本研究为单中心研究,且没有纳入其他功能MRI技术,今后将尝试纳入更多MRI新技术及进行多中心研究,或可进一步提高鉴别的准确性。
总之,术前MRI特征中肿瘤发生部位及强化方式在一定程度上可以反映脑膜瘤中PR 的表达水平,可作为脑膜瘤的预后因子,在患者临床治疗方案的选择及肿瘤预后评估方面具有一定的应用价值。
作者利益冲突声明:全体作者均声明无利益冲突。
