评价乳腺癌免疫组织化学染色及质量控制的临床效果
2022-11-27朱晓琳尚宇
朱晓琳 尚宇
(1 大连市中心医院病理科,辽宁 大连 116000;2 大连医科大学附属第一医院,辽宁 大连 116000)
乳腺癌是女性最为常见的恶性肿瘤之一,发病率较高,发病率仅次子宫癌,对于女性的威胁较大。乳腺癌病变较特殊,中晚期时存在明显的病灶转移情况,腋下、甲状腺等位置的淋巴结均可能存在局部浸润的情况,此时治疗措施受限,仅能经放化疗延续生命,而且治疗效果有限。而乳腺癌早期能实现较好的临床转归,因该阶段内病灶并未转移,仅需通过乳腺切除治疗或予以保乳手术治疗,均能消除癌变细胞,延长乳腺癌患者的生存期,因而予以乳腺癌早期鉴别诊断至关重要[1]。乳腺癌均需要进行病理检查以便为临床治疗提供数据参考。病理检查中,标本染色是检查的关键,染色后在特定条件下标本会出现不同的颜色,以此提示是否存在乳腺癌。以往的常规染色措施有稳定性不足的情况,会造成检查结果的异常,不利于提高乳腺癌的检出准确率[2]。免疫组织化学染色作为病理检查的重要方法之一,在临床上占有重要意义,在进行免疫组织化学染色的过程中,不同性质的乳腺细胞会形成不同的颜色,能准确鉴别乳腺癌,可把握癌症治疗的时机[3]。但操作者的质量控制水平均会对试验结果造成影响,在研究中需由同一位检验人员完成乳腺标本组织的染色处理,以维持检查稳定性,使乳腺癌患者得到准确且及时的治疗。因此本文通过我院于2017年10月至2018年10月进行治疗的乳腺癌患者50例,评定乳腺癌进行免疫组织化学染色的临床效果以及质量控制的方式。
1 资料与方法
1.1 一般资料 将我院于2017年10月至2018年10月进行治疗的乳腺癌患者50例作为本次研究对象,取两份标本,将其分成免疫组织化学染色组和常规组。其中患者的年龄最大68岁,最小35岁,平均年龄(48.00±12.2)岁;体质量最低为46 kg,体质量最高为74 kg,平均体质量(60.31±2.53)kg;BMI指数最低为17 kg/m2,BMI指数最高为28 kg/m2,平均BMI指数(22.79±1.66)kg/m2;病程最短为3个月,最长为9个月,平均病程(6.41±1.53)个月。
纳入依据:经过诊断确诊为原发性高血压[2];经过医院伦理会批准,且患者及其家属对研究均属于知情、配合的状态,同意书已签署。排除依据:存在严重的肝肾功能不齐全;其他癌症,精神障碍等患者。
1.2 方法
先准备试验中所需要的用品:磷酸缓冲盐溶液,第一抗体为免抗人雌激素受体,免抗人孕激素受体[4],免抗人CerbB-2单克隆抗体,第二抗体选择快速免疫组化Elivision试剂盒,DAB显色试剂盒。
准备完成之后,进行标本的制作,提取患者乳腺标本,进行提取的时候将其分成两份,一份进行免疫组织化学染色,另一份进行常规的染色处理,提取的步骤如下:先利用含量为10%的甲醛溶液(福建石化集团三明化工有限责任公司综合厂,国药准字H35021355)进行固定[5-6],之后提取病变的组织,先用酒精进行梯度的脱水处理,利用二甲苯透明,以58%的石蜡进行浸蜡,在温度为60 ℃的石蜡进行包埋,将标本制作成蜡块,利用一次性的刀片将石蜡切片,切片的厚度在2~3 μm,在温度为40 ℃的水中将切片展开,可以在水中加入适量的乙醇,这样能够让切片更有张力,还能充分的展开,没有褶皱的情况,之后将已经处理过的载玻片载体进行呈放,以温度为65 ℃的烤箱进行处理,时间为1~4 h。
免疫组织化学染色组进行染色的方法为:进行切片烤片之后梯度酒精已经脱蜡脱水,利用蒸馏水清洗,之后用磷酸缓冲盐溶液浸泡2 min,重复3次,同时将含量为3%的过氧化氢浸泡5~10 min[7],这样能够清除内源性过氧化物酶的活性。经磷酸缓冲盐溶液浸泡3次后,高压锅内装载磷酸缓冲盐溶液,加热到沸腾,将切片放在耐高温的塑料切片架上,并且将切片架放进锅内,并将锅盖盖上,将压力阀扣上,持续加热一直到出现喷气,从开始喷气开始计算1~2 min,将压力锅从水源移开,冷却到常温,再将切片取出,这样能够确保切片中不含有生物素,减少因生物素造成的非特异性的背景染色的情况。利用磷酸缓冲盐溶液清洗切片2次之后,滴加第一抗工作液,保持37 ℃ 1 h,再利用磷酸缓冲盐溶液清洗切片2次滴入第二抗工作液,同样为37 ℃,15~20 min后,利用磷酸缓冲盐溶液清洗切片3次,加入DAB进行显色处理,复染并封片。常规组进行HE染色,以此作为对照组。
质量控制:在标本染色期间,为减少外界因素对染色结果造成的影响,需在同一环境下储存乳腺病变标本,由同一位检验人员完成乳腺标本的染色。在检查期间,还需保持无菌操作,防止手部携带污染物造成的染色结果异常。
1.3 观察指标
1.3.1 测评对比两组不同的染色方式的结果以及免疫组织化学染色组的染色结果,两种检测方式的显色结果。
1.3.2 测评两组的染色质量,评估维度有染色均匀度、染色效率、染色准确度等,共有100分,0~59分即染色质量差,60~79分即染色质量可,80~89分即染色质量良,90~100分即染色质量优。染色质量良与染色质量优之和为染色优良率。
1.3.3 测评两组染色满意度,内容包括显色情况、染色结果、诊断结果、使用价值等,各项均10分,由乳腺癌患者自主评分,0~4分,对免疫组织染色不满意,5~7分,对免疫组织染色相对满意,8~10分,对乳腺组织染色很满意。满意与很满意之和为乳腺癌患者的满意度。
1.4 统计学处理 本次试验所有的患者数据均采用计算机软件SPSS20.00进行处理,计数资料以(%)的形式表示两组不同的染色方式的结果、免疫组织化学染色组的染色结果,并且进行χ2检验,组间对比P<0.05,即可证实数据间差异较大。
2 结果
2.1 对比两组不同的染色方式的结果 免疫组织化学染色组的诊断准确率高于常规组,组间具有差异(P<0.05)。见表1。

表1 两组不同的染色方式的结果对比[n(%)]
2.2 免疫组织化学染色组的染色结果 免疫组织化学染色组进行ER、PR、CerbB-2、P53、Ki67检测,阳性率分别为76.00%、56.00%、58.00%、72.00%、80.00%。见表2。

表2 免疫组织化学染色组的染色结果
2.3 两种检测方式的显色结果 常规组染色后较为鲜艳,并且细胞核呈现出较为鲜明的蓝色,细胞质则能够出现深浅不一的粉红色,核仁为红色。免疫组织化学染色组则能够在镜下看到病变的组织完整,未发现脱片情况,阳性以及阴性对比也比较明显,阳性物质的定位也较准确,背景十分的干净和清晰,细胞的结构和轮廓均能清晰的呈现,染色的结果也比较稳定,ER、PR中切片为深褐色,CerbB-2下切片的细胞核为蓝色,细胞膜为褐色。
2.4 两组染色质量优良率 免疫组织化学染色组方案下的染色质量优良率为96.00%,常规组方案下的染色质量优良率为84.00%,免疫组织化学染色组高于常规组,P<0.05,有统计学意义。
2.5 两组染色方式的满意度 免疫组织化学染色组获得的染色情况(98.00%)、染色结果(100.00%)、诊断结果(96.00%)、使用价值满意度(98.00%)高于常规组(86.00%、90.00%、82.00%、84.00),P<0.05。
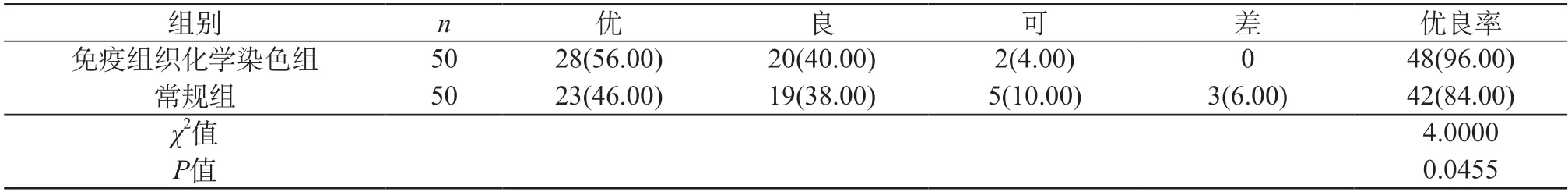
表4 两组染色质量优良率[n(%)]

表5 两组染色方式的满意度[n(%)]
3 讨论
近些年,随着各类不同的抗体进行推广和应用,医学者们逐渐意识到免疫组织化学染色对于病理的诊断,对临床治疗有着重要的意义。但需要注意的是,目前的免疫组织化学染色技术仍有着不足和缺陷[8],因免疫组织化学染色的复杂性,在试验的过程中还是会影响病理的检测结果,因此在进行检测的过程中,需要进行质量控制,以此提高整体的诊断准确率。
质量控制的方式包括:①制作高质量的石蜡切片是整个检测的基础,组织是否固定好是影响试验结果的因素之一。在试验中乙醇的脱水尽可能从较低的浓度开始,这样能够避免组织过度收缩,并且在常温下二甲苯的透明时间要小于30 min,这样不会造成组织变脆。②免疫组织化学染色所使用的玻片,在试验正式开始之前,必须要用饱和的重铬酸钾浓硫酸进行浸泡,且时间不能少于3 d,浸泡完成之后,将其捞起用水清洗[9-11],再用含量为95%的乙醇清洗一遍,晾干并涂上防脱片剂,将其烘干并备用。进行裱片时,切片的片膜不能有气泡,烤片的温度也不能太低,时间不能太短,这样很容易出现脱片的情况,倘若温度太高,时间太长,还会对原先的抗原造成影响,烤片之后专用的二甲苯和乙醇进行脱蜡和清洗,脱蜡需要彻底。同时进行高温高压的时间也要控制得当,时间太长会造成染色背景太深,并且磷酸缓冲盐溶液也不能反复的进行使用,使用的容量还必须是让所有的切片都能浸泡到,在试验的过程中不能让切片干涸[12-13]。在显色镜的辅助下,时间控制在3~7 min,在阳性明确的区域出现黄色,即可马上停止染色,这样能够阻止出现背景着色的情况,更有利于观察。③提高特异性着色,降低非特异性的染色,以上两点都是确保试验质量的关键,抗体作为免疫组织化学染色最重要的试剂,质量既关乎到试验结果的判定,也会影响临床的诊断。因乳腺癌组织的淋巴细胞、脂肪细胞均会出现非特异性的染色,因此对于一抗的选择,需要其特异性强的试剂,抗体最好使用即开即用类型[14-15],这样能够避免在进行稀释的过程中进行错误操作,或者稀释太多,抗体失效,对试验的结果造成影响。
本次试验数据证实,免疫组织化学染色诊断准确率优于常规组(90.00%vs.60.00%),组间差异显著,其结果说明了进行免疫组织化学染色准确率较高,出现漏诊或者误诊的可能性较小,在进行试验的过程中,需要严格的质量控制,才能提高准确率。另外本次试验数据还证实,对免疫组织化学染色组的ER、PR、CerbB-2、P53、Ki67进行检测,阳性率分别为76.00%、56.00%、58.00%、72.00%、80.00%。通过ER、PR、CerbB-2、P53、Ki67的检测,根据不同的显色反应能够更为准确的判定病情。但在免疫组织化学染色实施期间,仍可能出现诊断不准确的问题。针对此类情况,需增强检验人员培训,让其掌握乳腺标本染色流程,并能根据相关要求严格落实染色措施,以减少外界因素造成的染色结果异常。在较稳定的染色操作下,能控制染色质量,检查期间能观察到清晰的颜色变化,可准确检出乳腺癌病变。本研究中,免疫组织化学染色组获得的染色情况(98.00%)、染色结果(100.00%)、诊断结果(96.00%)、使用价值满意度(98.00%)高于常规组(86.00%、90.00%、82.00%、84.00),P<0.05。即免疫组织化学染色法可获得更高的满意度。常规染色过程中存在较多影响因素,均会降低染色质量,对乳腺癌病理检查结果的准确度产生负面影响。而在免疫组织化学染色法落实过程中,虽然也有较多影响因素,但通过质量控制后,能制作出高质量的切片,保持较好的病灶染色度,精准染色下能确定病灶情况,提高乳腺癌病理诊断准确率,因而能获得较高的染色满意度。
综上所述,乳腺癌进行免疫组织化学染色能够降低出现错诊、漏诊的情况,准确率较高,临床方案的确定可以根据其病理结果进行制定,值得在临床上推广和应用。
