北京市孕产妇乙型肝炎病毒感染的流行病学特点及妊娠结局分析
2022-11-26陈正超刘凯波
张 雪,于 莹,陈正超,刘凯波
(首都医科大学附属北京妇产医院/北京妇幼保健院围产保健科,北京 100026)
在过去的三十年里,中国已经从乙型肝炎(乙肝)的高流行区转变为中流行区,5岁以下儿童的乙型肝炎病毒(hepatitis B virus,HBV)感染率已经下降了97%,但是母婴传播仍然为我国HBV感染的重要传播途径[1]。妊娠合并乙型肝炎感染不仅增加新生儿感染乙肝的风险,同时可能增加早产等不良妊娠结局的风险[2]。预防乙肝母婴传播技术进展迅速,世界卫生组织(World Health Organization,WHO)发布的《妊娠期抗病毒防治指南(2020年版)》和《消除艾滋病、梅毒与乙肝母婴传播认证标准全球指南(2021年版)》中均明确提出了将乙肝母婴传播率降低至2%以下的目标要求[3-4]。本研究采用回顾性研究方法,对“北京市围产保健管理登记卡”登记的孕产妇临床资料进行分析,探讨HBV感染孕妇的流行病学特征及妊娠合并HBV感染对不良妊娠结局的影响,北京市HBV母婴传播率,为了解我国孕产妇乙肝感染流行病学现状和乙肝感染孕妇孕期管理提供理论依据。
1 资料与方法
1.1 资料来源
收集2020年“北京市围产保健管理登记卡”中填报乙型肝炎表面抗原(hepatitis B surface antigen,HBsAg)结果的孕产妇资料,共计155 970例,其中HBsAg阳性孕产妇4 246例(2.72%),HBsAg阴性孕产妇151 724例(97.28%)。
1.2 研究内容
分析上述人群的社会经济学指标、不良妊娠结局、乙肝表面抗原阳性孕产妇的母婴传播率,探讨北京市孕产妇乙型肝炎病毒感染的流行病学特点及对新生儿的影响。
1.3 评价指标
①乙型肝炎病毒感染:将所有HBsAg阳性情况定义为乙型肝炎病毒感染,包括乙型肝炎E抗原阳性与阴性、肝功能正常与异常、乙型肝炎病毒量≥2×105IU/mL和<2×105IU/mL。②不良妊娠结局:新生儿不良结局包括死胎死产、低出生体重及早产。③母婴传播率:HBsAg阳性孕产妇所生儿童12月龄内HBsAg检测阳性率[5]。
1.4 统计分析方法
采用Stata 14.0软件对数据进行统计学分析。计数资料采用频数(n)和百分率(%)表示,两组间比较采用χ2检验;多因素分析采用Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 乙肝感染孕产妇人口社会经济学特征
单因素分析结果显示,不同年龄组和不同学历的孕产妇乙肝感染率的差异有统计学意义(χ2值分别为128.61和102.87,P<0.001),其乙肝感染率随年龄组别上升而增加,随着学历增高而下降;失业/无业人员的乙肝感染发生率高于在校/在职人员(χ2=10.92,P<0.001);外地户籍孕产妇乙肝感染发生率最高,而本市户籍孕产妇发生率最低(χ2=525.90,P<0.001)。多因素分析结果显示,年龄较大是影响孕产妇发生乙肝的危险因素(OR>1,P<0.05),而学历较高和本市户籍是影响孕产妇发生乙肝的保护因素(OR<1,P<0.001),差异均有统计学意义,详见表1。
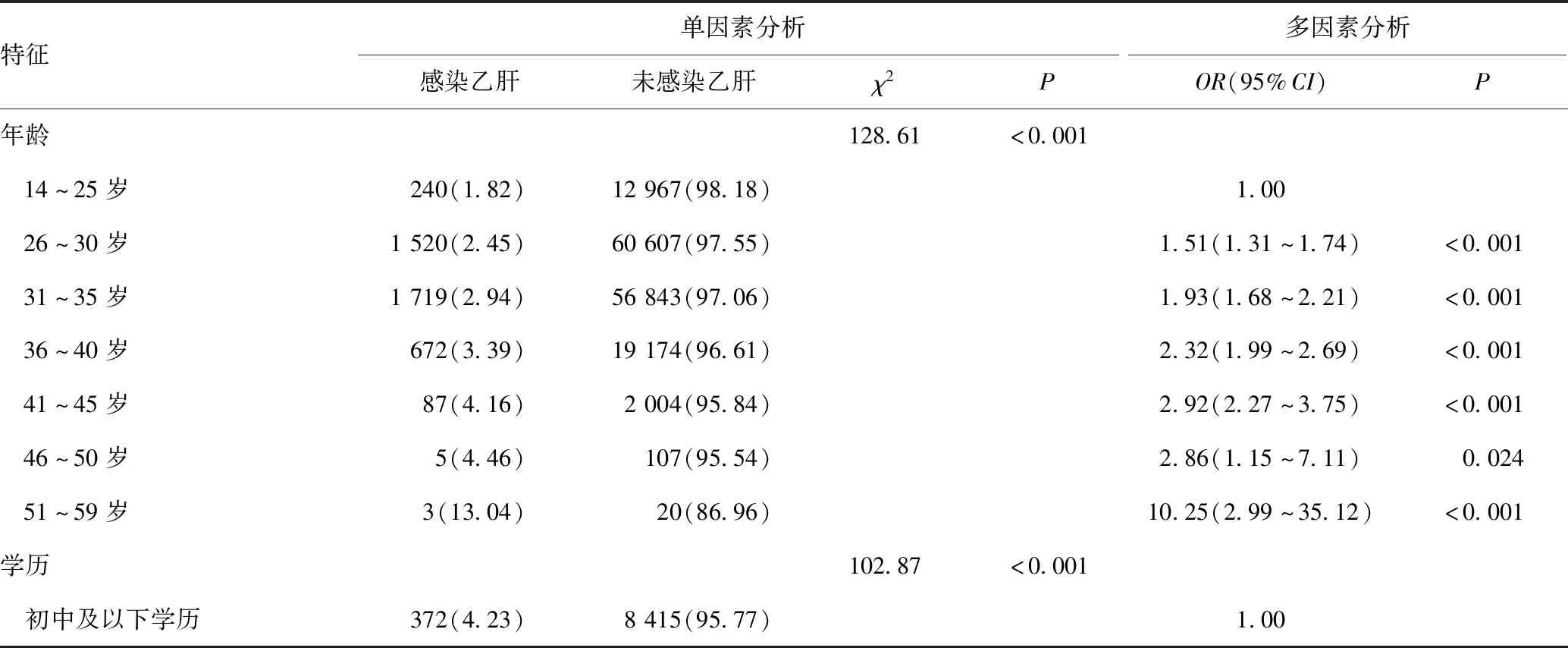
表1 乙肝感染孕产妇的社会人口学特征[n(%)]Table 1 Sociodemographic characteristics of pregnant women with hepatitis B infection[n(%)]
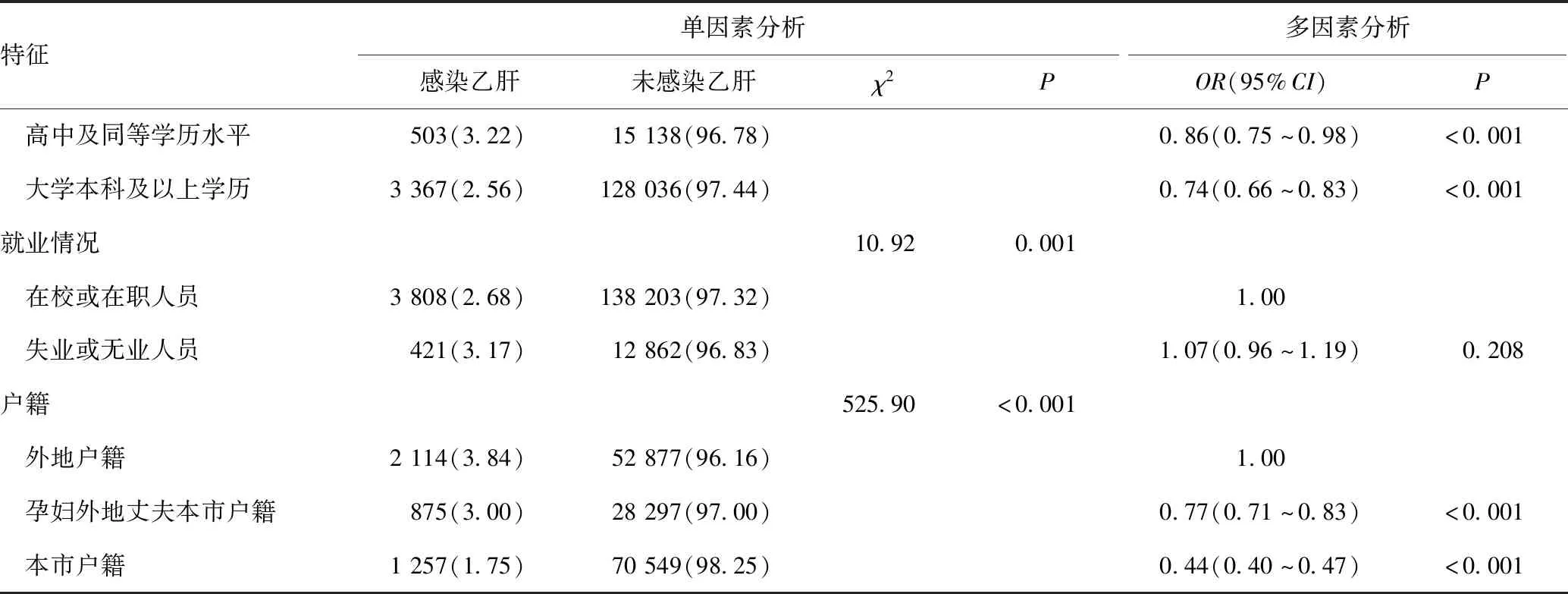
特征单因素分析多因素分析感染乙肝未感染乙肝χ2POR(95%CI)P 高中及同等学历水平503(3.22)15138(96.78)0.86(0.75~0.98)<0.001 大学本科及以上学历3367(2.56)128036(97.44)0.74(0.66~0.83)<0.001就业情况10.920.001 在校或在职人员3808(2.68)138203(97.32)1.00 失业或无业人员421(3.17)12862(96.83)1.07(0.96~1.19)0.208户籍525.90<0.001 外地户籍2114(3.84)52877(96.16)1.00 孕妇外地丈夫本市户籍875(3.00)28297(97.00)0.77(0.71~0.83)<0.001 本市户籍1257(1.75)70549(98.25)0.44(0.40~0.47)<0.001
2.2 乙肝感染孕产妇对不良妊娠结局发生的影响
乙肝感染孕产妇死胎死产发生率为0.14%(6/4 246),活产儿中低出生体重和早产发生率分别为4.60%(195/4 240)、7.24%(307/4 240);未感染孕妇中上述发生率分别为0.22%(339/151 724)、4.82%(7 299/151 385)和6.70%(10 143/151 385),两组间差异无统计学意义(χ2值分别为1.26、0.45、1.92,P>0.05),详见表2。

表2 乙肝感染孕产妇不良妊娠结局的发生情况[n(%)]Table 2 Incidence of adverse pregnancy outcomes in pregnant women with hepatitis B infection[n(%)]
将高血压(包括妊娠期高血压及高血压合并妊娠)、糖尿病(包括妊娠期糖尿病及糖尿病合并妊娠)、免疫系统疾病、孕妇肥胖、孕妇年龄、胎数等其他影响不良妊娠结局的因素共同纳入多因素Logisitic分析,以调整混杂因素的影响。结果显示,乙肝感染对死胎死产(OR=0.64,95%CI:0.28~1.43,P=0.277)和低出生体重(OR=1.02,95%CI:0.87~1.18,P=0.843)的影响无统计学意义;而乙肝感染可增加早产发生风险,差异有统计学意义(OR=1.14,95%CI:1.01~1.29),见表3。
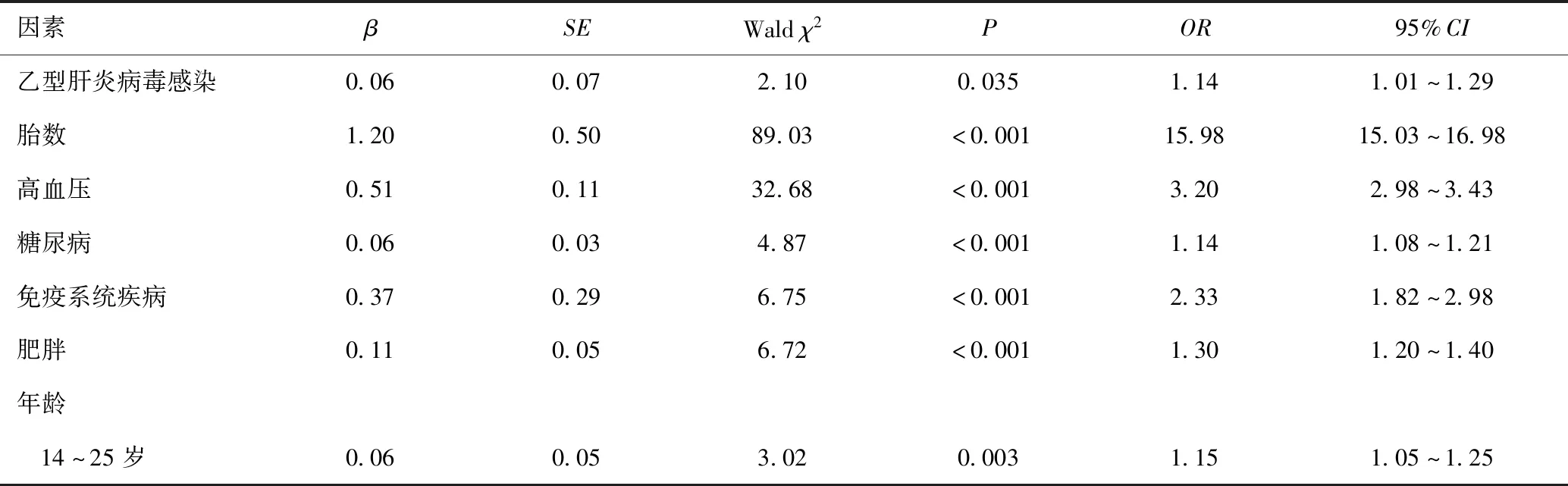
表3 乙肝感染对孕产妇发生早产的影响Table 3 Influence of hepatitis B infection on maternal premature birth

因素βSEWaldχ2POR95%CI 26~30岁0.130.066.43<0.0011.341.22~1.46 31~35岁0.240.0810.95<0.0011.721.56~1.89 36~40岁0.330.188.99<0.0012.151.82~2.55 41~45岁0.440.753.75<0.0012.761.62~4.70 46~50岁0.331.221.330.1832.130.70~6.51
2.3 乙肝母婴传播率
截止2021年12月31日,4 240例乙肝感染孕产妇所娩活产儿中,成功随访获得儿童HBsAg结果共3 103例,其中阳性3例,余均为阴性,母婴传播率为0.10%(95%CI:0.02%~0.28%)。暴露儿童平均检测时间为12个月,其75百分位数为15个月。
3 讨论
3.1 乙型肝炎病毒感染与人口社会经济特征相关
本研究结果显示,北京市孕产妇乙肝感染率随年龄组别上升呈现明显上升趋势,14~25岁组的感染率最低(1.82%),51~59岁组的感染率最高(13.04%)。45岁以下年龄组感染率与北京市自然人群调查结果基本一致[6],而45岁以上年龄组感染率高于自然人群调查结果,可能由于此年龄段孕产妇人数较少、随机性较大所致。本研究各年龄组孕产妇的乙肝感染率均低于其他地区的人群抽样调查结果[7-8]。全国调查显示,我国婴儿三剂乙肝疫苗接种覆盖率从1992年的30.0%提高至2015年的99.6%,出生剂量及时接种覆盖率由22.2%提高至95.6%[1]。母婴传播为我国乙型肝炎传播的重要途径,随着乙肝疫苗覆盖率的逐年增加,越来越多的婴儿获得了乙肝主动免疫,不仅降低了母婴垂直传播的风险,也降低了成年后通过血液、性等其他途径横向传播的风险,因此低年龄孕产妇乙肝感染率较低而高年龄孕产妇感染率较高。2020年北京市孕产妇乙肝表面抗原检测率高于99.9%,几乎包含了所有在京分娩孕产妇,本研究结果可一定程度上反映14~59岁女性乙型肝炎感染率。本研究显示,学历较高和本市户籍是孕产妇乙肝感染的保护因素,表明随着社会经济水平的增高,HBV感染率呈下降趋势。相关研究表明,北京0~15岁儿童乙肝首针疫苗接种率与儿童是否在北京出生相关[9],与本研究结果较为相似。分析出现上述影响可能的原因为较小年龄的孕产妇出生时间较晚,社会经济水平较高,孕妇乙肝疫苗的接种率增高,因此其乙肝感染率较低[9]。
3.2 乙型肝炎病毒感染可增加早产的发生风险
本研究结果显示,乙型肝炎病毒感染可增加早产发生风险,与既往研究结果基本一致[2,8,10]。国内外均有多项研究发现孕妇感染HBV增加早产的风险,且孕妇妊娠早期HBV高病毒载量与早产危险显著相关[11],更进一步提示孕产妇孕早期尽早筛查乙肝感染情况不仅可降低母婴传播风险,更可能降低不良妊娠结局风险。感染孕妇通常至孕中晚期才开始抗病毒治疗,因此建议在婚孕检时期进行乙肝筛查后及时评估HBV DNA水平,必要时为高病毒载量备孕女性予以抗病毒治疗,也可能降低孕早期HBV DNA水平,从而降低不良妊娠结局发生风险。
3.3 北京市乙型肝炎病毒母婴传播率
母婴传播是乙肝病毒重要传播途径,在中国可造成约 30~50% 的新增感染。根据 WHO 全球战略目标,至 2030年儿童HBsAg流行率将下降至 0.1%[12]。全国抽样调查结果显示,2014年我国5岁以下儿童的 HBsAg患病率已下降至0.3%[13],这一成功可归因于婴儿乙肝疫苗接种的有效实施以及对HBV感染孕妇母婴传播综合干预方案的实施[1]。2020年北京市孕产妇HBsAg检测率及暴露儿童免疫球蛋白注射率均高于99%,首诊乙肝疫苗及时接种率高于95%,规范完成了预防母婴传播综合干预方案。本研究显示,北京市2020年HBsAg阳性孕妇的乙肝母婴传播率为0.10%,基本达到WHO的指标要求[14]。
2020年7月WHO预防乙肝病毒母婴传播明确提出对高病毒载量孕妇采用预防性抗病毒治疗的策略[4]。2021年开始,北京市对所有符合条件的孕妇实施抗病毒治疗,未来研究将进一步深入探讨孕妇乙肝病毒载量、孕期抗病毒用药、肝功能、暴露儿童处理及时性等对乙肝母婴传播的影响。
