寰椎椎弓根螺钉置入Axis M 钉道进钉点与椎动脉相互关系的CTA 研究
2022-11-26何宏伟景磊周佳丽咸玉涛陈建华尹碧琼
何宏伟 景磊 周佳丽 咸玉涛 陈建华 尹碧琼
1.宁波市第一医院放射科,浙江宁波 315010;2.宁波市第一医院骨科,浙江宁波 315010;3.宁波市第一医院 介入放射科,浙江宁波 315010
寰椎(C1)经椎弓根螺钉置入的优点为进钉角度较小,固定可靠,可避免难以控制的静脉丛出血及枕大神经损伤[1-3]。近年来相关的C1~2螺钉钢棒系统固定术广泛应用于治疗上颈椎不稳定[4-8]。C1椎弓根螺钉置入常用两种进钉技术,一种为钉道垂直于冠状面(垂直技术),即钉道与C1的正中线平行[9];另一种为钉道略向内侧倾斜(内倾技术)[10]。笔者以往研究分别测量用上述两种技术所对应的C1椎弓根内髓腔的最窄宽度,发现采用基于Axis M 钉道C1椎弓根内髓腔的最窄宽度大于前者,为了最大限度地降低穿破C1横突孔皮质的可能,建议采用Axis M 钉道[11]。
椎动脉(vertebral artery,VA)与C1的关系密切,虽然寰枢关节后路固定损伤VA 的可能性很低,一但发生VA 损伤,可引起动静脉瘘、假性动脉瘤、迟发性出血、VA 血栓形成、小脑及脑干栓塞,甚至死亡[12,13],因此在实施C1椎弓根螺钉置入术时术者要全面理解进钉点与VA 的空间位置关系。
应用正常人群的CT 血管造影(CT angiography,CTA)来研究进钉点与VA 的空间位置关系,因VA和其周围的静脉丛处于生理充盈状态,C1也处于生理常态,故测量相关参数能客观反映彼此的空间位置关系,为C1经椎弓根螺钉置入提供指导。本研究采用C1经椎弓根理想钉道之一Axis M 钉道,测量其进钉点与VA 相互关系的相关距离,为C1经椎弓根螺钉置入提供参考。
1 资料与方法
1.1 样本选择
从影像存档与传输系统内回顾性随机调取2014 年7 月至2022 年3 月间行颈部CTA 扫描患者的容积数据资料,从中选取年龄25~65 岁,并且C1、C2及VA 未见明显病变的受检者资料60 例,其中男30 例,女30 例。将CTA容积数据资料导入装有RadiAnt DICOM Viewer 软件的计算机。本研究经宁波市第一医院伦理委员会审批通过(伦理审批号:2021-R154)。
1.2 Axis M[11]钉道设计方法
利用多平面重建(multi-planar reformatting,MPR)技术,设计Axis M 钉道,然后确立进钉点。Axis M 钉道设计方法如图1 所示,采用MPR 技术首先在矢状面(图A)上从C1椎弓根前、后缘中点做连线(绿线);在该线所对应的C1横斜面(图B)上首先找到C1横突孔外部皮质的最内点(红点),由此点做相对应寰椎骨性椎管外部皮质的最短线段,然后找到该线段的中点(蓝点),从该点分别做螺钉置入最大内倾进钉线(黄线)和最大外倾进钉线(红线),以不突破寰椎横突孔和骨性椎管为标准,两线交角的角平分线(绿线)为Axis M 钉道。Axis M 与寰椎后弓皮质交点为进钉点(绿点)。在设计Axis M 钉道时确保矢状位上的绿线(图1A)与横斜位的绿线(图1B)协调一致,因为分别代表Axis M 的矢状位和横斜位。
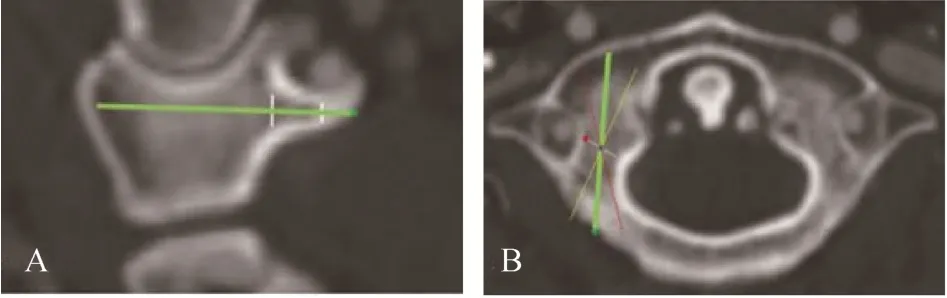
图1 Axis M[11]设计方法
1.3 数据测量
依次测量数据A、B、C、D。
A:Axis M IP 对应C1后弓上缘皮质与VA 的距离(图2)。
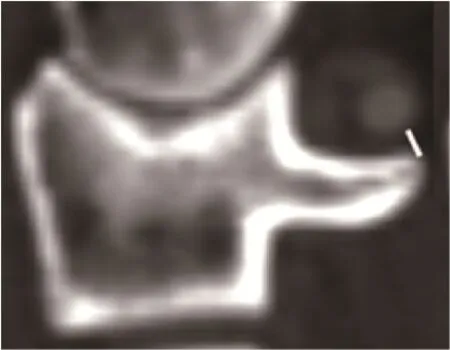
图2 Axis M IP 对应C1后弓上缘皮质与VA 的距离(MPR 矢状位)
B:Axis M IP 对应C1后弓上缘皮质与VA 和C1椎动脉沟外缘交界处的距离(图3)。
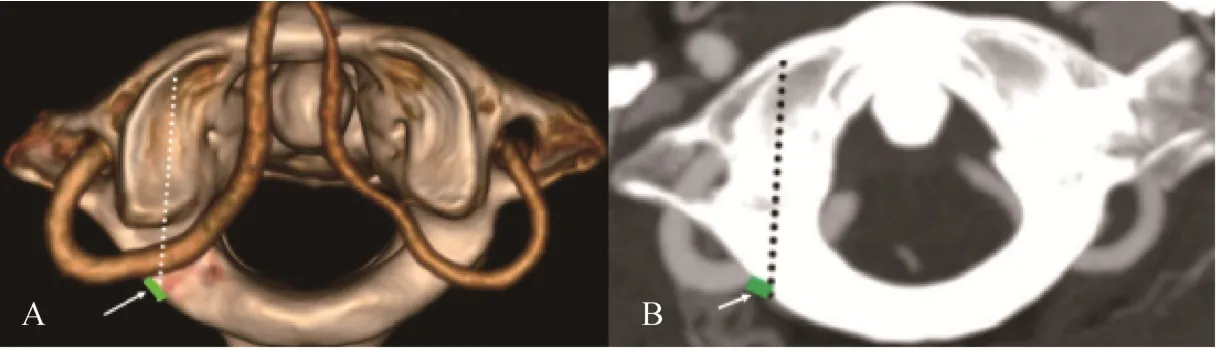
图3 Axis M IP 对应C1后弓上缘皮质与VA 和C1椎动脉沟外缘交界处的距离
C:Axis M IP 与C1横突孔外层皮质的最短距离(图4)。
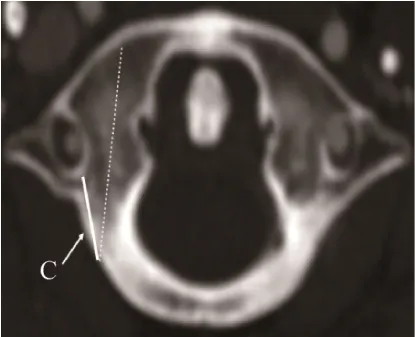
图4 Axis M IP 与C1横突孔外层皮质的最短距离(MPR 横断位)
D:Axis M IP 与VA 和C1椎动脉沟内缘交界处的距离(图5)。

图5 Axis M IP 与VA 和C1椎动脉沟内缘交界处的距离
1.4 统计学方法
采用SPSS 19.0 统计学软件对数据进行分析和处理,计量资料以均数±标准差()表示,男女组间比较采用独立样本t检验,左右组间差异采用配对样本t检验,P<0.05 为差异有统计学意义。
2 结果
Axis M IP对应寰椎后弓上缘皮质与C1的距离为(2.2±1.1)mm。Axis MIP 对应C1后弓上缘皮质与VA和C1椎动脉沟外缘交界处的距离为(2.1±1.1)mm。Axis M IP 与C1横突孔外层皮质的最短距离为(9.1±1.9)mm。Axis M IP 与VA 和C1椎动脉沟内缘交界处的距离为(9.4±1.5)mm。60 例样本Axis M IP与VA 的相关距离详细数据见表1、2。
表1 60 例样本(120 侧)Axis M IP 与VA 的相关距离(,mm)
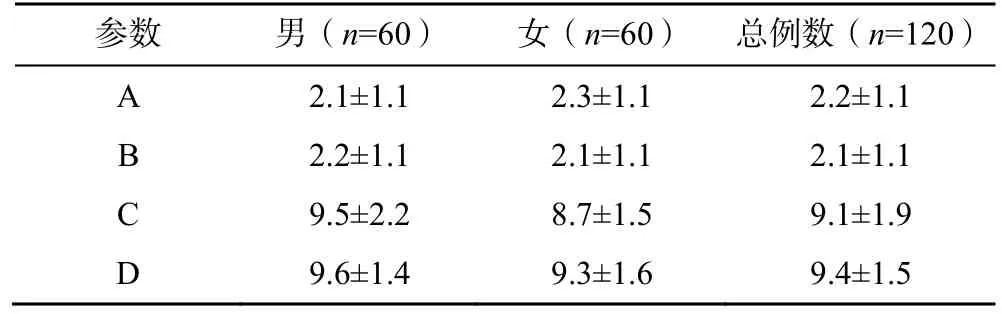
表1 60 例样本(120 侧)Axis M IP 与VA 的相关距离(,mm)
表2 60 例样本(120 侧)Axis M IP 与VA 的相关距离(,mm)

表2 60 例样本(120 侧)Axis M IP 与VA 的相关距离(,mm)
3 讨论
寰枢关节经后路固定有多种术式,经寰枢关节螺钉置入的Magerl 术外加第三点(Gallie 钢丝或brooks 钢丝等)固定,因其各个方向固定可靠故在临床上得以广泛应用[14,15],但其进钉道角度较大[16],钉道容许范围窄,技术难度较大,且因枢椎内的VA骑跨,约20%的患者不适合此手术[17,18]。经C1侧块相关的C1~2螺钉钢棒系统固定因其固定力与Magerl相当,进钉角度较小,使其在临床上也得到了广泛应用[2,17],但需剥离寰椎侧块周围组织,暴露侧块而易引发难以控制的静脉丛出血;另外经C1侧块入路难以避免损伤枕大神经,造成术后枕部刺痛等症状[9,10,18]。经C1椎弓根相关的C1~2螺钉钢棒系统固定可以避开前述两种术式的不足,近年来成为后路寰枢关节固定的优选术式。相关生物力学研究显示,其固定力与Magerl 术相当[14,17]。
椎动脉V3段出C1横突孔后先向后弯,随即向内侧弯并沿C1椎动脉沟延伸,进而向前上进入椎管内,随后逐渐上升[11]。C1椎动脉沟内有VA 通过,实施C1椎弓根螺钉置入时应避免螺钉穿破椎弓根上缘皮质,即椎动脉沟。阐明C1椎弓根螺钉进钉点和VA间的空间位置关系,需研究C1椎弓根螺钉理想钉道进钉点与VA 间的关系。Axis M 钉道并不是真正意义上的解剖学C1椎弓根中轴,而是为了避免C1横突孔及骨性椎管穿破,又能获得牢靠螺钉支持力而设计的进钉路径。Axis M 钉道是理想钉道之一,因Axis M通过C1横突孔内缘和骨性椎管外缘之间的中点,且其为中点上最大内倾进钉线和最大外倾进钉线夹角的角平分线(图1),因此螺钉沿此路径置入既可获得牢靠的支持力,也能避免VA 及脊髓的损伤。
笔者以往研究测量Axis M 钉道与垂直技术钉道的最窄宽度,发现采用Axis M 钉道C1椎弓根内髓腔的最窄宽度大于垂直技术[11],本研究探讨C1椎弓根螺钉进钉点和VA 间的空间位置关系采用Axis M 钉道进钉点。
术中暴露C1后弓及选取进钉点时应避免损伤VA,掌握C1椎弓根Axis M IP 与椎动脉V3段的相互关系,使脊柱外科医生在实施相关手术时理解进钉点与VA 的空间位置关系。本研究发现Axis M IP 对应C1后弓上缘皮质与VA 的距离为(2.2±1.1)mm,该间隙主要填充静脉丛,暴露进钉点时需注意避免伤及椎动脉。该距离的标准差较大,说明个体差异较大。
椎动脉V3段在发出第2 个弯曲后与C1后弓的椎动脉沟外侧皮质相靠近。笔者以往研究显示,VA 和寰椎椎动脉沟外缘交界处与正中线的距离左侧为(19.94±2.07)mm,右侧为(20.46±2.17)mm[19]。因此暴露C1后弓后上缘偏外侧时要精细操作。Axis M IP 对应C1后弓上缘皮质与VA 和C1椎动脉沟外缘交界处的距离为(2.1±1.1)mm,提示进钉点对应C1后弓上缘皮质邻近VA 和C1椎动脉沟外缘交界处,因此建议暴露C1后弓后上缘时可用工具将VA向前方推移,避免VA 损伤。
当螺钉向外偏离进钉路径,置钉后螺钉可接触寰椎横突孔皮质。Axis M IP 与C1横突孔外缘皮质最短距离为(9.1±1.9)mm,当螺钉接触横突孔皮质时术者可感觉有阻力,此时应停止进钉,判断螺钉角度偏差,调整进钉角度。但老年患者,特别是伴有骨质疏松的患者骨量减少,置钉遇到横突孔皮质时阻力感不明显,如术者未及时发觉螺钉向外偏移,继续进钉将突破横突孔接触椎动脉,引发椎动脉损伤,因此进钉时要注意进钉角度和进钉阻力。
当螺钉向内侧偏移时,会接近椎管,Axis M IP与VA 和C1椎动脉沟内缘交界处的距离也是反映C1经椎弓根螺钉置入钉道与VA 关系的参数之一,本研究结果显示该距离为(9.4±1.5)mm。
综上所述,Axis M 在矢状位上为C1椎弓根前、后缘中点连线,在横断位上其通过C1横突孔和骨性椎管最短距离的中点,且为通过中点的C1椎弓根螺钉置入最大内倾进钉线和最大外倾进钉线夹角的角平分线,因此通过测量Axis M IP 与VA 的距离,有利于理解C1经椎弓根螺钉置入进钉点与VA 的相对空间位置关系。
