限制性液体复苏对骨科创伤性休克患者心血管功能和血液流变学的影响
2022-11-23李洪伟王凤英
李 鹤,李洪伟,王凤英
(河南省洛阳正骨医院/河南省骨科医院 a.重症医学科;b.脊柱外科,河南 洛阳 471000)
交通事故、机械事故、跌伤、高空坠伤等造成的创伤已成为40岁以下中青年死亡的主要原因,而近50%的死亡是由于创伤后出血引起的失血性休克[1]。骨科患者创伤性休克多见于骨盆或长骨等闭合性骨折,主要由于活动性出血量大而引发失血性休克,其病理生理过程是骨折部位出血后有效血容量严重减少,导致组织器官血容量不足,发生微循环障碍、炎症、凝血功能障碍和器官损害等一系列并发症[2]。为降低死亡风险需尽早实施抗休克治疗,复苏体液和补充循环血容量是临床抗休克治疗的主要方法[3]。常规复苏治疗以大量且充分液体复苏为主,可尽早促使患者循环系统血量恢复,但同时也会造成心血管及呼吸功能障碍[4]。限制性液体复苏是一种新型抗休克治疗手段,以小容量液体补液,控制失血性休克患者的液体补充量[5]。目前,限制性液体复苏已经在临床上得到了认可,显示出比传统液体复苏更好的效果,临床较少研究此手段对创伤性休克患者心血管功能和血液流变学的影响[6]。本文以骨折后创伤性休克患者作为研究对象,对比分析常规复苏与限制性液体复苏治疗前后患者心血管功能、血液流变学情况。
1 资料与方法
1.1 一般资料2019年2月至2022年2月我院骨科收治的104例骨折后创伤性休克患者。纳入标准:①发生创伤性休克[7],患者表现为意识尚存但烦躁焦虑、出冷汗、少尿、呼吸急促或表现出意识淡漠甚至模糊、面色苍白、脉搏减弱、体温及灌注压降低、低血容量等症状。②符合液体复苏适应证[8];③家属知情同意。排除标准:①长期贫血;②合并重要脏器疾病;③凝血功能异常;④伴认知障碍或自身免疫功能异常;⑤伴恶性肿瘤;⑥入院1 h内死亡。按病历号交替随机分至限制组与常规组各52例。两组年龄、性别、骨折部位、骨折原因及休克程度等方面比较差异无统计学意义(P>0.05)。见表1。
表1 两组一般资料比较
1.2 方法两组均于骨折并发创伤性休克后立即实施救治:保持呼吸道清洁及通畅,建立有效双静脉通道,采取动脉穿刺和插管进行侵入性血压监测,留置导管,纠正酸碱失衡,给予吸氧、输血、镇痛和镇静等对症治疗。常规组快速输注平衡液(宜昌三峡制药有限公司,批号:H20033480)、浓氯化钠注射液(石家庄四药有限公司,批号:H20183174)配置好的7.5%高渗盐溶液、乳酸林格钠溶液(四川太平洋药业公司,批号:H20065323)与羟乙基淀粉(辽宁海思科制药有限公司,批号:H20103364),直至患者收缩压维持在12 kPa以上。限制组采用限制性液体复苏治疗,液体种类与常规组一致,先快速输注液体确保平均动脉压(MAP)至6.65 kPa,之后减慢输液速度,使患者收缩压维持在12 kPa以上,MAP维持在8~10 kPa,总补液量限制在2000 ml以内。两组中心静脉压(CVP)保持在1~1.6 kPa、MAP在8.67 kPa以上、心率在110次/分钟以下、尿量在0.5 ml/(kg·h)以上,示补液复苏成功[9]。
1.3 观察指标①补液及容量负荷情况:统计患者补液量,采用PiCCO容量监护仪(Philips,MP50)检测肺血管通透性指数(PVPI)及血管外肺水(EVLW)。②心血管功能:采用超声多普勒血流检测仪(Beastman,BV-520T)测量补液前后的心率(HR)、CVP、每搏输出量(SV)。③血液流变学指标:采集患者补液前后外周静脉血3 ml,抗凝保存,使用全自动血液流变测试仪(Succeeder,SA-6000)检测血浆粘度(PV)、红细胞聚集指数(AI)、红细胞比容(HCT)。④凝血功能:采集患者补液前后外周静脉血2 ml,抗凝保存,使用全自动血细胞分析仪(Hlife,HF-3800)行比色法检测血小板计数(PLT)和血红蛋白(Hb)含量,使用全自动凝血分析仪(Succeeder,SF-8000)检测凝血酶原时间(PT)。
1.4 统计学方法应用SPSS 22.0软件进行数据分析。计数资料比较采用χ2检验;计量资料比较采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组补液量及容量负荷情况比较限制组补液量少于常规组(P<0.05);与补液前比较,两组补液后的PVPI及EVLW均升高;限制组补液后的PVPI及EVLW均低于常规组(P<0.05)。见表2。
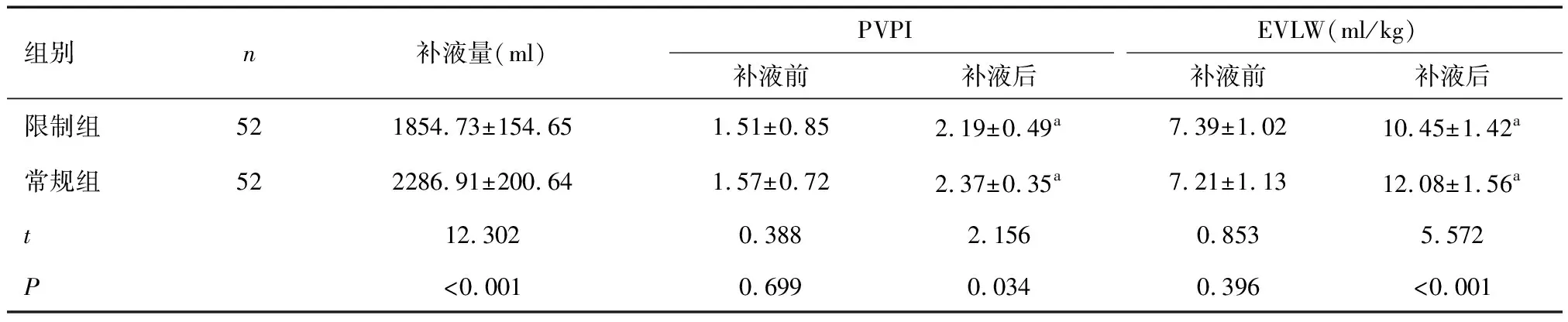
表2 两组平均补液量及容量负荷情况比较
2.2 两组补液前后心血管功能比较与补液前比较,两组补液后的HR均降低,CVP及SV均升高;限制组补液后的HR及CVP低于常规组,SV高于常规组(P<0.05)。见表3。
2.3 两组补液前后血液流变学指标比较与补液前比较,两组补液后的PV、AI及HCT均降低;限制组补液后的PV、AI均低于常规组,HCT高于常规组(P<0.05)。见表4。
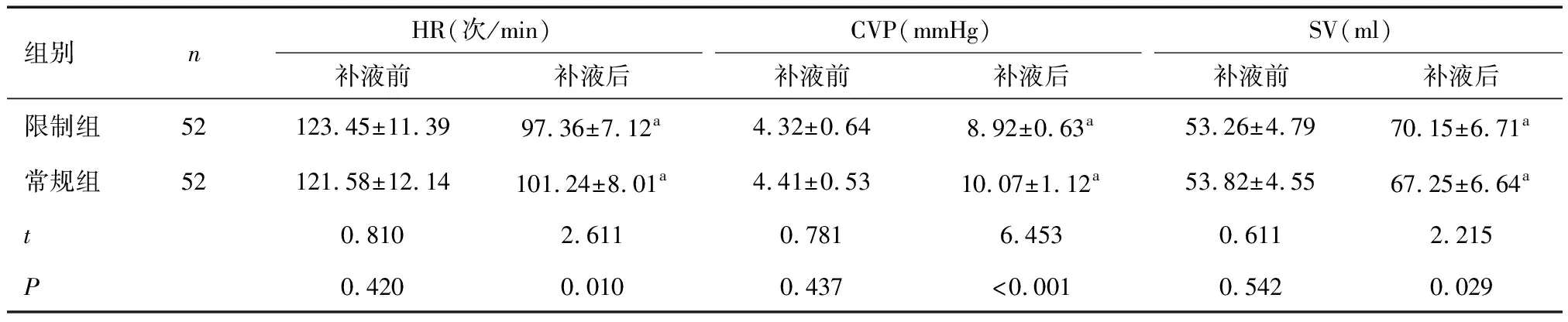
表3 两组补液前后心血管功能比较
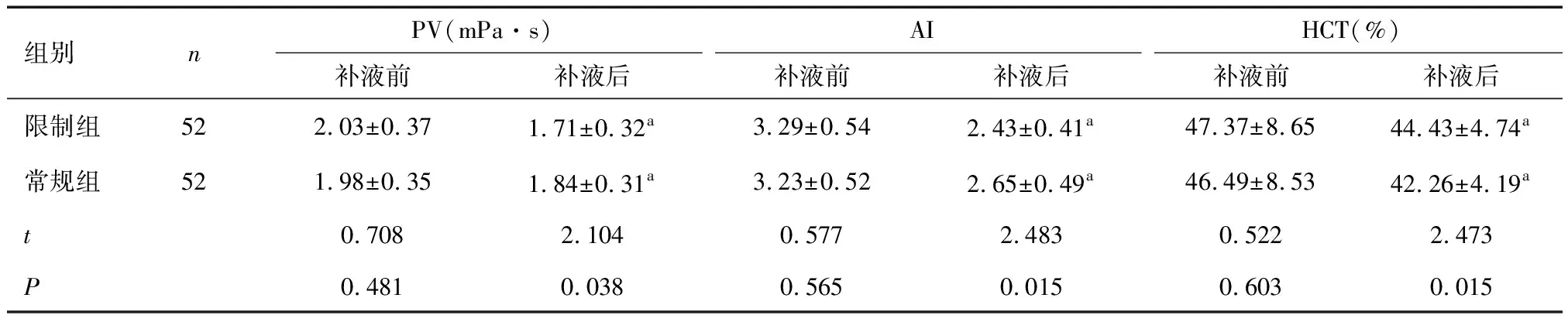
表4 两组补液前后血液流变学指标比较
2.4 两组补液前后凝血功能比较两组补液后的PLT、Hb、PT均高于补液前;限制组补液后的PLT、Hb高于常规组,PT短于常规组(P<0.05)。见表5。
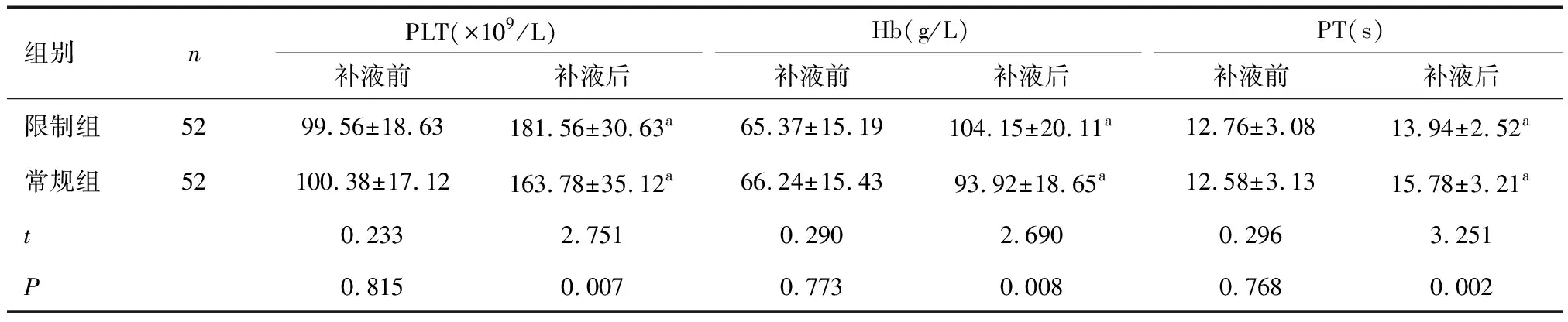
表5 两组补液前后凝血功能比较
3 讨论
目前,临床针对创伤性休克的补液复苏救治包括两种模式,一种是传统的及时迅速输注大量溶液进行扩容,另一种为限制性液体复苏[10]。二者不同之处在于,限制性液体复苏采取低容量补液的方式,调控输液速度,使休克患者血压维持在允许范围内的低水平状态,直至复苏成功[11,12]。有效循环血容量严重缺失可诱发机体循环、呼吸、代谢、凝血等系统出现一系列病理生理反应,及时扩容可迅速增加机体组织灌注量,维持血管灌注压,保障重要脏器血供[13,14]。
本研究采用限制性补液复苏的方式对骨科创伤性休克患者进行复苏治疗,结果显示,限制组平均输液量少于常规组且补液后的PVPI及EVLW均低于常规组,提示常规补液复苏有增加患者容量负荷、诱发肺水肿的风险。这可能与常规补液复苏在短时间内快速向机体输人大量晶体溶液,血管内压上升,血管呈高通透性,液体外渗,流入肺间质毛细血管后造成肺水肿有关[15]。动物实验研究表明,在创伤失血性休克早期,限制性复苏可在短时间内阻止大量溶质进入循环,控制胶体溶液与晶体溶液在血管内的充盈压,维持血管组织细胞内稳态[16]。本研究还显示,两组补液后的HR、CVP及SV指标均优于补液前,但限制组患者补液后的HR及CVP均低于常规组,SV高于常规组,说明两种液体复苏治疗均可改善患者心血管功能,但限制性液体复苏在维持可耐受低血压状态时对于心功能的改善效果更佳。原因在于快速大量的液体输注会增加心肺的容量负荷,对组织细胞的内环境稳态造成一定影响,细胞代谢紊乱,不利于心功能的恢复,而限制性液体复苏治疗在确保组织器官有效灌注的同时,能够减轻大量液体的快速输注对血管内环境造成的损伤,降低血液黏稠度,提升心肌收缩力,激活心血管运动中枢,促进心功能恢复[17~19]。
本研究显示,相较于常规组,限制组患者补液后的PV、AI均降低,HCT、PLT、Hb均升高,PT缩短,提示常规液体复苏有改变血液流变学性质,加重患者凝血功能障碍的风险。由于骨折并发创伤性休克多为失血性休克,患者出血未经控制,多数可因组织血流灌注严重不足而发生休克性死亡,因此,及时采取扩容治疗是降低患者死亡率的必要措施[20]。研究表明,失血性休克早期快速大量的液体输注可能造成血液过度稀释,机体内血小板浓度及凝血因子含量降低,凝血系统异常,出血倾向加重[21]。Jiang等[22]研究发现,常规液体复苏可快速增加毛细血管通透性,造成血浆外渗,减少血容量,影响血液流变学性质,增加酸中毒、呼吸窘迫、器官衰竭等并发症发生风险。限制性液体复苏是在患者活动性出血控制前,调控液体输注速度,创造有利的代偿环境以维持重要系统及器官的血流灌注和氧供给,可防止血液过度稀释后血红蛋白降低造成的相关组织器官氧供减少,提升血细胞携氧能力,及时恢复重要脏器的血氧供应,控制活动性出血并维持有效组织灌注,减轻凝血功能障碍[23,24]。
综上,限制性液体复苏通过控制液体输入量及输液速度,减轻过快输液造成的心肺负担,有利于心血管功能的及时恢复,最大限度地减少对血液流变学的影响,避免加重出血倾向。
