三仁汤联合常规疗法对糖尿病周围神经病变的临床疗效及血清胰岛素样生长因子-1、肿瘤坏死因子-α水平的影响
2022-11-21邹冬吟张喜民范英魏华范冠杰
邹冬吟,张喜民,范英,魏华,范冠杰
作者单位:1广东省中医院,a内分泌科,b慢病管理中心,广东 广州 510120;2广州民航职业技术学院药剂科,广东 广州 510403;
糖尿病周围神经病变(DPN)发生率高,是糖尿病最常见的慢性并发症,病因病机复杂,起病隐匿,病程持久,难以治愈[1]。西医治疗强调综合疗法,常联用降糖药物、血管扩张药物、神经营养等,但疗效欠佳,此外多种药物并用,易出现安全性问题[2]。因此,有必要寻求兼具有效性、安全性的治疗策略。研究表明,中医治疗强调辨证论治、整体施治,且在治疗DPN方面经验丰富,能获佳效。三仁汤源自《温病条辨·上焦·湿温》,能宣畅气机、清利湿热[3]。已有研究运用三仁汤治疗糖尿病及其并发症,均收获良效[4-5]。本研究以三仁汤联合常规治疗DPN,重点探究其疗效及可能的作用机制。
1 资料与方法
1.1 样本量评估以PASS 15.0进行本研究中样本量估算:取α=0.1(μ0.05=1.644 9),把握度=0.9(μ0.10=1.281 6),再依据文献与前期工作基础,取对照组有效率60%,研究组有效率90%,根据计算公式n=[2×(μα+μβ)2×P×(1-P)]/δ2计算样本量,最终得n=35.69。实际每组纳入38例。
1.2 一般资料从2018年6月至2020年12月广东省中医院收治的DPN病人中选取76例,按随机数字表法分成两组,对照组:38例,男22例、女16例,年龄范围45~74岁,年龄(55.64±4.83)岁,病程范围2~11年,病程(6.57±2.04)年;研究组:38例,男20例、女18例,年龄范围46~75岁,年龄(55.19±4.57)岁,病程范围2~10年,病程(6.21±1.87)年。两组年龄、性别比例、病程资料的比较,差异无统计学意义(P>0.05)。病人或其近亲属对手术知情同意,本研究符合《世界医学协会赫尔辛基宣言》相关要求。
1.3 纳入标准与排除标准纳入标准:①符合DPN诊断标准[6-8],中医辨证分型属于“湿热阻络证”,主症见四肢麻木,困倦无力,四肢灼热且有疼痛感受,脘腹满闷不舒,次症见口腻较重,心中烦热,口中发苦,面部色黯,大便黏滞,小便色深、色黄,舌脉象见舌红,苔黄腻,脉滑数;②年龄>18岁;③认知正常,沟通正常;④本研究已通过伦理审查;⑤病人/家属已签署《知情同意书》。排除标准:①不具备自理能力;②重要脏器功能不全;其他因素导致周围神经病变;④患有恶性肿瘤,或存在肢体残疾;⑤经证实存在本研究涉及药物(比如三仁汤)用药禁忌。
1.4 方法对照组:予常规治疗。参照《糖尿病周围神经病变——门诊处理国际指南》[6]、《中国2型糖尿病防治指南(2017年版)》[7],常规治疗主要针对病因治疗,具体包括:①健康知识宣教,强化运动、饮食等指导;②血糖控制:降糖治疗,在不影响研究结果情况下,遵医嘱继续原有血糖控制方案;③神经修复:口服甲钴胺片,每次0.5 mg,3次/天。研究组:予三仁汤联合常规治疗。常规治疗同对照组,三仁汤组方:薏苡仁、滑石各30 g,白豆蔻、法夏各15 g,杏仁、厚朴各10 g,通草、淡竹叶各5 g。症见精神不佳、疲劳困倦、四肢无力,建议酌情增加牛大力、黄芪、白术、山药等药物;症见口干咽燥、小便频繁,建议酌情增加太子参、麦冬、玄参、生地等药物。用法用量:中药制剂由该院中药房负责煎熬、包装成袋,病人遵照医嘱服用即可,每袋100 mL,每日早、晚各1袋,餐后0.5 h温服。两组疗程:均4周。
1.5 观察指标(1)疗效比较。拟定疗效判定标准[8],①显效:DPN有关症状基本消失,肌电图查结果显示神经传导速度已复常;②有效:DPN有关症状较治疗前明显减轻,肌电图查结果显示神经传导速度较治疗前改善,增加<5 m/s;③无效:DPN有关症状较治疗前无任何改善或程度加重,肌电图查结果显示神经传导速度较治疗前无任何改变。计算总有效率=(显效例数+有效例数)/总例数×100%。(2)中医症候积分比较。治疗前后按下述计分方法进行评估,主症评分标准为0分(无)、2分(轻)、4分(中)、6分(重),次症评分标准为0分(无)、1分(轻)、2分(中)、3分(重),中医症候积分=主症评分+次症评分。(3)血清胰岛素样生长因子-1(IGF-1)、肿瘤坏死因子-α(TNF-α)水平比较。治疗前、后均检测1次血清IGF-1、TNF-α水平,检测方法分别是酶联免疫吸附法、放射免疫吸附法。(4)空腹血糖、餐后2h血糖(2hPG)、糖化血红蛋白(HbA1c)、胰岛素抵抗指数(HOMA-IR)比较。(5)神经传导速度比较。治疗前、后用肌电仪(Reporter型,意大利ESAOTE公司)检测腓总神经、胫后神经、正中神经的神经传导速度,包括运动神经传导速度(MNCV)与感觉神经传导速度(SNCV)。
1.6 统计学方法数据分析使用SPSS 23.0。样本量估算采用PASS 15.0。计量资料有血清IGF-1、TNF-α水平等,用±s表示,行独立样本t检验(对照组比研究组)或配对样本t检验(治疗前比治疗后);计数资料有临床疗效等,用例(%)表示,行χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 比较两组临床疗效研究组总有效率高于对照组(P<0.05)。见表1。

表1 糖尿病周围神经病变(DPN)76例临床疗效比较/例(%)
2.2 比较两组中医症候积分、血清IGF-1、TNF-α水平治疗前,两组中医症候积分比较差异无统计学意义(P>0.05);治疗后,两组中医症候积分均低于治疗前(P<0.05),且研究组中医症候积分均低于对照组(P<0.05)。治疗前,两组血清IGF-1、TNF-α水平比较差异无统计学意义(P>0.05);治疗后,两组血清IGF-1水平均高于治疗前(P<0.05),血清TNF-α水平均低于治疗前(P<0.05),且研究组血清IGF-1水平高于对照组(P<0.05),血清TNF-α水平低于对照组(P<0.05)。见表2。
表2 糖尿病周围神经病变(DPN)76例中医症候积分、血清IGF-1、TNF-α水平比较/±s

表2 糖尿病周围神经病变(DPN)76例中医症候积分、血清IGF-1、TNF-α水平比较/±s
注:IGF-1为血清胰岛素样生长因子-1,TNF-α为肿瘤坏死因子-α。
组别对照组治疗前治疗后t,P值研究组治疗前治疗后t,P值两组比较t,P值治疗前治疗后例数38 38中医症候积分/分24.78±2.59 20.45±4.11 6.71,<0.001 23.93±2.62 16.22±3.48 23.07,<0.001 1.42,0.159 4.84,<0.001 IGF-1/(μg/L)153.35±13.42 165.69±10.86 5.56,<0.001 155.54±14.17 182.85±8.49 15.90,<0.001 0.69,0.491 7.67,<0.001 TNF-α/(μg/L)3.92±0.38 3.58±0.27 17.47,<0.001 3.87±0.44 3.14±0.35 5.06,<0.001 0.53,0.598 6.14,<0.001
2.3 比较两组空腹血糖、2hPG、HbA1c、HOMAIR治疗前,两组空腹血糖、2hPG、HbA1c、HOMAIR比较差异无统计学意义(P>0.05);治疗后,两组空腹血糖、2hPG、HbA1c、HOMA-IR均低于治疗前(P<0.05),且 研 究 组 空 腹 血 糖、2hPG、HbA1c、HOMA-IR均低于对照组(P<0.05)。见表3。
表3 糖尿病周围神经病变(DPN)76例空腹血糖、2hPG、HbA1c、HOMA-IR比较/±s

表3 糖尿病周围神经病变(DPN)76例空腹血糖、2hPG、HbA1c、HOMA-IR比较/±s
注:2hPG为餐后2h血糖,HbA1c为糖化血红蛋白,HOMA-IR为胰岛素抵抗指数。
组别对照组治疗前治疗后t,P值研究组治疗前治疗后t,P值两组比较t,P值治疗前治疗后例数38 38空腹血糖/(mmol/L)9.06±0.27 7.14±0.23 26.90,<0.001 8.98±0.24 6.02±0.15 45.62,<0.001 1.37,0.176 25.14,<0.001 2hPG/(mmol/L)11.95±0.38 9.34±0.32 22.35,<0.001 12.07±0.42 7.63±0.19 91.23,<0.001 1.31,0.196 28.33,<0.001 HbA1c/%8.45±0.18 7.02±0.23 22.60,<0.001 8.51±0.15 5.99±0.14 51.78,<0.001 1.58,0.119 23.58,<0.001 HOMA-IR 8.57±2.68 6.46±1.87 2.87,0.007 8.73±2.59 5.53±1.62 5.32,<0.001 0.27,0.792 2.32,0.023
2.4 比较两组神经传导速度治疗前,两组腓总神经、胫后神经、正中神经的神经传导速度比较差异无统计学意义(P>0.05);治疗后,研究组腓总神经、胫后神经、正中神经的神经传导速度均高于治疗前(P<0.05),且均高于对照组(P<0.05)。具体数据及组间组内详细比较参见表4。
表4 糖尿病周围神经病变(DPN)76例神经传导速度比较/(m/s,±s)
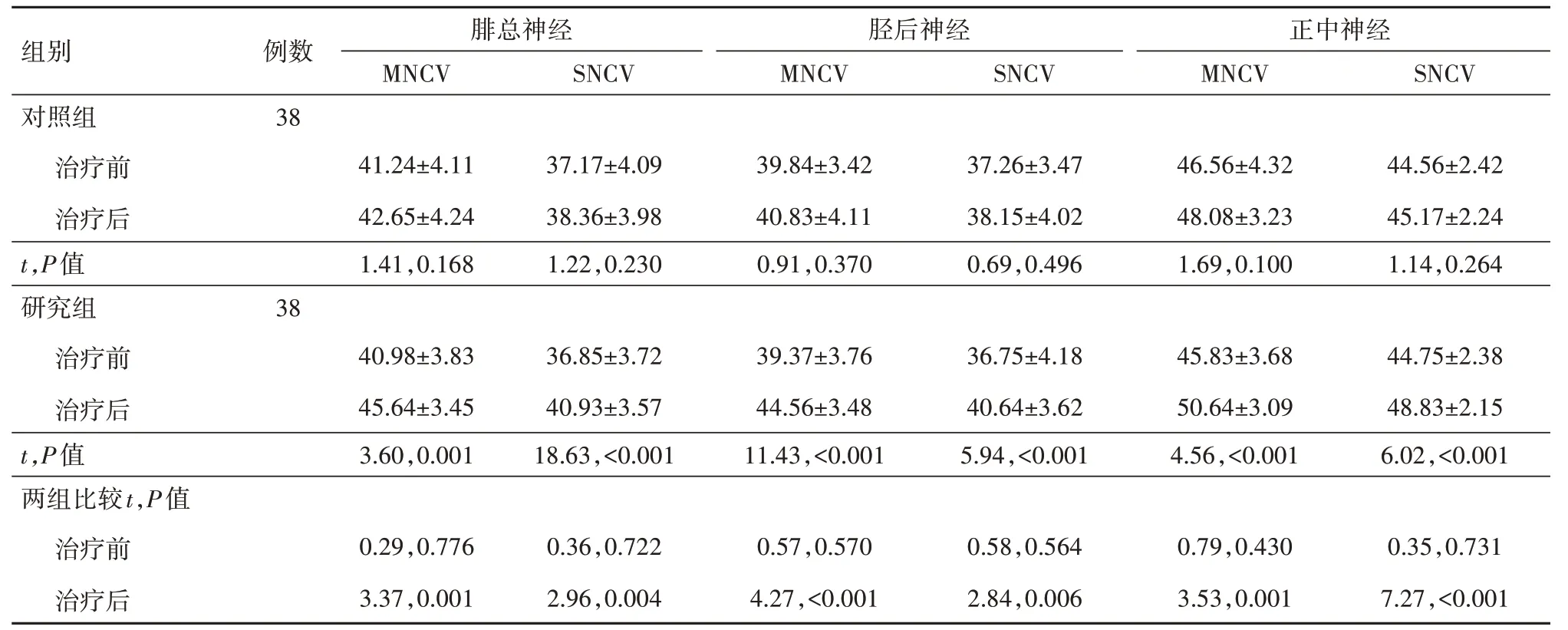
表4 糖尿病周围神经病变(DPN)76例神经传导速度比较/(m/s,±s)
注:MNCV为运动神经传导速度,SNCV为感觉神经传导速度。
组别对照组治疗前治疗后t,P值研究组治疗前治疗后t,P值两组比较t,P值治疗前治疗后例数38 38腓总神经MNCV 41.24±4.11 42.65±4.24 1.41,0.168 40.98±3.83 45.64±3.45 3.60,0.001 0.29,0.776 3.37,0.001 SNCV 37.17±4.09 38.36±3.98 1.22,0.230 36.85±3.72 40.93±3.57 18.63,<0.001 0.36,0.722 2.96,0.004胫后神经MNCV 39.84±3.42 40.83±4.11 0.91,0.370 39.37±3.76 44.56±3.48 11.43,<0.001 0.57,0.570 4.27,<0.001 SNCV 37.26±3.47 38.15±4.02 0.69,0.496 36.75±4.18 40.64±3.62 5.94,<0.001 0.58,0.564 2.84,0.006正中神经MNCV 46.56±4.32 48.08±3.23 1.69,0.100 45.83±3.68 50.64±3.09 4.56,<0.001 0.79,0.430 3.53,0.001 SNCV 44.56±2.42 45.17±2.24 1.14,0.264 44.75±2.38 48.83±2.15 6.02,<0.001 0.35,0.731 7.27,<0.001
3 讨论
祖国医学中并无“DPN”此病名,根据病人临床表现可归为“痹症”“血痹”“消渴”等范畴[9-10]。消渴日久,久病失治,耗津伤阴,气虚血滞,痹阻经络,筋脉失养,发为本病。文献记载[11]:“所云初病在经……久痛入络……以经主气,络主血……循行之脉自痹”(出自《临证指南医案·胃脘痛》),可见DPN病位在经络、肌肉,且与气血不畅、脏腑亏虚有关。三仁汤源自《温病条辨·上焦·湿温》,能宣畅气机、清利湿热[3]。方中薏苡仁健脾清热、除风胜湿,利下焦;白豆蔻功专健脾、除寒化湿,通中焦;杏仁润肺降气、散风除寒,清上焦,以上三味中药共为君药,三焦并调。法夏、厚朴配伍,能行气化湿、和胃除痞,共为臣药。滑石清热渗湿,通草清热通气,淡竹叶清热泻火,共为佐药。诸药合用,能通利三焦,祛湿化浊,气机调畅,散诸表邪,邪祛正复,故诸症皆消[12-13]。现代药理研究表明,薏苡仁富含薏苡多糖、α-单油酸甘油酯等成分,能起到免疫调节、降低血糖等作用[14]。白豆蔻能抑菌、兴奋肠管蠕动等[15]。苦杏仁所含的苦杏仁苷、蛋白质等成分,能起到降糖、调脂等作用[16]。多种药物并用易出现安全性问题。传统医学在疾病治疗方面强调辨证论治、整体施治,遣方用药灵活自如,并且每味中药剂量经反复斟酌,较少出现安全性问题。而在本研究中,根据DPN病因病机分析,选用三仁汤,病机契合,辨证准确,方证相合,往往均能取得良效。猜测三仁汤治疗湿热阻络证DPN的作用机制在于:三仁汤组方中各味中药均具备不同药理作用,比如纠正糖脂代谢紊乱、修复神经损伤等,因此,三仁汤能产生多靶点、多途径、多层次整体调节效应,故疗效肯定。梅青青、吕文亮[17]研究表明,三仁汤常用于治疗湿温初起、湿重于热的多种疾病,疗效卓著。季旭明等[18]研究表明,三仁汤能抑制湿热证病毒性肺炎小鼠模型的炎性反应,且能抑制病毒核酸mRNA表达,适用于治疗湿热证型病毒性肺炎。以上研究均显示,三仁汤用于治疗湿热型疾病疗效颇佳。本研究观点与以上研究一致。文献报道,DPN发病机制较复杂,迄
本研究结果显示:研究组给予三仁汤联合常规治疗,总有效率89.47%高于仅行常规治疗的对照组71.05%。另外,治疗后研究组中医症候积分均低于对照组。以上结果说明,在常规治疗基础上加用三仁汤进行治疗,临床疗效显著,显示出三仁汤在治疗DPN方面具有确切的应用价值。DPN的常规治疗包括降糖、营养神经等,但疗效欠佳,不仅如此,今未完全阐明,包括代谢紊乱、炎症反应等,非单一因素作用结果[19-20]。TNF-α是常见促炎因子,能够由巨噬细胞、T细胞等多种细胞分泌,其血清表达水平高低除了能体现炎症反应程度外,还能辅助性判断DPN轻重及疗效[21]。IGF-1是一种多肽,其结构与胰岛素十分相似,能起到多样化作用,例如促进细胞内葡萄糖转运、神经元修复等[22]。与健康正常人群相比,DPN病人血清IGF-1、TNF-α水平均发生改变。因此,依据DPN病人血清IGF-1、TNF-α水平能辅助性判断病情轻重程度及疗效。本研究中,治疗后研究组血清IGF-1水平高于对照组,血清TNFα水平低于对照组。根据此项结果可以得知,三仁汤联合常规治疗DPN,能调节血清IGF-1、TNF-α水平。猜测调节血清IGF-1、TNF-α水平或许是三仁汤治疗湿热阻络证DPN的作用机理,升高血清IGF-1水平能促进神经再生,降低血清TNF-α水平能减轻炎症反应。在降糖、控糖方面,给予三仁汤联合常规治疗的研究组空腹血糖、2hPG、HbA1c、HOMA-IR均低于仅行常规治疗的对照组。提示,在常规治疗基础上加用三仁汤进行治疗,更有助于DPN病人降糖、控糖,同时能改善胰岛素抵抗。推测可能与三仁汤中薏苡仁、苦杏仁等能调节糖脂水平有关。徐梓辉等[23]研究表明,薏苡仁多糖对实验性2型糖尿病大鼠表现出降糖作用,能够显著改善胰岛素抵抗。而研究组腓总神经MNCV、腓总神经SNCV、胫后神经MNCV、胫后神经SNCV、正中神经MNCV、正中神经SNCV均高于对照组。表明,三仁汤联合常规治疗DPN,能促进神经传导速度得以明显提高。分析原因可能是由于,三仁汤联合常规治疗能减轻DPN病人神经元损伤,恢复神经功能。
综上所述,三仁汤联合常规治疗DPN具有显著的临床疗效,能减轻病人中医临床症状,调节血清IGF-1、TNF-α水平,改善糖代谢与胰岛素抵抗,提高神经传导速度。本研究存在观察周期短、DPN病例数量少、未进行长期随访等不足,此外因中药方剂起效较缓,本研究未考虑用药周期对疗效的影响,在今后的研究中可就以上不足进行改进,比如增加DPN病例数量、评价远期疗效等,以期为三仁汤联合常规治疗DPN提供更加有力的理论依据。
