手法淋巴引流联合上肢功能锻炼在预防乳腺癌术后上肢淋巴水肿中的应用
2022-11-19林菊英曾纪莲林美红梁少芬曾馨慧张玮琳陈富龙林显君陈丽佳林胡强李晓文
林菊英 曾纪莲 林美红 梁少芬 曾馨慧 张玮琳 陈富龙 林显君 陈丽佳林胡强 李晓文
1.广东省阳江市人民医院乳腺外科,广东 阳江 529500;2.广东省阳江市人民医院放射科,广东 阳江 529500
早期乳腺癌可治愈,临床上常采用改良根治术,但该术式清除了患侧腋窝淋巴结,术后容易并发上肢淋巴水肿,患肢出现肿胀、麻木、疼痛等不适,肢体活动受限,易出现腋网综合征,患者术后生活质量严重下降[1-2]。乳腺癌根治术后并发上肢淋巴水肿可采取手术重建淋巴回路治疗,但治疗成本高,也可采取综合消肿疗法等,但治疗繁琐,目前还缺乏有效的治愈手段[3-5]。研究显示乳腺癌术后锻炼患侧上肢对预防淋巴水肿起一定作用[6-7]。手法淋巴引流不同于综合消肿疗法,优势在于简单易行,用于上肢淋巴水肿的治疗也可获得极好效果[8],而用于上肢淋巴水肿的预防还需更深入的研究。本研究探讨手法淋巴引流联合上肢功能锻炼在预防乳腺癌根治术后上肢淋巴水肿中的应用价值,以期获得更好的预防效果。
1 资料与方法
1.1 一般资料
回顾性选取2020 年5—12 月阳江市人民医院乳腺外科收治的91 例女性乳腺癌患者为研究对象。纳入标准:①术后病理确诊为乳腺浸润性癌;②未发生远处转移的早期乳腺癌;③行清扫腋窝淋巴结的乳腺癌改良根治术。排除标准:①出现远处转移的晚期乳腺癌;②行乳腺癌保乳术;③只进行腋窝前哨淋巴结活检,未进一步行腋窝淋巴结清扫术。入组患者治疗手段不同,分为观察组45 例和对照组46 例。观察组患者年龄29 ~59 岁,平均(39.12±3.51)岁;浸润性导管癌39 例,其他病理类型6 例;组织学分级Ⅰ和Ⅱ级21 例,Ⅲ级24 例;病理分期Ⅱ期27 例,Ⅲ期18 例;激素受体(hormone receptor, HR)阳性34 例,HR 阴性11 例;人类表皮生长因子受体2(human epidermal growth factor receptor 2,HER2)阳性23 例,HER2 阴性22 例。对照组患者年龄31 ~58 岁,平均(40.01±4.23)岁;浸润性导管癌42 例,其他病理类型4 例;组织学分级Ⅰ和Ⅱ级19 例,Ⅲ级27 例;病理分期Ⅱ期33 例,Ⅲ期13 例;HR 阳性36 例,HR 阴性10 例;HER2 阳性21 例,HER2 阴性25 例。两组患者年龄等一般资料比较,差异无统计学意义(P> 0.05),具有可比性。本研究经医院医学伦理委员会批准,患者治疗前均签署知情同意书。
1.2 方法
所有患者术前由乳腺专科护士进行健康宣教,充分告知患者术后上肢淋巴水肿发生的可能性及处理措施。术后前3 d 或出院当日再次宣教术后上肢淋巴水肿的预防方法和自我管理的重要性,同时进行皮肤管理宣教,做好上肢皮肤清洁以预防淋巴管炎、真菌感染等皮肤并发症,避免皮肤损伤破溃等。在术后伤口充分引流,拆除手术缝合线和伤口愈合后进行手法淋巴引流或上肢功能锻炼干预。
对照组患者术后进行单纯上肢功能锻炼干预,具体方法如下:在护理治疗师指导下,以上肢功能锻炼进行干预。上肢功能锻炼包括患者自身体正前方抬高患肢至最高点并保持五指并拢伸直状态,后从外侧逐渐放低患肢至最低点的肩关节屈曲伸展运动、上肢自然下垂并用力向后摆动上肢的上肢后伸运动、上肢上下拉绳运动、手指沿墙壁逐渐向上伸的手指爬墙运动等。上肢功能锻炼每日1 次,每次30 min,坚持锻炼1 个月。见图1。

图1 上肢功能锻炼
观察组患者在上肢功能锻炼基础上加以上肢手法淋巴引流。护理治疗师通过食指、中指和无名指合拢或用手掌部大小鱼际区以适中力度依次旋转抚摸患者颈部区淋巴结、锁骨上下区淋巴结、腋窝区淋巴结和肘部区淋巴结等浅表淋巴结以开通淋巴通路。接着从患者胸壁术区开始沿原手术切口方向按压术后残留瘢痕,舒缓胸部瘢痕组织,减少胸部紧缩感,同时按压疏松腋窝区淋巴结清扫后残留瘢痕组织,避免瘢痕挛缩造成肩关节活动受限和腋窝区淋巴回流受阻。然后采用轻柔旋转推进手法将胸部伤口下端淋巴液引流至同侧腹股沟淋巴结,上端淋巴液引流至锁骨上下区淋巴结。最后采用轻柔旋转推进手法于患侧肢体由远心端向近心端抚摸浅表淋巴管,将手掌、手背、前臂和肘部引流液引流至上臂外侧,将上臂内侧淋巴液引流至上臂外侧。见图2。
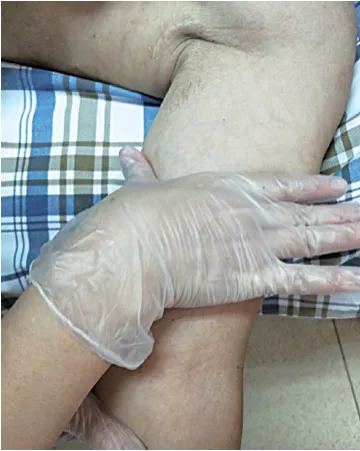
图2 手法淋巴引流
1.3 观察指标
观察记录两组术后12 个月时患侧上肢淋巴水肿发生情况,统计两组淋巴水肿发生率和术后12 个月时不同程度淋巴水肿发生率。以患侧上肢水肿最明显处臂周径与健侧同部位臂周径差值作为淋巴水肿评定标准[8],具体为:①重度水肿:臂周径差>6 cm;②中度水肿:臂周径差为3 ~6 cm;③轻度水肿:臂周径差<3 cm。同时评估记录两组术后不同时间上肢肩关节外展度和腋网综合征发生率。
1.4 统计学处理
采用SPSS 22.0 统计学软件对数据进行统计分析处理,计量资料以(±s)表示,采用t检验,计数资料以[n(%)]表示,采用χ2检验,上肢淋巴水肿率随时间变化的比较采用Log-Rank 法检验,P< 0.05 为差异有统计学意义。
2 结果
2.1 两组术后上肢淋巴水肿发生率比较
术后12 个月时,观察组45 例患者中共有6 例患者术后出现上肢淋巴水肿,淋巴水肿发生率为13.3%,而对照组46 例患者中共有15 例患者术后出现上肢淋巴水肿,淋巴水肿发生率为32.6%,两组淋巴水肿发生率比较,差异有统计学意义(χ2=4.761,P=0.029)。且 两 组 术 后 上 肢 淋 巴 水肿发生率随时间变化比较,差异有统计学意义(Logrank=4.879,P=0.027)。见图3。

图3 两组术后上肢淋巴水肿发生率随时间变化比较
2.2 两组术后12个月时不同程度上肢淋巴水肿发生率比较
术后12 个月时,观察组轻度上肢淋巴水肿发生率低于对照组,但差异无统计学意义(P> 0.05);观察组中度上肢淋巴水肿发生率低于对照组,差异有统计学意义(P< 0.05);观察组重度上肢淋巴水肿发生率低于对照组,但差异无统计学意义(P> 0.05)。见表1。
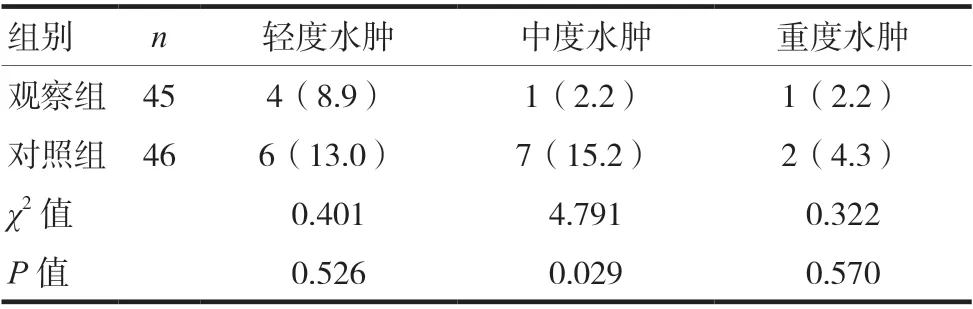
表1 两组术后12个月时不同程度上肢淋巴水肿发生率比较[n(%)]
2.3 两组术后不同时间上肢肩关节外展度比较
术后1 个月和3 个月,观察组肩关节外展度高于对照组,但差异无统计学意义(P> 0.05);术后6 个月和12 个月,观察组肩关节外展度高于对照组,差异有统计学意义(P< 0.05)。见表2。
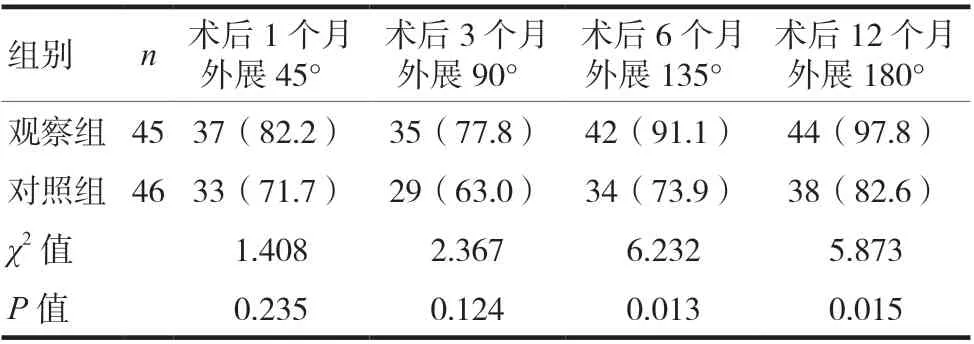
表2 两组术后不同时间上肢肩关节外展度比较[n(%)]
2.4 两组术后腋网综合征发生率比较
术后12 个月时,观察组45 例患者中共有5 例患者术后出现腋网综合征,腋网综合征发生率为11.1%,而对照组46 例患者中共有13 例患者术后出现腋网综合征,腋网综合征发生率为28.3%,两组腋网综合征发生率比较,差异有统计学意义(χ2=4.216,P=0.040)。且两组术后腋网综合征发生率随时间变化比较,差异有统计学意义(Log rank=4.186,P=0.041),见图4。
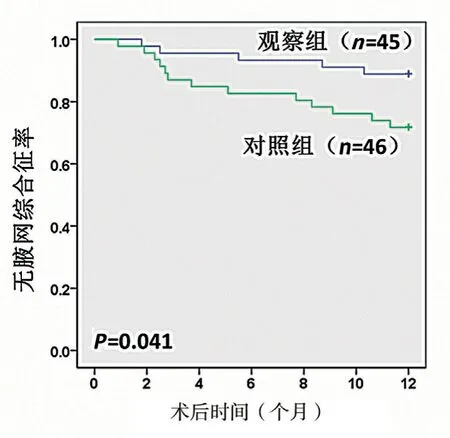
图4 两组术后腋网综合征发生率随时间变化比较
3 讨论
淋巴水肿是淋巴回流受损后出现的临床病症,继发性淋巴水肿发生的原因在于正常区域脉管系统遭受损坏,临床上最常继发于淋巴切除术等[1]。在美国等发达国家中,由腋窝淋巴结切除和术后辅助放疗引起的乳腺癌治疗相关性上肢淋巴水肿是发生率最高的淋巴水肿形式[9]。
而乳腺癌改良根治术需同时对病变乳房和腋窝淋巴结进行切除[10],由于手术破坏正常的腋窝淋巴引流网,术后10%~40%的乳腺癌患者会出现上肢淋巴水肿,患肢出现肿胀、麻木、疼痛等不适,患肢活动受限,腋网综合征发生率高,给患者术后生活带来极大负面影响[2,9,11]。研究表明高血压、肥胖、糖尿病、高位腋窝淋巴结切除和腋窝放疗等是上肢淋巴水肿发生的高危因素[9,12-15],因此,对存在这些危险因素的乳腺癌患者根治术后更需早期干预,积极预防。
乳腺癌根治术后发生上肢淋巴水肿根源在于正常腋窝淋巴网被破坏,上肢淋巴回流受阻,淋巴液大量积聚在上肢组织间隙中导致上肢肿胀。另一方面,乳腺癌根治术后胸壁区和腋窝区积液、瘢痕形成和感染等阻碍淋巴静脉回流,回流障碍的淋巴液蛋白含量高,组织渗透压力大,间接加重了淋巴回流不畅。而慢性淋巴水肿经久不愈,引发皮肤增厚和皮下纤维组织增生,继发肢体变形和功能障碍,若出现感染,可进一步闭塞淋巴管,加重水肿,形成恶性循环[14]。淋巴水肿形成后可通过复合消肿理疗法等保守治疗手段改善局部微循环,促进患肢淋巴水肿液回流;也可通过淋巴管静脉吻合等促流术或局部病变组织切除术等减容术清除淤滞的淋巴液,重建淋巴回流通路[3,16-17]。
研究显示乳腺癌改良根治术后通过活动肩关节和肘关节大关节,增加肌肉活动可促进淋巴向颈肩部回流,一定程度上可预防上肢淋巴水肿的发生[5-6,18-20]。手法淋巴引流通过向心性手外力作用顺沿淋巴回流方向按压刺激浅表淋巴管,可加速淋巴回流,增强上肢淋巴管淋巴输送功能,促进上肢淋巴液向腋窝区流动,胸壁淋巴液向锁骨区流动。通过外力加速淋巴流动可有效减少上肢组织间隙水肿液的淤积,从而预防乳腺癌术后上肢淋巴水肿的形成。另一方面,手法淋巴引流通过加速组织间隙液流动,可促进炎性因子的吸收,减少术后上肢感染和组织纤维化,利于形成良性淋巴和静脉回流[8]。
本研究证实手法淋巴引流联合上肢功能锻炼相比单纯上肢功能锻炼更能有效预防上肢淋巴水肿的形成,且随着时间的推移,效果越明显,可明显降低上肢淋巴水肿发生程度,提高患者术后生活质量,揭示了手法淋巴引流联合上肢功能锻炼在乳腺癌根治术后上肢淋巴水肿中的预防价值。
