早产儿视网膜病变患儿治疗后屈光状态的改变
2022-11-17尹雪杨晖傅征魏熙翔熊薇薇李秀婷
尹雪,杨晖,傅征,魏熙翔,熊薇薇,李秀婷
(厦门市儿童医院眼科,福建 厦门 361000)
早产儿视网膜病变(retinopathy of prematurity,ROP)是一种主要发生于未成熟儿和低出生体重儿,进行性视网膜血管异常生长、病理性新生血管生成的致盲性眼病。大部分ROP可在母体外继续发育到自然退化,但对高危阈值前期及阈值期 ROP需进行治疗[1],目前常见的治疗方式包括视网膜光凝术及抗血管内皮生长因子(vascular endothelial growth factor,VEGF)药物玻璃体内注射术[2]。然而这两种治疗方法对于患儿屈光度的影响说法不一[3‐6]。有研究[3‐4]发现经光凝术治疗后的ROP患儿发生近视及高度近视的概率增高,也有研究[5‐6]发现玻璃体腔注射抗VEGF药物治疗与视网膜激光光凝治疗均可引起屈光不正,且两者发生率没有显著差异。本研究旨在探讨不同治疗措施对ROP患儿屈光发育的影响。
1 对象与方法
1.1 对象
采用回顾性分析。纳入2019年1月至2020年12月厦门市儿童医院住院治疗并成功的ROP患儿72例(127只眼)。所有患儿于检查前双眼用0.5%托吡卡胺(美多丽,日本参天)充分散瞳,0.4%盐酸丙卡因表面麻醉后置开睑器,使用三代广角数码视网膜成像系统(RetCam III,美国)和间接检眼镜进行眼底筛查。根据《中国早产儿视网膜病变筛查指南(2014年)》[7]进行分区分型。本研究符合《赫尔辛基宣言》的要求,经过厦门市儿童医院临床研究伦理委员会批准,取得对象监护人的知情同意并签署知情同意书。
按治疗方式分为三组。纳入标准:以纤维增殖为主的II区3期ROP,经单次激光光凝治疗后视网膜血管的发育趋于正常,临床症状消失的患儿为激光组(25例41眼);AP‐ROP、I区病变、伴plus的II区或III区病变,经单次玻璃体腔注射抗VEGF药物后视网膜血管的发育趋于正常,临床症状消失的患儿为注药组(23例38眼);不伴plus的II区或III区2期病变,经随访观察病变逐渐消退,血管发育到周边的患儿为自然消退组(24例48只眼)。
排除标准:1)单次治疗后病变未能控制,再次补充治疗者;2)病变进展为4期或以上者;3)屈光间质不清无法行视网膜检影验光者;4)同一患儿,一只眼睛行激光光凝,另一只眼睛行玻璃体腔注药者;5)有其他器质性眼病,接受其他眼部治疗者。
1.2 方法
激光组:患儿行全身麻醉,光凝手术在暗室下进行。采用光太SUPRA810半导体激光光凝机,在+28D透镜辅助的双目间接检眼镜直视下进行光凝术。激光能量为80~120 mV,曝光持续时间0.2 s,在瞄准光指引下行视网膜无血管区激光光凝,对于周边网膜无血管区,采用巩膜压迫器压迫眼球巩膜辅助操作。激光光凝的范围:嵴上到锯齿缘之间视网膜无血管区。术后卡波姆眼用凝胶包眼。
注药组:所有患儿监护人均被充分告知抗VEGF药物(雷珠单抗和康柏西普)的作用原理、治疗详情及潜在风险,由其自行选择药物种类,并签署知情同意书。治疗前妥布霉素滴眼液(托百士,美国爱尔康)滴眼3 d,患儿行全身麻醉,常规消毒铺巾,聚维酮碘局部消毒,用30G针头1 mL注射器抽取10 mg/mL药物0.025 mL于角膜缘后1.5 mm平行于眼轴方向穿刺注射,并妥布霉素地塞米松眼膏(典必殊,美国爱尔康)包眼并使用妥布霉素滴眼液7 d。
所有患儿分别于治疗前(因C组无需治疗,故C组未采集此期数据)、治疗后1个月(C组为矫正胎龄40~44周)、4个月、7个月和1年开始进行睫状肌麻痹后检影验光。检查前双眼用0.5%复方托吡卡胺滴眼液点眼4次,共计40 min后进行验光,0.4%盐酸丙美卡因表面麻醉后置开睑器,护士固定患儿头部保证眼球正位,由同一验光师在暗室中进行带状光检影并记录屈光状态。
1.3 统计学处理
用等量有效球镜(SE)作为评价指标,SE=球镜度数+1/2散光度数。SE≥-0.50D认为近视。采用SPSS 24.0统计软件行统计学分析,正态分布的计量资料以均数±标准差(±s)表示,计量资料采用个数(n)表示,组间比较采用独立样本t检验,三组屈光状态采用LSD多重分析。P<0.05为差异有统计学意义。
2 结果
2.1 各组患儿一般情况比较
与自然消退组比较,光凝组、注射组出生胎龄和出生体重差异均无统计学意义(P>0.05,表1)。
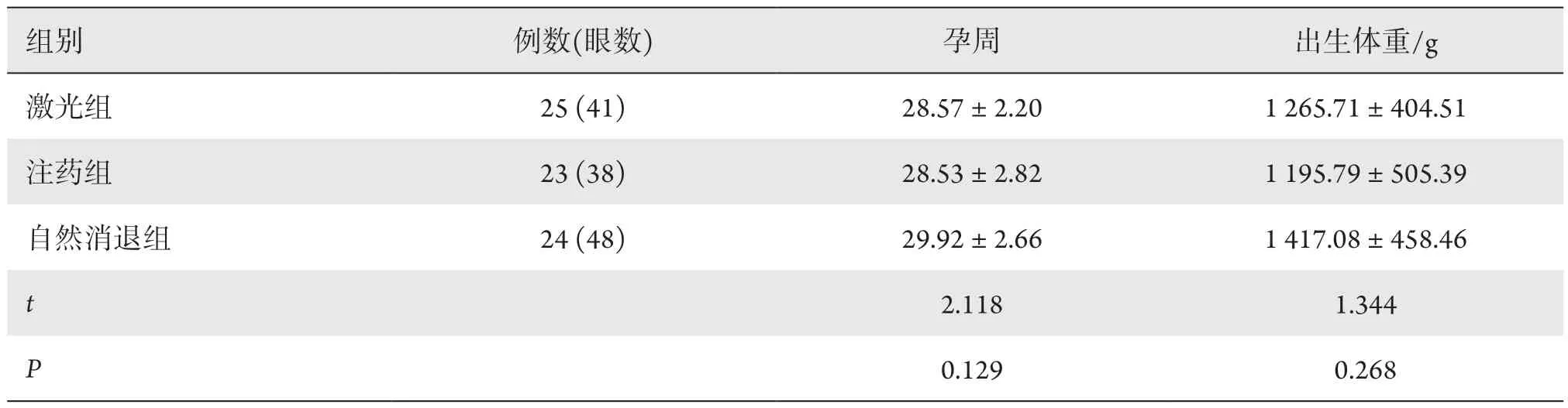
表1 三组患儿一般情况比较Table 1 General situation of infants in three groups
2.2 各组患儿屈光状态比较
治疗前,激光组和注药组球镜度和等效球镜度差异无统计学意义(P>0.05);治疗后1、4、7、12个月,三组患儿的球镜度和等效球镜度的差异有统计学意义(P<0.05;表2,3)。

表2 三组患儿球镜度比较Table 2 The sphere of infants in three groups
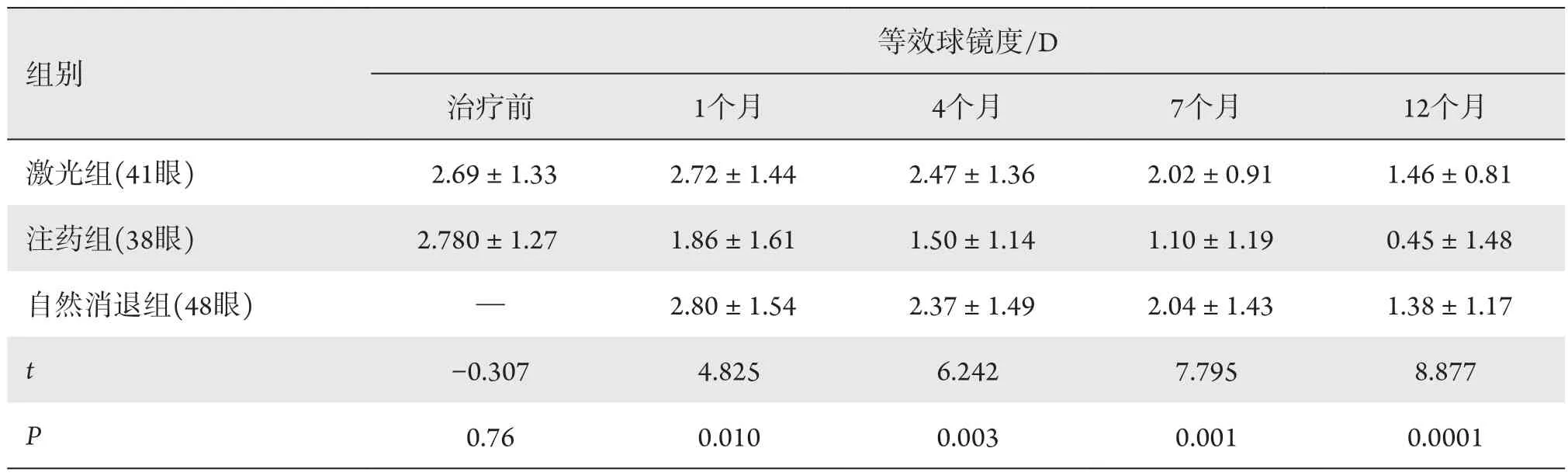
表3 三组患儿等效球镜度比较Table 3 Spherical equivalent of infants in three groups
治疗后不同时期三组球镜和等效球镜行LSD检验,结果显示:B注药组的球镜和等效球镜小于自然退化组及激光组,而自然退化与激光组的球镜和等效球镜差异无统计学意义(P>0.05,表4)。
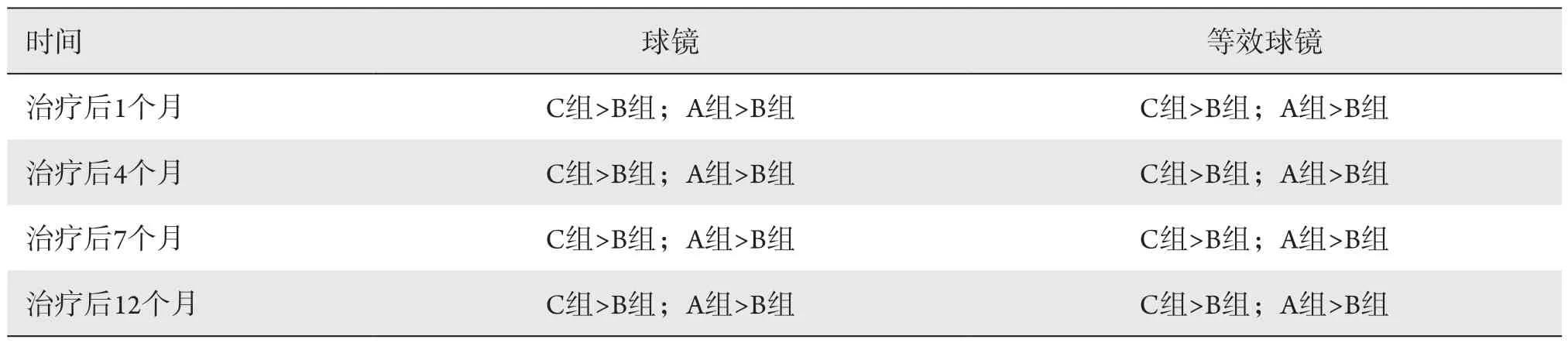
表4 三组患儿球镜和等效球镜LSD多重分析Table 4 LSD multiple analysis of sphere and spherical equivalent in three groups
治疗后12个月时各组近视发生率分别是2.4%(1/41)、7.8%(3/38)和2.0%(1/48),差异无统计学意义(P=0.356)。各组患者随访中未发现高度近视及高度散光。
3 讨论
ROP患儿过早脱离母体子宫环境,其眼球发育及正视化过程受外界影响较大,导致屈光不正发生风险高[8]。ROP即使经过自然消退或经过临床干预后视网膜血管发育恢复正常,其视网膜功能障碍仍持续存在,也会导致屈光不正,以近视更为突出[9‐10]。
有研究[11‐12]表明:视网膜激光光凝较玻璃体腔注药更易导致ROP患儿术后出现近视和高度近视,考虑可能和激光损伤周边视网膜,造成周边视野形觉剥夺有关。但也有学者[13‐14]对比视网膜光凝术后与玻璃体腔注射抗VEGF药物术后屈光发育的结果发现:两组患儿近视发生率无显著差异。而本研究中激光组与注药组、自然消退组近视发生率无明显差别,考虑可能是因为激光组病例纳入标准为:单次激光光凝治疗的以纤维增殖为主的II区3期ROP,无ROP I区病例,且激光范围小以减少破坏周边视野;激光治疗组使用的是180nm的红外光。有研究[15]表明激光治疗的ROP患儿的近视化进程与使用的激光类型和受累区有关,红色激光比二极管激光会引起较少的近视化[16],而发病在I区的患儿比在II区的患儿有更大的近视化概率[17]。
本研究发现玻璃体腔内注药后ROP患儿的球镜和等效球镜小于自然退化及激光术后的患儿。按照眼球正视化规律来预测,经玻璃体腔注射抗VEGF药物的ROP患儿将来在学龄期更易发生近视。这一现象的机制目前尚不明确,可能和眼球发育相关。新生儿眼球的生物学发育指标正常依赖于玻璃体腔一定浓度的VEGF以及VEGF诱导的某些信号通路表达[18‐19],但是玻璃体腔注射抗VEGF药物治疗可能一定程度抑制了ROP患儿玻璃体腔VEGF的浓度,从而产生了对眼球生物学发育指标相关生长因子、眼球生长发育相关信号通路的影响,导致玻璃体腔注射抗VEGF 药物治疗后ROP患儿正视化加快,屈光度减少[20‐21]。
本研究结果显示经不同治疗措施的ROP患儿近视发生率无明显差异,但是经玻璃体腔注射抗VEGF药物的ROP患儿正视化进程更快。本研究的局限在于单中心研究,样本量较少,容易出现偏差,注药组没有将注射雷珠单抗和注射康柏西普患儿进一步分组,无法判断不同抗VEGF类药物对于患儿屈光度的影响。且随访时间较短,缺乏幼儿期及青少年期的屈光状态,无法比较远期的屈光状态。
开放获取声明
本文适用于知识共享许可协议(Creative Commons),允许第三方用户按照署名(BY)‐非商业性使用(NC)‐禁止演绎(ND)(CC BY‐NC‐ND)的方式共享,即允许第三方对本刊发表的文章进行复制、发行、展览、表演、放映、广播或通过信息网络向公众传播,但在这些过程中必须保留作者署名、仅限于非商业性目的、不得进行演绎创作。详情请访问:https://creativecommons.org/licenses/by‐nc‐nd/4.0/。
