TESSYS技术与小开窗髓核摘除术治疗腰椎间盘突出症对患者短期腰背功能康复的影响
2022-11-10穆佐洲邵海龙
穆佐洲,邵海龙
陕西省第四人民医院骨科,陕西西安 710043
腰椎间盘突出症(LDH)是因腰椎间盘发生退行性变化的腰椎疾病常见类型之一,当受到外力作用时出现椎间盘纤维环破裂引起髓核组织突出,刺激周围相邻的神经,产生疼痛感,严重影响患者日常生活与工作[1]。随着人们生活方式改变、工作方式多样化,LDH发生率呈逐年增长趋势,目前治疗LDH方式可大致分为保守治疗、手术治疗,治疗方式选择主要依据患者病情轻重程度决定,若保守治疗后病情仍得不到缓解则采取手术治疗[2-3]。小开窗髓核摘除术相比典型的开放式手术具有创伤小、疗效确切等优点,如今逐渐成为LDH患者外科手术治疗的常用方式,但该术式在操作过程中会伴有脊神经损伤,引起患者术后慢性腰痛,影响患者术后治疗体验感。经椎间孔内窥镜脊柱系统(TESSYS)技术也可用于LDH治疗,且其属于微创技术,具有损伤小、恢复快的特点[4]。手术本身对于机体而言均为损伤操作,对机体本身存在刺激,外源性刺激会诱导机体产生相应的应激反应,适当的应激反应可以暂时提高机体的免疫机能,但是过度应激反应会对组织、器官等产生损伤,不利于机体功能恢复。目前对LDH的研究多集中于不同术式的治疗疗效比较,但关于其对患者术后应激反应影响的研究却鲜有报道,本研究旨在比较分析上述两种治疗方式对单节段LDH患者近期疗效及应激反应的影响。
1 资料与方法
1.1一般资料 选取2016年4月至2020年4月陕西省第四人民医院行手术治疗的单节段LDH患者96例作为研究对象。依据外科手术治疗方式将研究对象分为开窗组53例、TESSYS组43例。开窗组:男30例,女23例;年龄35~68岁,平均(52.33±7.14)岁;病程2~10年,平均(5.91±1.33)年;手术节段:L4/5节段43例,L5/S节段10例。TESSYS组:男24例,女19例;年龄36~69岁,平均(53.16±7.01)岁;病程3~10年,平均(6.14±1.01)年;手术节段:L4/5节段32例,L5/S节段11例。纳入标准:(1)保守治疗时间>3个月且无效;影像学检查确诊为单节段LDH,且患者的临床症状与影像表现一致者;(2)病历资料完整。排除标准:(1)多节段LDH或合并椎管狭窄;(2)合并其他腰部疾病;(3)手术不适应症;(4)失访者。各组患者性别、年龄、病程、手术节段部位比较差异无统计学意义(P>0.05),具有可比性。
1.2方法 开窗组LDH患者采取小开窗髓核摘除术治疗,LDH患者取俯卧位、常规消毒、全身麻醉,切口取椎间盘平面行5 cm后正中,剥离骶棘肌、显露椎板,咬除上下边缘椎板、黄韧带,显露硬脊膜、神经根,向内侧牵扯硬脊膜、神经根,斜形切纤维环,髓核钳取出髓核,检查神经根压迫、神经根管狭窄情况,必要时进行神经根管扩大减压。TESSYS组患者采取TESSYS技术治疗,LDH患者取俯卧位或者侧卧位,C形臂X线机透视定位并在LDH患者体表标记穿刺点与穿刺方向,手术区域常规消毒、铺巾,以1%利多卡因溶液局部浸润麻醉,在X线透视下穿刺,经穿刺针置入导管丝,沿着导管丝方向切开皮肤0.8 cm,逐级置入扩张套管与工作套管,连接椎间孔镜设备,椎间孔镜下摘除突出的髓核组织,松解神经根,低温等离子双极射频止血,消融椎间盘内残余的髓核组织,缝合伤口、覆盖敷贴。
1.3观察指标 观察两组LDH患者术后短期临床疗效、术后疼痛与腰背功能康复情况。改良MacNab法对LDH患者术后3个月临床疗效进行评定优、良、可、差[5],“优”:腰腿痛、坐骨神经痛、下肢放射性疼痛、肌力下降等LDH临床症状完全消失并且工作、生活不受影响;“良”:LDH临床症状有所改善,活动受到轻微限制但不影响日常生活工作;“可”:LDH临床症状减轻,活动受到限制并影响正常生活工作;“差”:LDH症状没有改善,甚至比以前更严重。疼痛视觉模拟评分(VAS)评价术后疼痛情况,0~10分范围,得分越高疼痛越严重。腰痛评价量表(JOA)评分、Oswestry功能障碍指数(ODI)评分评价术后腰背功能康复情况,JOA评分满分29分,得分越低功能障碍越严重;ODI评分总分50分,得分越高腰功能障碍越严重,最终表示结果为(最终得分/总分)×100%。于术前、术后1周,取患者清晨空腹静脉血4 mL置于抗凝管中,以3 500 r/min转速离心5 min,收集上清液,采用放射免疫法检测上清液中皮质醇(Cor)、胰岛素(INS)、去甲肾上腺素(NE)水平。
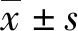
2 结 果
2.1两组患者短期疗效比较 两组短期疗效优良率比较差异无统计学意义(P>0.05),见表1。
2.2两组术中、术后情况比较 与开窗组比较,TESSYS组术中出血量、平均住院时间均降低,手术时间升高,差异有统计学意义(P<0.05);两组术后并发症发生率比较差异无统计学意义(P>0.05),见表2。
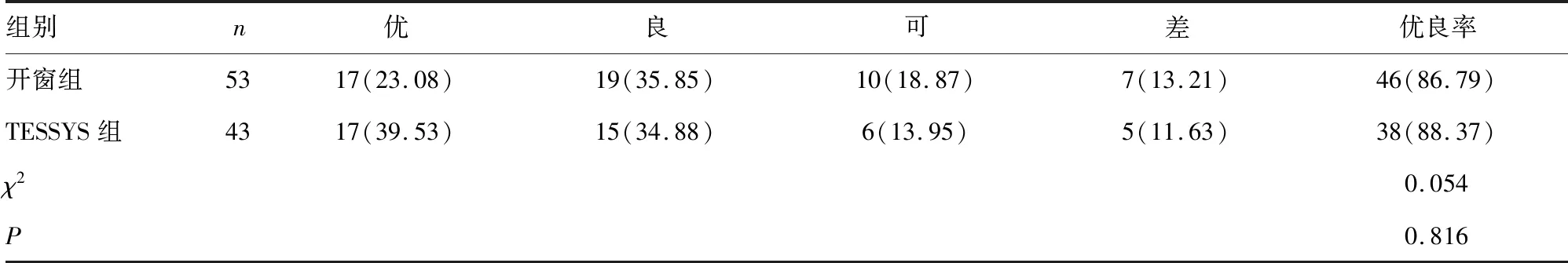
表1 LDH患者短期疗效[n(%)]

表2 两组术中、术后情况比较
2.3两组术后短期VAS比较 与开窗组比较,TESSYS组术后1个月、3个月VAS均降低,差异有统计学意义(P<0.05),见表3。
2.4两组术后短期JOA评分比较 与开窗组比较,TESSYS组术后1个月、3个月JOA评分均升高,差异有统计学意义(P<0.05),见表4。
2.5两组术后短期ODI评分比较 与开窗组比较,TESSYS组术后1个月、3个月ODI评分均降低,差异有统计学意义(P<0.05)。见表5。
2.6两组术后短期Cor、INS和NE比较 与开窗组比较,TESSYS组术后1周Cor、INS和NE水平均显著降低,差异有统计学意义(P<0.05)。见表6。
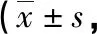
表3 两组术后短期VAS比较分)
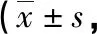
表4 两组术后短期JOA评分比较分)

表5 两组术后短期ODI评分比较
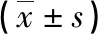
表6 两组术后短期Cor、INS和NE比较
3 讨 论
LDH是临床常见骨科疾病,发病率为1%~5%,椎间盘退行性变化、外伤、先天腰骶畸形、遗传以及发育异常等均可诱导LDH发病[6]。在日常生活状态下,腰部长期处于屈曲状态,突然体位改变或者做旋转性动作容易导致LDH[7],单节段LDH就是LDH的常见类型之一,髓核突出可刺激纤维环与后纵韧带,经窦椎神经传导后有明显的下腰部感应性疼痛[8],导致大部分单节段LDH患者临床表现为腰腿疼痛。一般LDH患者采取保守治疗,若保守治疗无效或病程>3个月并伴随症状反复,外科手术治疗为首选[9]。
本研究结果显示,两组短期疗效优良率比较差异无统计学意义(P>0.05)。由此表明两种外科手术治疗方式均可有效治疗LDH;与开窗组比较,TESSYS组术中出血量、平均住院时间均降低,手术时间升高,差异有统计学意义(P<0.05);两组术后并发症发生率比较差异无统计学意义(P>0.05),表明TESSYS椎间孔镜下髓核摘除术在降低术中出血量与缩短平均住院时间方面更具优势,但手术时间较长。有研究表明,TESSYS技术比开放手术治疗LDH具有术中出血量少,术后恢复时间短等优势[10-12],本研究结果也支持这一观点。TESSYS技术椎间孔镜下突出髓核摘除术属于微创治疗方式,在摘除病变髓核的同时不需切除椎板与破坏椎旁肌与韧带,只需要局部麻醉,内镜的入路操作方式也最大程度降低椎管内瘢痕粘连风险,所以该术式术中出血量少、术后疼痛感较轻,术后恢复较快,平均住院时间短[13-14]。本研究结果表明TESSYS技术较小开窗髓摘除术在术中出血量和平均住院时间方面表现明显的优势,但是也存在不足之处,如TESSYS技术术中操作空间有限,并且对手术操作技术要求极为严格,同时也对仪器设备的要求较高,导致在基层医院的推广难度较大,与之相比小开窗髓核摘除术更合适中、小医院使用[15]。
本研究结果发现,TESSYS组术后1个月、3个月VAS与ODI评分和术后1周Cor、INS和NE水平显著低于开窗组,差异有统计学意义(P<0.05);与开窗组比较,TESSYS组术后1个月、3个月JOA评分均升高,差异有统计学意义(P<0.05)。VAS、ODI评分和JOA评分是患者术后疼痛和腰部功能的指标,术后疼痛程度会影响术后腰部功能恢复。术后疼痛、局部组织炎性反应会加重患者的应激反应,术后短期内激素水平升高,可诱导神经根水肿,引起疼痛感增强。Cor、NE是常见的应激激素,其水平异常升高与疾病严重程度具有密切关系。机体的分解代谢在应激状态下增强,导致体内糖原的分解代谢增强,血糖水平升高,诱导体内INS分泌增多,故INS水平也可以体现机体应激状态。本研究结果表明,TESSYS椎间孔镜下髓核摘除术在术后短期疼痛缓解、腰背功能恢复方面比小开窗髓核摘除术的优势更加明显。小开窗髓核摘除术是在传统开放式LDH外科术法上的改进,切口主要采取后正入路,使神经根比较容易显露,导致患者术后的疼痛感较微创手术明显。由于神经受到压力引起水肿,导致大部分LDH患者感觉疼痛,手术本身对于机体而言属于创伤刺激,会导致患者处于应激状态,有研究表明,针刺联合椎间孔镜治疗可以有效减轻患者疼痛、稳定应激反应[16]。本研究也出现相似的结果,可能是因为TESSYS技术操作的创伤小,对机体的刺激要低于小开窗髓核摘除术。
综上所述,TESSYS技术、小开窗髓核摘除术对治疗单节段LDH均有较好的治疗效果,但TESSYS技术有利于LDH患者术后腰背功能的快速恢复,对机体产生的应激反应较小,缩短平均住院时间,但是对手术医师、器械要求较高,单节段LDH外科治疗方式的确定可依据医院情况、患者意愿进行综合考虑。
