血清PTGS2水平对老年髋关节置换术后认知功能障碍的诊断价值*
2022-11-03袁纪芸罗美琪刘宏锦段晓霞
冯 兰,袁纪芸,廖 妍,罗美琪,刘宏锦,段晓霞△
(1.西南医科大学附属医院麻醉科,四川泸州 646000;2.西南医科大学麻醉学实验室,四川泸州 646000;3.西南医科大学麻醉学系,四川泸州 646000)
术后认知功能障碍(postoperative cognitive dysfunction,POCD)是一类以记忆力、注意力、信息处理能力及认知灵活性等下降为特征的疾病,也是65岁以上老年患者常见的围手术期并发症[1-3]。随着世界范围内人口老龄化的加剧,接受手术的老年患者逐年增加,POCD的发生备受国内外研究者关注[4]。POCD会延长患者住院时间,严重影响患者术后生活质量和远期转归[5-6],甚至导致患者丧失日常生活能力,产生焦虑或抑郁[6]。目前POCD尚缺乏诊断金标准,国内研究中专业的神经心理学量表评估应用最多[7],但存在耗时长、患者依从性差等缺点,并且易受患者文化程度的影响。因此,寻找一种新的、合理的、客观的生物学标志物,对早期识别和防治POCD具有重要意义。
神经炎症是POCD发生的重要机制[8-9],健康老年人群血脑屏障通透性普遍增高[10],疾病状态和手术创伤引起的外周系统性炎症更容易通过血脑屏障扩展至中枢神经系统引起神经炎症,对手术患者脑脊液标本进行检测发现促炎因子水平升高[11]。前列腺素内过氧化物合酶2(prostaglandin-endoperoxide synthases 2,PTGS2)是多种炎性前列腺素合成过程中催化限速步骤的关键酶[12]。啮齿类动物试验中脂多糖(LPS)可诱导脑组织PTGS2表达,升高血清和脑组织匀浆中促炎因子如肿瘤坏死因子-α(TNF-α)、白细胞介素(IL)-1β等[13]水平。此外,在急性脑缺血再灌注损伤动物模型中,PTGS2在脑梗死灶边缘、血脑屏障等部位均可见表达上调[14-15];在蛛网膜下腔出血(subarachnoid hemorrhage,SAH)小鼠模型可见血脑屏障内皮细胞PTGS2 mRNA和蛋白表达均明显上调,表明PTGS2水平可反映脑损伤严重程度[16]。与健康人群相比,阿尔茨海默病(Alzheimer’s disease,AD)和轻度认知功能障碍(mild cognitive impairment,MCI)患者血清、脑脊液均发现PTGS2表达上调[17]。然而,PTGS2是否在POCD患者脑脊液或血清中异常表达,目前尚无相关研究报道。因此,本研究拟通过检测老年患者(≥65岁)围手术期外周血PTGS2的表达变化情况,探讨外周血PTGS2是否可作为POCD发生的预警指标,有望为临床诊断POCD提供一种简便易行、可靠、灵敏的检测方法。
1 资料与方法
1.1 一般资料
采用前瞻性观察性研究,研究对象为西南医科大学附属医院2021年1-8月拟在全身麻醉下行人工全髋关节置换术的老年患者。纳入标准:(1)年龄≥65岁,性别不限;(2)美国麻醉医师协会(ASA)分级Ⅰ~Ⅲ级;(3)符合人工全髋关节置换术的适应证;(4)术前简易精神状态检查量表评分:文盲>17分,小学>20分,中学及以上>24分;(5)患者及家属知情同意。排除标准:(1)术前已存在认知功能障碍疾病的患者;(2)存在心肺、肝肾等重要脏器严重损害的患者;(3)不能配合完成血液标本采集或进行认知功能评估的患者;(4)长期服用影响认知功能药物的患者;(5)拒绝参加或无法沟通的患者。共纳入符合标准的80例患者进行研究,20例符合纳入标准的非手术健康对照者用于量表基线评价。本研究已在临床试验中心注册(ChiCTR2100050533),并通过西南医科大学附属医院伦理审查委员会审核(KY2021215),所有患者及健康志愿者在参与研究前均由本人或法律委托人签署知情同意书。
1.2 方法
1.2.1临床资料收集
记录患者的年龄、性别、受教育程度、体重指数(BMI)和ASA分级;是否有长期吸烟史和长期饮酒史(本研究将1个月内有20 d吸烟超过20支/天,累计时间大于10年者定义为有长期吸烟史;每周平均饮酒量150 mL以上,累计时间大于10年者定义为有长期饮酒史);是否有高血压、心律失常、糖尿病病史;手术时间、出血量。
1.2.2麻醉诱导
所有患者术前常规禁饮禁食,入手术室后建立静脉通道,监测无创动脉血压、心电图(ECG)、氧饱和度(SpO2)和脑电双频指数(BIS)。全身麻醉诱导依次静脉注射盐酸戊乙奎醚0.01 mg/kg、舒芬太尼0.3 μg/kg、苯磺顺阿曲库铵0.3 mg/kg、丙泊酚1.5~2.0 mg/kg,气管插管后行机械通气,以2%七氟烷持续吸入和瑞芬太尼0.15 μg·kg-1·min-1持续静脉泵注维持麻醉,维持BIS在40~60,根据肌松需要追加苯磺顺阿曲库铵0.05 mg/kg。必要时使用心血管活性药物(如多巴胺、去甲肾上腺素)控制血压和心率波动幅度在基础值的20%。
1.2.3手术过程
本研究纳入的手术患者均进行后外侧入路人工全髋关节置换术,手术者为骨与关节科的同一组医生,患者术前未使用任何药物,术后药物及康复治疗相同。待全身麻醉满意后,取健侧卧位,以大转子为中心于后外侧作切口,显露深筋膜,松解臀大肌股骨止点。内旋髋关节,于股骨附着处切断梨状肌及联合肌腱。屈膝、屈髋、内收、内旋使髋关节脱位,显露小转子。截断股骨颈,取出股骨头,用髋臼锉锉至髋臼顶和壁周围松质骨出血,固定髋臼外杯,放入聚乙烯髋臼内杯。扩髓,安放股骨头、股骨颈假体并评估髋关节活动度。冲洗,放置引流管,逐层缝合。
1.2.4神经心理学量表评估及研究对象分组
术前1 d和术后7 d由受过专业训练的规范化培训医生对所有纳入研究对象进行神经心理学测试,包括简易精神状态检查量表(Mini-Mental State Examination,MMSE)、画钟测试(Clock Drawing Test,CDT)、数字广度测验(Digit Span Test,DST)、数字-符号转换测验(Symbol Digit Modalities Test,SDMT)及连线测验(Trail Making Test A,TMT-A),用于评估患者学习、记忆、注意力及执行功能。为了确定认知功能的正常参考值,招募了20例未接受手术的健康受试者作为对照组,并根据年龄、性别和受教育程度进行匹配,间隔7 d评估两次认知功能,计算基线评分的标准差。在重复的神经心理学测试中存在的学习效应,被计算为从基线到第2次评估的平均变异。采用国际术后认知功能障碍研究1(ISPOCD1)确定的“Z评分”法进行评估,将手术患者分为POCD和非POCD(NPOCD)组。每一项神经心理测试得分减去基线得分和学习效果,再将其差值除以对照组基线得分的标准差即为Z分数,各亚测试复合Z分数≤-1.96分或至少有2个亚测试的Z分数≤-1.96分(当测试结果分数下降代表认知功能下降)即可诊断为POCD[18]。
1.2.5标本采集及PTGS2表达水平检测
分别于术前1 d、术后7 d两个时间点,经肘静脉抽取患者静脉血5 mL,保存于乙二胺四乙酸(EDTA)抗凝管内。血液标本在4 ℃下静置分层后,以3 000×g离心15 min,取上清液于-80 ℃保存。采用双抗体夹心酶标免疫分析法测定血清PTGS2表达水平,所用试剂盒为人PTGS2 ELISA试剂盒(北京索莱宝科技有限公司,批号SEKH-0413),标本处理及检测步骤严格按照试剂盒说明书进行。
1.3 统计学处理
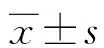
2 结 果
2.1 试验组与对照组的临床基本特征及基线认知功能比较
本研究共纳入80例患者,其中5例拒绝参与术后神经认知评估,5例未完成神经认知评估,2例未采集血液标本,1例血液标本溶血。最终完成研究并纳入统计学分析共67例。试验组与对照组相比,年龄、性别、BMI、受教育程度、基线MMSE、CDT、DST、SDMT、TMT-A均无明显差异(P>0.05),见表1。
2.2 POCD组与NPOCD组的临床基本资料比较
试验组67例患者中,21例术后7 d发生POCD,POCD发生率为31.34%;受教育程度为小学或文盲的患者有39例,其中17例术后7 d发生了POCD,POCD发生率为43.59%;术中失血量>400 mL的患者有14例(20.9%),其中有9例术后7 d发生了POCD,POCD发生率为64.29%。两组BMI、基线MMSE、DST、CDT、SDMT及TMT-A评分,血清PTGS2表达水平,长期饮酒史、心律失常及高血压病史均无明显差异(P>0.05);与NPOCD组相比,POCD组患者年龄更大,受教育程度更低,手术时间更长,失血量大于400 mL的患者占比更高(42.86%),有糖尿病史患者占比更高(28.57%),但男性(23.81%)和有长期吸烟史(9.52%)患者占比较低(P<0.05),见表2。
2.3 不同时间点POCD组与NPOCD组血清PTGS2水平比较
与术前1 d相比,POCD组术后7 d血清PTGS2表达水平明显升高(P<0.05),NPOCD组术前1 d与术后7 d血清PTGS2表达水平无明显差异(P>0.05);与NPOCD组相比,POCD组术后7 d血清PTGS2表达水平明显升高(P<0.05),见表3。

表1 试验组与对照组的临床基本特征及基线认知功能比较

表2 POCD组与NPOCD组临床基本资料比较
2.4 单因素及多因素分析
单因素分析显示,年龄、性别、受教育程度、吸烟史、糖尿病史、手术时间、术中失血量(≥400 mL)及术后7 d血清PTGS2水平可能是POCD的危险因素(P<0.05)。将上述潜在风险因素纳入单变量和多变量logistic回归分析。单变量logistic回归分析显示,术后7 d血清PTGS2表达水平是POCD的危险因素[OR=1.025,95%CI(1.010,1.041),P<0.001]。多变量logistic回归分析显示,术后7 d血清PTGS2表达水平是POCD的独立危险因素[aOR=1.039,95%CI(1.011,1.067),P=0.005],见表4。
2.5 术后7 d血清PTGS2表达水平对POCD的诊断价值
ROC曲线显示,术后7 d血清PTGS2表达水平的曲线下面积(AUC)=0.754(P<0.01)。术后7 d血清PTGS2用于检测POCD的阈值为0.234 ng/mL,所对应的灵敏度为71.4%,特异度为69.6%,见图1。

表3 POCD组与NPOCD组不同时间点PTGS2表达水平比较[M(P25,P75),ng/mL]

表4 多变量logistic回归分析POCD的影响因素

图1 术后7 d血清PTGS2表达水平对POCD的诊断价值
3 讨 论
本研究通过探讨髋关节置换术老年患者血清PTGS2表达水平与POCD的相关性,发现POCD老年患者术后7 d血清PTGS2表达水平明显升高,且PTGS2对POCD的发生具有预警价值。本研究结果显示,老年患者行髋关节置换术后POCD的发生率为31.34%,该结果低于老年患者心脏手术术后POCD的发生率(47.7%)[19],略高于非心脏手术术后POCD的发生率(25.8%)[20],可能与髋关节置换术相较于其他非心脏手术术中失血量更多有关[21]。本研究术中失血量>400 mL的患者占20.9%,其中有64.29%发生了POCD,这与相关研究报道术中失血量多是POCD的危险因素一致[22]。
研究表明,年龄是POCD发生的危险因素之一[23],本研究中发生POCD的患者年龄更大;试验组有39例患者受教育程度为小学或文盲,其术后POCD发生率为43.59%,与相关研究报道的受教育程度低与POCD发生有关一致[24]。研究显示,术前合并糖尿病患者发生POCD的风险增加1.26倍[25]。本研究单因素分析显示,POCD组有糖尿病史患者占比较高。吸烟是老年人认知功能减退的重要危险因素[26],但本研究中POCD组有长期吸烟史患者占比较低(9.52%),这可能与男性患者较少有关。将上述影响因素纳入最终多变量logistic回归分析,除年龄外,其余参数对POCD的发生不具有预测作用,这一结果可能与本研究样本量、纳入和排除标准、患者特征、术前合并疾病的差异及混杂因素有关。
中枢神经系统炎症反应是POCD发生的病理生理机制之一[8],老年脊柱手术患者术后血清IL-1β、IL-6、TNF-α等炎症因子水平升高与POCD发生有关[27]。围手术期应激可通过激活外周及中枢神经炎症反应导致POCD发生,其机制可能与PTGS2激活小胶质细胞发挥炎症激活放大作用有关[28]。AD小鼠模型中发生中枢炎症及神经元凋亡与海马PTGS2表达上调有关,同时血清PTGS2表达水平上调可在一定程度反映海马PTGS2表达情况[29];AD和MCI患者血清、脑脊液均发现PTGS2上调。因此,可通过检测外周血PTGS2表达水平评估神经炎症反应程度,进一步反映神经认知功能的损伤情况。在POCD、脑血管痴呆及AD患者均发现中枢和外周炎症因子表达上调[30],但尚未有关于POCD患者外周PTGS2表达情况的报道。
本研究发现,围手术期应激导致髋关节置换术老年患者血清PTGS2表达上调,而发生了POCD的患者上调程度更为明显。术后7 d血清PTGS2水平用于诊断POCD的灵敏度为71.4%,特异度为69.6%,提示血清PTGS2对POCD的发生具有预警价值。研究表明,脑脊液胆碱能生物标志物胆碱乙酰转移酶(ChAT)、乙酰胆碱(ACh)等对POCD有一定的诊断价值[31],但脑脊液标本采集相对复杂、创伤大,检测手段有限,且报道显示ChAT活性在中枢海马和外周表达情况不一致[32],不能通过检测外周ChAT活性反映中枢表达情况,对于内在机制的探讨存在局限性。Meta分析显示,脑脊液和血清炎症标志物IL-6、TNF-α、C反应蛋白(CRP)等在POCD患者体内表达情况不一致,且特异性较低,易受很多因素干扰,用于预测POCD发生的价值有限[30]。而PTGS2在认知损伤动物模型血清与海马神经元均表达上调[29],因此,外周PTGS2可作为后期靶向研究PTGS2在中枢炎症反应中所起作用的外周生物学标记物,推动POCD从发生机制研究到临床诊治的进程。
本研究是对血清PTGS2是否可作为POCD生物学诊断标志物的初步探索,存在因样本量不足导致的检验效能偏低的风险,且仅采集了术前1 d和术后7 d的血清标本,未进一步动态随访术后更长时间的外周血PTGS2水平及患者认知功能。后期会进一步扩大样本量、延长观察随访时间,采集多个时间点的血液标本及增加认知功能评估次数,以期通过开展更大样本、前瞻、对照设计的临床队列研究为POCD从诊断到发生机制的探讨提供更多临床数据支持,并进一步开展相应的动物实验来验证外周和中枢PTGS2在POCD发生机制中所发挥的作用。
