血肿清除去骨瓣手术与保守治疗高血压脑出血的效果对比
2022-10-21周东丰
周东丰
(焦作市第六人民医院 神经外科,河南 焦作 454000)
高血压为收缩压或(和)舒张压升高超过正常范围,目前临床将收缩压不低于140 mmHg或(和)舒张压不低于90 mmHg作为疾病确诊标准[1]。疾病会使脑部小动脉出现病理性变化,从而产生小动脉管壁的纤维样及玻璃样变性与局灶性缺血、出血和坏死[2]。高血压脑出血是神经外科一类比较常见的疾病,在所有脑出血患者中占比达到70%~80%,患者发病急,且病情进展很快,致残及致死机率较高[3]。以往临床采取的保守治疗虽能避免手术治疗的创伤,一定程度改善患者病情,但治疗后病死率依旧较高,为40%~70%[4]。手术治疗依旧是高血压脑出血主要的治疗方式,例如开颅血肿清除及去骨瓣手术等,能将患者颅内血肿有效清除,经抑制颅内压上升以改善脑部血流灌注能力[5]。据有关研究[6]显示,将开颅血肿清除和去骨瓣手术联合使用到高血压脑出血治疗中能提升患者疗效,缓解其神经功能缺损,促进其日常生活能力提高。当前有关血肿清除去骨瓣手术和保守治疗对高血压脑出血的疗效比较研究较少。为此,本文现对焦作市第六人民医院收治的76例高血压脑出血患者的临床资料开展回顾性分析,对比血肿清除去骨瓣手术、保守治疗用于该类患者的疗效,具体内容如下。
1 资料和方法
1.1 一般资料
回顾性分析本院2018年5月至2022年4月收治的76例高血压脑出血患者的临床资料,结合不同治疗方式分成对照组40例和观察组36例,对照组中男性24例,女性16例;年龄45~78岁,平均(59.28±6.32)岁;高血压病程1~12年,平均(6.15±1.30)年;血肿量25.4~39.5 mL,平均(31.28±2.56)mL。观察组中男性22例,女性14例;年龄46~80岁,平均(59.45±6.20)岁;高血压病程1~13年,平均(6.24±1.28)年;血肿量25.4~39.5 mL,平均(31.28±2.56)mL。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究得到本院医学伦理委员会审批通过,同时取得患者或家属知情及同意。
纳入标准:(1)符合《中国脑出血诊治指南》[7]当中有关高血压脑出血诊断标准,有高血压病史,入院后血压值≥140/90 mmHg,同时颅脑CT显示脑内血肿量为25~40 mL;(2)均为基底节区脑出血;(3)发病前无意识障碍或神经功能受损;(4)发病时间未超过24 h;(5)临床资料完整。
排除标准:(1)肝肾心等重要脏器有严重病者;(2)存在颅内血管动脉瘤者;(3)凝血功能存在障碍者;(4)存在颅脑外伤者;(5)处在妊娠或者哺乳阶段女性;(6)存在颅内或者全身感染者。
1.2 方法
对照组采取保守治疗,方法如下:采取硝苯地平控制片(拜耳医药保健有限公司;30 mg×7片;国药准字J20180025)口服控制血压,30 mg/次,1次/d;采取脑保护剂,胞二磷胆碱注射液(长春大政药业科技有限公司;2 mL∶0.1 g;国药准字H22026207),将0.5 g药物加入到5%的葡萄糖溶液(四川科伦药业股份有限公司;150 mL∶7.5 g;国药准字H20044336)内静滴,1次/d;维持酸碱平衡、纠正电解质紊乱并开展合理营养支持,做好有关并发症防治与对症处理;采取125 mL甘露醇(长春豪邦药业有限公司;250 mL/瓶;国药准字H22022513)静脉滴注与20 mg呋塞米(天津药业集团新郑股份有限公司;2 mL∶20 mg;国药准字H41021056)静脉推注开展脱水利尿治疗,同时结合患者实际情况确定治疗时间;要求患者治疗后定期前往医院进行颅脑CT及实验室检查。
观察组采取血肿清除去骨瓣手术,操作方法如下:对患者开展全身麻醉,麻醉起效后,患者采用健侧半卧体位,将头部偏向健侧,患侧朝向上方;选择在翼点位置做手术切口,于额颞部开展去骨瓣减压;咬除蝶骨嵴前下方,确保骨瓣大小约10 cm×8 cm,放射状剪开硬脑膜,优势半球选择经外侧裂、岛叶入路,非优势半球于颞中回或颞上回,取无血管区定位穿刺血肿后切开皮层达血肿腔,清除血肿;于手术入路的过程中,做好对侧裂内血管、豆纹动脉主干的保护,对深部出血点及血肿壁开展电凝处理,对存在渗血的部位采取压迫止血;将血肿彻底清除之后,控制血压水平为144/90 mmHg(1 mmHg=0.133 kPa)左右,同时观察5 min,明确无活动性出血后在血肿腔中留置14号引流管1根(若血肿破入脑室的,扩大脑室破口,清除其中血块,放置脑室引流管1根),人工硬膜减张修补硬脑膜,再留置硬膜外引流管1根,去除骨瓣,引流管另做头皮小切口引出固定,逐层缝合切口。术后所有患者常规开展血压、心电及血压饱和度监测,同时留置胃管,采取抗生素进行抗感染治疗,维持呼吸道畅通,予以合理营养支持。
1.3 观察指标
观察两组治疗有效率、治疗有关指标、治疗前后神经功能缺损量表(NIHSS)及日常活动能力量表(ADL)评分、基质金属蛋白酶-9(MMP-9)水平及并发症发生情况。(1)治疗有效率:分别在两组结束治疗后进行疗效评定,显效:症状消失,且NIHSS得分较前下降75%~89%;好转:症状改善,NIHSS得分较前下降30%~74%;无效:症状无改善或加重,NIHSS得分较前下降未达到30%或升高[8]。治疗有效率=(显效例数+有效例数)/总例数×100%;(2)治疗相关指标:统计两组的下床活动时间、血肿消除时间、住院时间和住院费用;(3)NIHSS得分:分别在治疗前后对两组的NIHSS得分开展评估,总分0~42分,得分高,即神经功能存在越为严重的损伤[9];(4)ADL得分:分别在治疗前后对两组的ADL得分开展评估,总分0~100分,得分高,即日常活动能力越高[10];(5)MMP-9水平:分别在治疗前后抽取两组空腹状态下的静脉血3 mL,离心处理后分离得到血清,后经酶联免疫吸附方法对MMP-9水平开展检测,(试剂盒为赫澎上海生物科技有限公司)提供;(6)并发症:统计两组肺部感染、尿路感染、下肢静脉血栓和脑疝等并发症出现比例。
1.4 统计学方法
经SPSS 23.0统计软件处理数据,计数资料以%代表,行χ2检验;计量资料以±s代表,行t检验,P<0.05表示差异有统计学意义。
2 结 果
2.1 两组治疗有效率比较
观察组治疗有效率高于对照组,差异有统计学意义(P<0.05)。见表1。
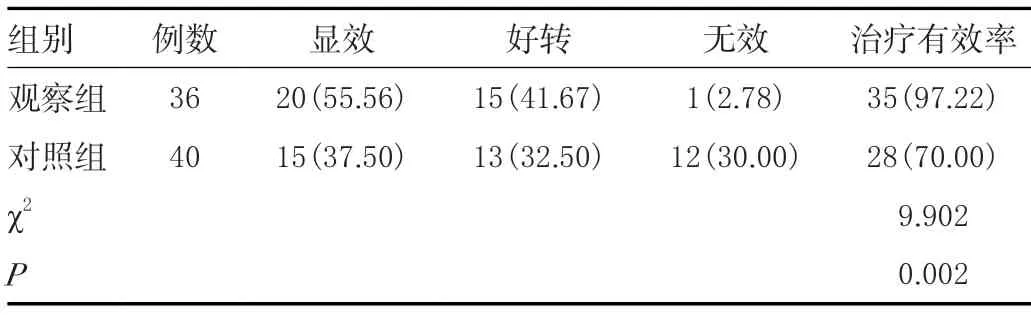
表1 两组治疗有效率比较[n(%)]
2.2 两组治疗有关指标比较
观察组下床活动时间、血肿消除时间及住院时间短于对照组,差异有统计学意义(P<0.05),住院费用多于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组治疗有关指标比较(± s )
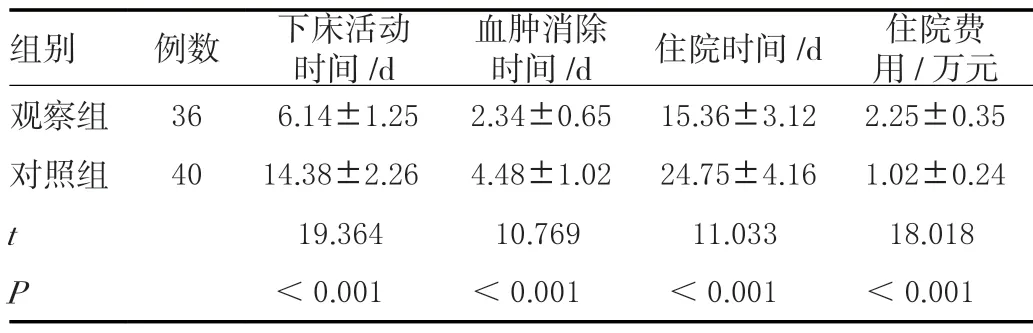
表2 两组治疗有关指标比较(± s )
组别 例数 下床活动时间/d血肿消除时间/d 住院时间/d 住院费用/万元观察组 36 6.14±1.25 2.34±0.65 15.36±3.12 2.25±0.35对照组 40 14.38±2.26 4.48±1.02 24.75±4.16 1.02±0.24 t 19.364 10.769 11.033 18.018 P<0.001 <0.001 <0.001 <0.001
2.3 两组NIHSS及ADL得分比较
治疗前,两组NIHSS及ADL得分相比,差异无统计学意义(P>0.05);治疗后,两组NIHSS得分均较前降低,差异有统计学意义(P<0.05),ADL得分均较前升高,差异有统计学意义(P<0.05),且观察组NIHSS得分低于对照组,差异有统计学意义(P<0.05),ADL得分高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组NIHSS及ADL得分比较(± s )

表3 两组NIHSS及ADL得分比较(± s )
单位:分组别 例数 NIHSS t P ADL t P治疗前 治疗后 治疗前 治疗后观察组 36 35.28±5.32 16.72±1.52 21.141 <0.001 51.86±5.74 72.16±6.22 14.733 <0.001对照组 40 35.54±5.15 24.20±2.35 12.335 <0.001 52.05±6.24 60.35±5.86 5.959 <0.001 t 0.216 16.638 0.138 8.494 P 0.829 <0.001 0.891 <0.001
2.4 两组MMP-9水平比较
治疗前,两组MMP-9水平相比差异无统计学意义(P>0.05);治疗后,两组MMP-9水平均较前降低,差异有统计学意义(P<0.05),且观察组MMP-9水平低于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组MMP-9水平比较(± s )
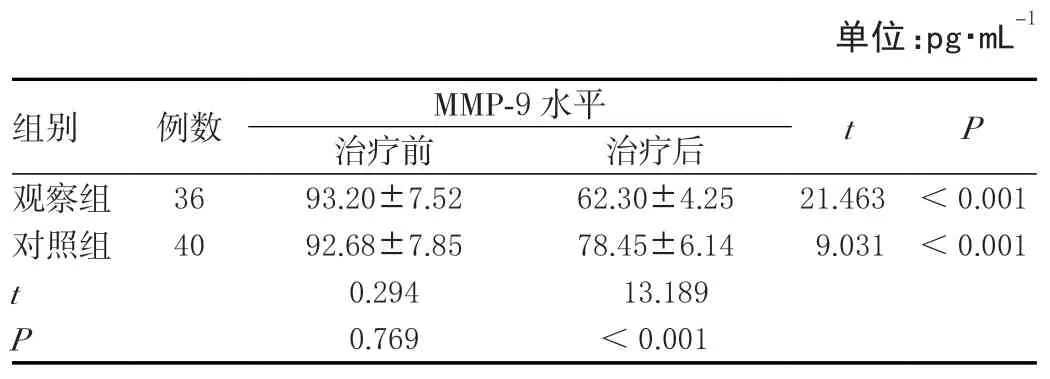
表4 两组MMP-9水平比较(± s )
单位:pg·mL-1组别 例数 MMP-9水平 t P治疗前 治疗后观察组 36 93.20±7.52 62.30±4.25 21.463 <0.001对照组 40 92.68±7.85 78.45±6.14 9.031 <0.001 t 0.294 13.189 P 0.769 <0.001
2.5 两组并发症情况比较
观察组肺部感染、尿路感染、下肢静脉血栓和脑疝发生率低于对照组,差异有统计学意义(P<0.05)。见表5。
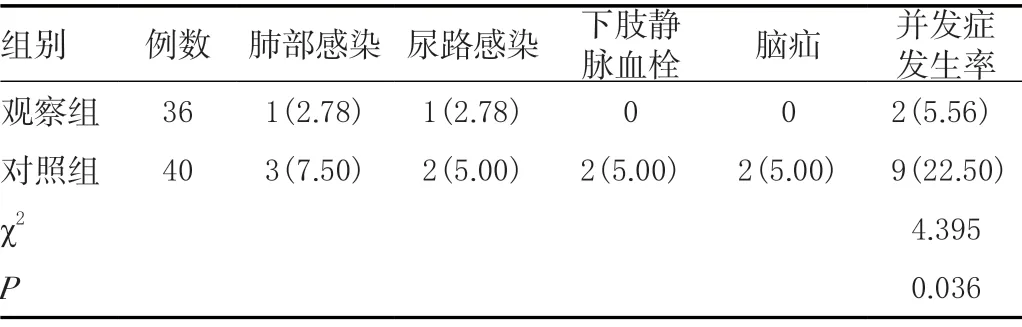
表5 两组并发症发生情况比较[n(%)]
3 讨 论
高血压脑出血致残致死机率较高,患者预后多不理想,近些年来患病人数不断增加,同时患病年龄逐渐年轻化[11]。发生脑内出血后,能对附近组织及脑组织生成压迫,进而导致程度不一的损伤,同时血液中的毒性物质会使得血肿附近组织出现水肿,使得颅内压明显上升,伴随病情进展能引起小脑脑疝,危及患者生命[12]。因此,临床对该类患者需要尽早采用合理的方式进行治疗,以防其病情进一步发展。
以往多采取保守治疗方式,但无法彻底清除颅内血肿,患者住院时间较长,神经功能及机体恢复较慢,易引起一系列的并发症,影响其预后[13]。目前,临床提倡通过手术对高血压脑出血进行治疗,基本的治疗方法为开颅血肿清除手术,能将血肿有效清除,缓解对附近脑组织及神经的压迫,减轻血肿分解产物给神经带来的毒性作用[14]。但相关研究[15]发现,血肿去除后能产生继发性的脑水肿,进而加快颅内压上升,加重患者病情。因此,高血压脑出血患者在开颅清除血肿的同时还需辅以去骨瓣减压手术。本次研究发现:观察组治疗有效率高出对照组,差异有统计学意义(P<0.05),且下床活动时间、血肿消除时间及住院时间短于对照组,差异有统计学意义(P<0.05)。该结果反映出和保守治疗相比,血肿清除去骨瓣手术疗效更佳,能促进患者血肿消除和术后康复。考虑原因是通过开颅血肿清除术能迅速有效清除颅内血肿,在此基础上加用去骨瓣手术,使水肿脑组织往开窗位置膨胀,有效降低颅内压,减轻脑组织受压程度,进而改善患者的症状,使其获得理想的治疗效果,加快其康复进程[16]。观察组住院费用多于对照组的原因是手术治疗更复杂、操作更精细,成本较高;而保守药物方法简单,治疗成本较低。观察组治疗后NIHSS得分低于对照组,差异有统计学意义(P<0.05);ADL得分高于对照组,差异有统计学意义(P<0.05)。MMP-9属于脑损伤有关微循环功能一项关键因子,正常状态下该项指标水平低,发生脑出血后,小胶质细胞生成内源性的MMP-9,炎症渗出巨噬细胞、中性粒细胞及内皮细胞等会分泌出外源性MMP-9,进而使得脑血管附近基底膜中IV型明胶原产生降解,使组织的通透性和渗出增加,影响到血管基底膜,导致血脑屏障受损[17]。本研究结果显示:观察组治疗后MMP-9水平低于对照组,差异有统计学意义(P<0.05),这说明和保守治疗相比,血肿清除去骨瓣手术能降低血清中的MMP-9水平。考虑原因和观察组治疗方式对脑循环功能的改善效果更佳等有关,但具体机制还需日后深入分析。上述结果和张卫健[18]研究中所得结果基本一致,和保守治疗相比,血肿清除去骨瓣手术能减轻患者的神经功能缺损,提升其日常活动能力。考虑原因是在血肿清除之后开展去骨瓣减压,能改善脑部血液循环,维持脑灌注压在正常范围内,进而最大程度减轻脑出血引起的神经损伤,恢复患者的日常活动能力。观察组肺部感染、尿路感染、下肢静脉血栓和脑疝等并发症出现少于对照组,差异有统计学意义(P<0.05),这反映出和保守治疗相比,血肿清除去骨瓣手术能减少各类并发症出现。这是因为手术能缓解水肿脑组织给中线结构、脑室带来压迫,有利于控制患者的颅内压,使患者早期恢复清醒、缓解头痛、恶心等症状,保持血压相对稳定,降低再出血风险;术后患者恢复快,能尽早下床活动,有助于防止长时间卧床引起的肺部感染、尿路感染和血栓等并发症。
综上所述,血肿清除去骨瓣手术用于高血压脑出血治疗的效果优于保守治疗,能加快患者的血肿清除速度及术后康复进程,减轻其神经功能缺损,提升其日常活动能力,且并发症较少,值得应用到临床。
