原发性高血压合并颈动脉硬化者的动态血压特点及相关因素分析
2022-10-21王一鸣孙仕怀尹春阳
黄 燕 俞 捷 王一鸣 孙仕怀 孔 彪 尹春阳 陈 蓉 芮 涛
镇江市第一人民医院心血管内科,江苏镇江 212002
动态血压监测可测量个体日常生活和工作状态下的血压,因此较诊室血压能更准确、全面反应血压水平及波动程度,发现“隐蔽性高血压”,评估心脑血管风险,现已被临床广泛使用,而血压变异性(blood pressure variability,BPV)及血压昼夜节律为心血管领域研究的新热点。既往研究提示,异常的BPV 及血压昼夜节律与患者早期肾损害、左心室肥厚以及脑损害密切相关,可能是亚临床器官损害进展的一个有价值的预测因子。本文旨在分析原发性高血压(essential hypertension,EH)合并颈动脉硬化患者的动态血压特点,评估动态血压各指标对颈动脉硬化的影响,现将研究结果报道如下。
1 资料与方法
1.1 一般资料
选取2019 年8 月至2021 年8 月镇江市第一人民医院收治的EH 患者115 例,平均(54.4±12.5)岁。纳入标准:①EH 的诊断均符合《中国高血压防治指南(2018 年修订版)》的诊断标准。②年龄≥18岁。排除标准:继发性高血压、感染、严重肝肾功能损害、纽约心脏病协会心功能分级Ⅲ~Ⅳ级、肿瘤、急性心脑血管病。本研究经医院医学伦理委员审批(伦理审批号:K-20220059-k),为回顾性研究受试者免签知情同意书。
1.2 方法
采集并记录患者的临床基线特征,包括年龄、性别、疾病史、用药史及各生化指标等信息。采用美国GE 公司的LOGIQF9 超声检测仪检测研究对象的颈动脉。
由医院心电图室专业人员根据《动态血压监测临床应用中国专家共识》的建议,应用国家认证的美国GE 公司Oscar2 型血压仪对患者进行监测,以07:00~21:59 作为日间,22:00~06:59 作为夜间,日间每30min 测量血压1 次,夜间每1h 测量血压1次,有效血压读数应超过70%的总监测次数。动态血压指标包括:24h 平均收缩压(24-hour systolic blood pressure,24hSBP)、24h 平均舒张压(24-hour diastolic blood pressure,24hDBP)、24h 平均脉压(24-hour pulse pressure,24hPP)、日间平均收缩压(daytime systolic blood pressure,dSBP)、日间平均舒张压(daytime diastolic blood pressure,dDBP)、日间平均脉压(daytime pulse pressure difference,dPP)、夜间平均收缩压(nighttime systolic blood pressure,nSBP)、夜间平均舒张压(nighttime diastolic blood pressure,nDBP)、夜间平均脉压(nighttime pulse pressure,nPP)、24h 收缩压标准差(24-hour systolic blood pressure standard deviation,24hSSD)、24h 舒张压标准差(24-hour diastolic blood pressure standard deviation,24hDSD)、日间收缩压标准差(daytime systolic blood pressure standard deviation,dSSD)、日间舒张压标准差(daytime diastolic blood pressure standard deviation,dDSD)、夜间收缩压标准差(nighttime systolic blood pressure standard deviation,nSSD)、夜间舒张压标准差(nighttime diastolic blood pressure standard deviation,nDSD)。以各时段血压的标准差评估BPV。以夜间收缩压下降率(nocturnal systolic blood pressure decline rate,nSBPF)评估血压昼夜节律,即nSBPF=(dSBP-nSBP)/dSBP×100%,nSBPF≥10%为杓型血压,<10%为非杓型血压。
1.3 统计学方法
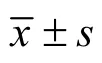
2 结果
2.1 一般资料比较
两组患者性别、吸烟史、除空腹血糖外的生化指标及服药情况比较,差异均无统计学意义(>0.05)。颈动脉硬化组患者的年龄、高血压病程、糖尿病病史及空腹血糖均高于颈动脉正常组,差异均有统计学意义(<0.05)。见表1。

表1 两组患者一般资料比较
2.2 动态血压参数比较
与颈动脉正常组相比,颈动脉硬化组各时段的SBP、PP、SSD 增大,nSBPF 减少,非杓型血压比例增高,差异均有统计学意义(<0.05)。两组各时段的DBP、DSD 差异无统计学意义(>0.05)。见表2。
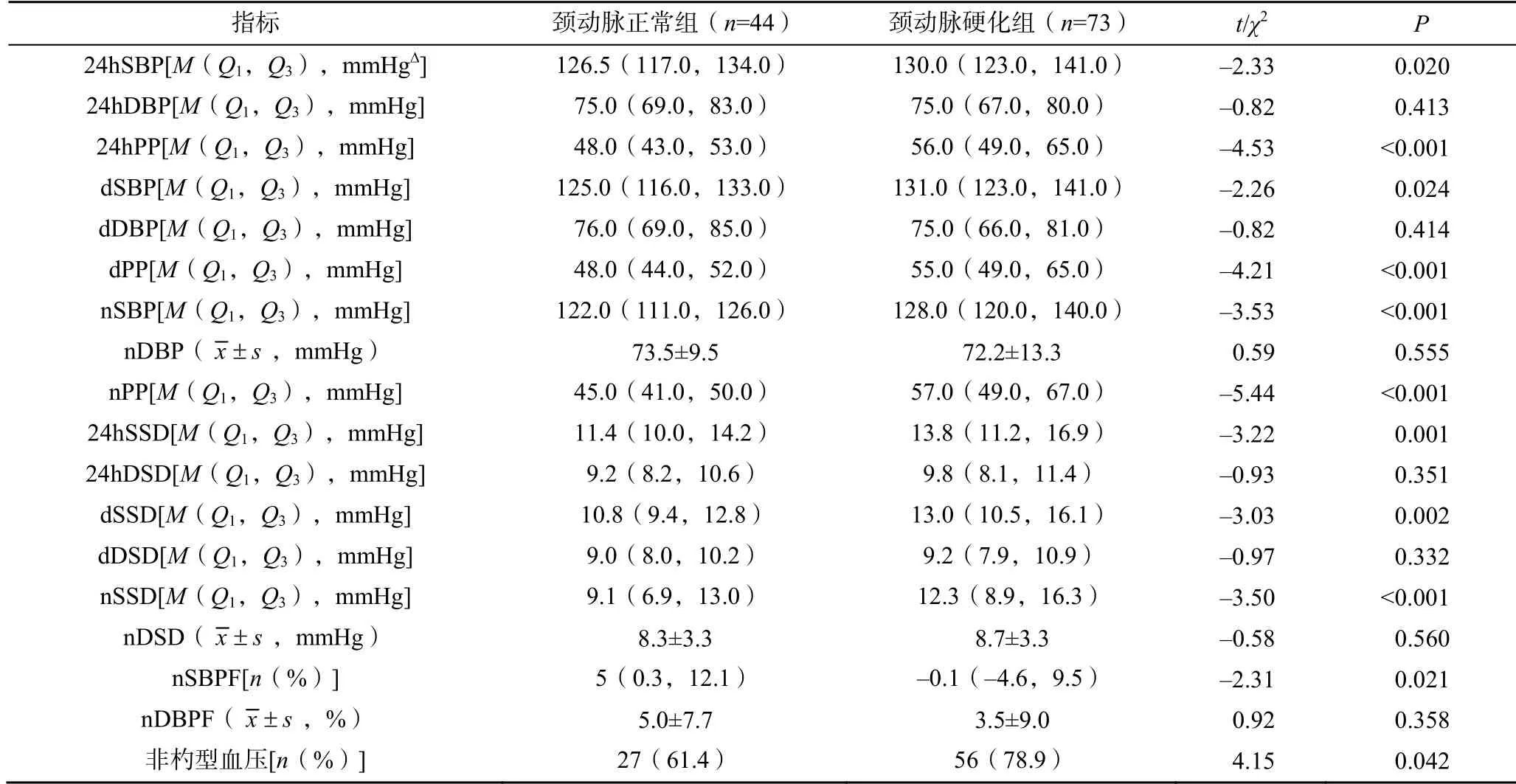
表2 两组患者动态血压参数比较
2.3 颈动脉硬化与各项指标的相关性分析
颈动脉硬化与年龄、高血压病程、空腹血糖、24hPP、dPP、nPP、24hSSD、dSSD、nSSD 呈正相关(分别=0.444、0.259、0.265、0.424、0.394、0.510、0.302、0.284、0.327,均<0.01);与nSBPF 呈负相关(=-0216,<0.05);与是否吸烟、体质量指数、各生化指标、24hDBP、dDBP、nDBP、24hDSD、dDSD、nDSD、nDBPF 无明显相关性(均>0.05)。
2.4 颈动脉硬化影响因素的二元回归分析
以颈动脉硬化为因变量,年龄、男性、吸烟、高血压病程、空腹血糖、动态血压各参数为自变量。运行回归分析,结果发现年龄、nSSD 是颈动脉硬化的危险因素(分别=0.113、0.386,均<0.05),见表3。
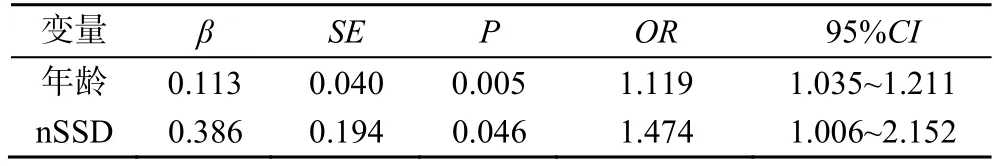
表3 颈动脉硬化影响因素的Logistic 回归分析
3 讨论
颈动脉硬化为EH 介导的亚临床靶器官损害早期表现之一,是反应全身动脉硬化的“窗口”指标,可有效预测脑卒中相关的心脑血管事件。因此早期识别高危人群并积极干预可预防或延缓动脉硬化的发生发展,从而遏制心脑血管疾病的发病。
颈动脉硬化受诸多因素的影响,本研究发现颈动脉硬化组患者的年龄、高血压病程、糖尿病患病率均高于颈动脉正常组。随着年龄的增加,长期血压升高使血管壁承受的压力增加、糖尿病引起的脂质代谢紊乱均可损伤血管内皮细胞,使弹力蛋白/胶原蛋白比例失调从而继发动脉硬化。
BPV 指一段时间内血压波动的程度。既往研究发现BPV 对颈动脉硬化有一定影响。Chen 等对78 例EH 患者进行研究,通过ABPM 获得血压标准差、变异系数反映BPV,评估BPV 与颈动脉硬化的关系,发现SBPV 与颈动脉增厚及斑块数量显著相关,多元回归分析表明颈动脉硬化除受传统因素如年龄、吸烟的影响外,还可能受dSSD 的影响。Li等对1222 名北京社区居民进行横断面调查研究,分析一般人群随诊内BPV 与颈动脉粥样硬化的关系,发现在正常血压和治疗的高血压人群中,随诊内BPV 与颈动脉增厚和颈内斑块增加有关。本研究以各时段血压的标准差评估BPV,分析其与颈动脉硬化的关系。研究发现与颈动脉正常组相比,颈动脉硬化组各时段的SSD 均增大,相关性分析显示颈动脉硬化与各时段的SSD 呈正相关,进一步行二元回归分析发现nSSD 是独立于年龄、糖尿病等传统因素之外的颈动脉硬化的影响因素,其机制可能是夜间BPV 增大,交感神经不切当激活,夜间血压持续高水平使血管内压力或振荡剪切力增加,引起内皮功能受损促进动脉硬化的发生。
正常人体血压在24h 内呈昼高夜低的节律波动以适应机体需求及保护机体靶器官免受损害。研究显示昼夜节律改变可促进高血压靶器官的损害。本研究发现,与颈动脉正常组相比,颈动脉硬化组的nSBPF 减少,非杓型血压检出率升高,相关性分析提示nSBPF 与颈动脉硬化呈负相关,这与章陈露等的研究结论相同。章陈露等对310 例EH 患者进行了研究,结果发现血压节律异常者的颈动脉内膜增厚、颈动脉粥样硬化发生率更高,多元线性回归分析发现血压昼夜节律紊乱是颈动脉硬化的影响因素。故异常的血压昼夜节律可能参与颈动脉硬化的进展。
本研究还发现,与颈动脉正常组相比,颈动脉硬化组各时段的SBP、PP 均升高,且PP 与颈动脉硬化呈正相关,而各时段的DBP、DSD 在两组间未见明显差异,这与陈冰莹等的研究结论一致。动脉硬化时血管壁增厚,僵硬性增加,顺应性下降,导致DBP 降低,PP 增大。
综上所述,BPV 增大及血压昼夜节律紊乱与EH患者的颈动脉硬化相关。在临床诊疗过程中,除关注血压是否达标外,还需减少血压波动改善BPV 并恢复正常的血压昼夜节律,可更好地保护靶器官,减少心脑血管疾病并发症的发生。
本研究尚存在一些不足。首先,受试者规模相对较小。其次本研究为回顾性研究,仅能反应动态血压各指标与颈动脉损害有关,无法证实因果顺序。故下一步我们需要纳入更多的研究对象并进行前瞻性研究来验证相关结论。
