先天性纯红细胞再生障碍性贫血患儿肥胖发生情况及影响因素分析
2022-10-18易美慧万扬程思琪巩晓文尹梓溪李俊高洋洋吴超宗苏玉常丽贤陈玉梅郑荣秀竺晓凡
易美慧 万扬 程思琪 巩晓文 尹梓溪 李俊 高洋洋 吴超宗苏玉 常丽贤 陈玉梅 郑荣秀 竺晓凡
(1.中国医学科学院北京协和医学院血液病医院(中国医学科学院血液学研究所),实验血液学国家重点实验室,国家血液系统疾病临床医学研究中心,细胞生态海河实验室,天津 300020;2.天津医科大学总医院儿科,天津 300052)
先天性纯红细胞再生障碍性贫血(Diamond-Blackfan anemia,DBA)于1 岁内发病,以非小细胞性贫血为主要血液学表现,30%~50%DBA 患儿可伴有躯体畸形[1],这类患儿同时具备较高的肿瘤易感性。DBA 的发病与核糖体蛋白基因突变有关,目前已有十余种核糖体蛋白基因被证实为DBA 的致病基因,其中RPS19最为常见[2]。口服糖皮质激素、输注悬浮红细胞和异基因造血干细胞移植是DBA 的主要治疗手段,糖皮质激素治疗无效或不耐受需进行异基因造血干细胞移植[3]。我中心前期开展了关于DBA 患儿身高发育的横断面研究,结果发现DBA 患儿身材矮小发生率高达37.98%,同时发现DBA 患儿体重指数(body mass index,BMI)异常率超过40%[4]。既往报道[4-5]的DBA 队列中仅展示少量样本病例的BMI 分布,并未针对DBA 患儿BMI 异常的影响因素及预后进行讨论。为详细描述DBA 患儿BMI 的分布情况,本研究对我中心129例DBA患儿BMI横断面数据进行分析,并对导致DBA 患儿肥胖的影响因素进行探讨,为DBA 肥胖患儿这一特殊群体的体重监测和管理提供理论参考。
1 资料与方法
1.1 研究对象
选择2003 年1 月至2020 年12 月于中国医学科学院北京协和医学院血液病医院儿童血液病诊疗中心就诊的DBA 患儿为研究对象。纳入标准:(1)根据第六届Daniella Maria Arturi 国际会议共识[6]确诊为DBA的患儿;(2)签署知情同意书。
本研究经中国医学科学院北京协和医学院血液病医院伦理委员会批准(DC2020004-EC-1)。
1.2 数据采集
采用结构式问卷收集DBA 患儿填写问卷时间点前后1周内新近测量的身高、体重。从电子病历系统中收集患儿基本临床数据,包括发病年龄、开始服药年龄、基因检测结果、治疗方案、血常规结果。
1.3 相关定义
生长发育评价与分组:根据中国健康儿童身高、体重、BMI 的平均值、标准差及百分位数表[7],矮小定义为身高小于对应性别、年龄儿童标准身高的2个标准差。以患儿BMI实测值在同年龄正常儿童的百分位数为参照标准,以5th、15th、85th、95th 为分界点,将患儿分为5 组,超重定义为BMI 大于85th,肥胖定义为BMI 大于第95th 位数,体重过低定义为BMI小于5th。
治疗效果评估:缓解定义为DBA 患儿停用糖皮质激素,无需输血,血红蛋白水平维持在80 g/L以上,至少6 个月;激素依赖定义为患儿无需输血,但需用糖皮质激素以维持血红蛋白水平大于80 g/L;输血依赖定义为患儿需要定期输注红细胞以维持血红蛋白水平大于80 g/L。
1.4 基因检测方法
提取DBA 患儿的外周血基因组DNA。利用靶向二代测序方法,检测核糖体蛋白基因和GATA1的外显子区、剪接区及热点区域。DBA 常见核糖体蛋白基因包括RPS19、RPL5、RPL11、RPS26、RPL35a、RPS24、RPS17[8-9],其他少见DBA 相关的核糖体蛋白基因包括RPL29、RPL26、RPL15、RPL28、RPL14、RPL19、RPS7、RPS15、RPS10、RPL15、RPS29等。
1.5 统计学分析
使用R 语言软件(http://www.R-project.org)和Free Statistics 1.3 软件进行统计学分析。计量资料以中位数(范围)表示;计数资料以频数和百分率(%)表示。采用单因素和多因素logistic回归分析确定DBA 患儿肥胖发生的相关因素。P<0.05 为差异有统计学意义。
2 结果
2.1 入组患儿基本临床特点
本研究共纳入DBA 患儿129 例,其中男性80例(62.0%),女性49 例(38.0%),中位测量年龄为49(范围:3~189)个月。128 例患儿可评估躯体畸形发生情况,总体躯体畸形发生率为32.8%(42/128)。共112 例患儿完成了核糖体蛋白基因突变检测,阳性率为68.8%(77/112)。入组时17.1%(22/129)的患儿尚未开始糖皮质激素治疗,55.0%(71/129)为糖皮质激素依赖,12.4%(16/129)为缓解状态,10.1%(13/129)为输血依赖,5.4%(7/129)为造血干细胞移植后状态。
129 例患儿中,总体肥胖发生率为14.7%(19/129),超重发生率为6.2% (8/129),7.8%(10/129)的患儿BMI 介于第5~15 百分位数之间,体重过低发生率为16.3%(21/129)。有核糖体蛋白基因突变患儿和无核糖体蛋白基因突变患儿BMI分布差异有统计学意义(P=0.006),而不同性别、年龄、身材是否矮小、有无躯体畸形和不同治疗状态患儿的BMI分布差异无统计学意义(P>0.05),见图1。
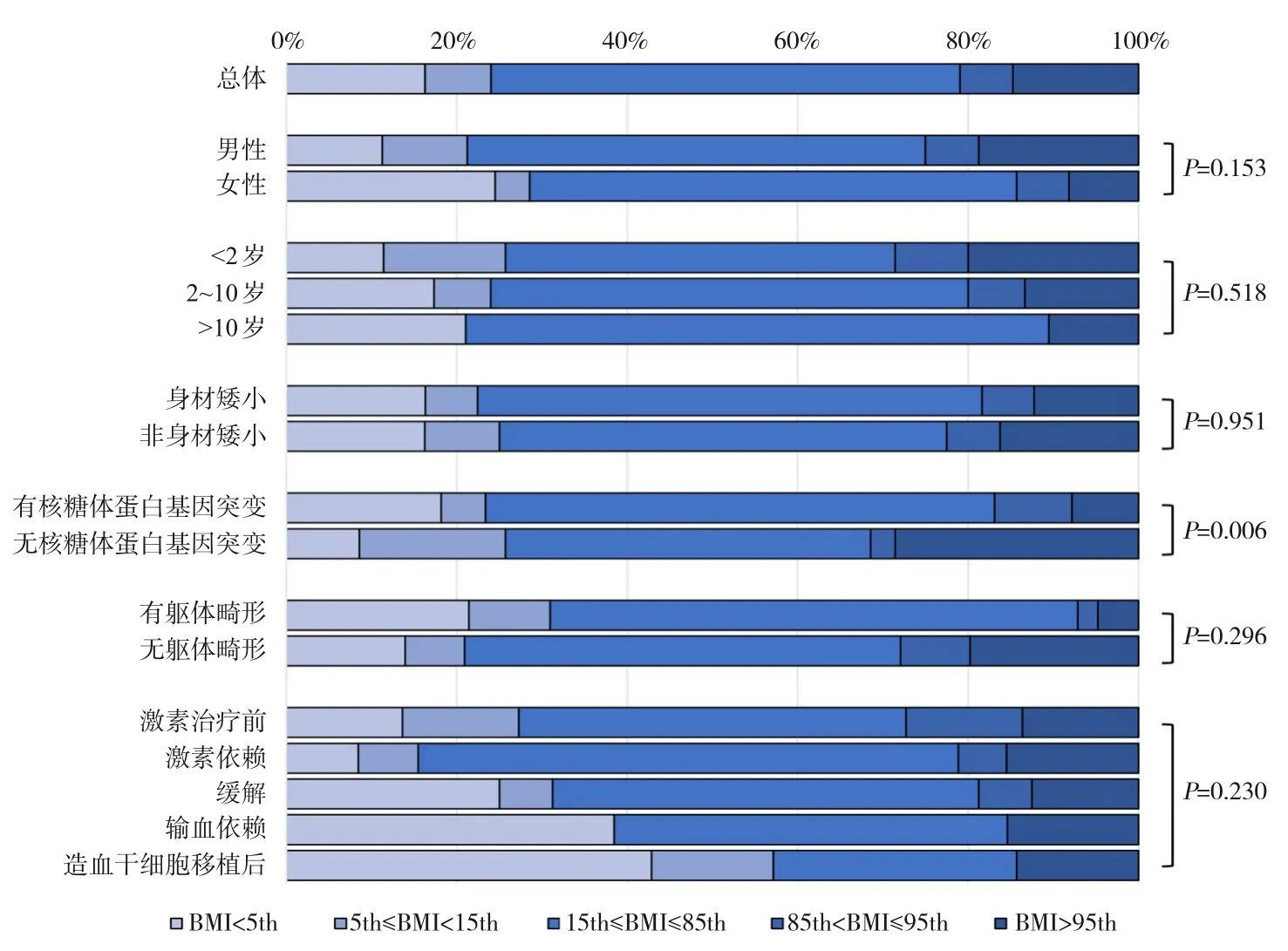
图1 不同亚组DBA患儿BMI分布情况
2.2 DBA患儿肥胖发生的影响因素分析
单因素logistic 回归分析结果显示:DBA 患儿发生肥胖与无核糖体蛋白基因突变、伴有躯体畸形有关(P<0.05)。无核糖体蛋白基因突变患儿肥胖发生率是有核糖体蛋白基因突变患儿的4.73 倍(OR=4.73,95%CI:1.56~14.36,P=0.006),无躯体畸形患儿肥胖发生率是有躯体畸形患儿的4.93倍(OR=4.93,95%CI:1.08~22.44,P=0.039)。见表2。多因素logistic回归分析发现,无核糖体蛋白基因突变与DBA 患儿肥胖发生密切相关(调整后OR=3.63,95%CI:1.16~11.38,调整后P=0.027),见表3。
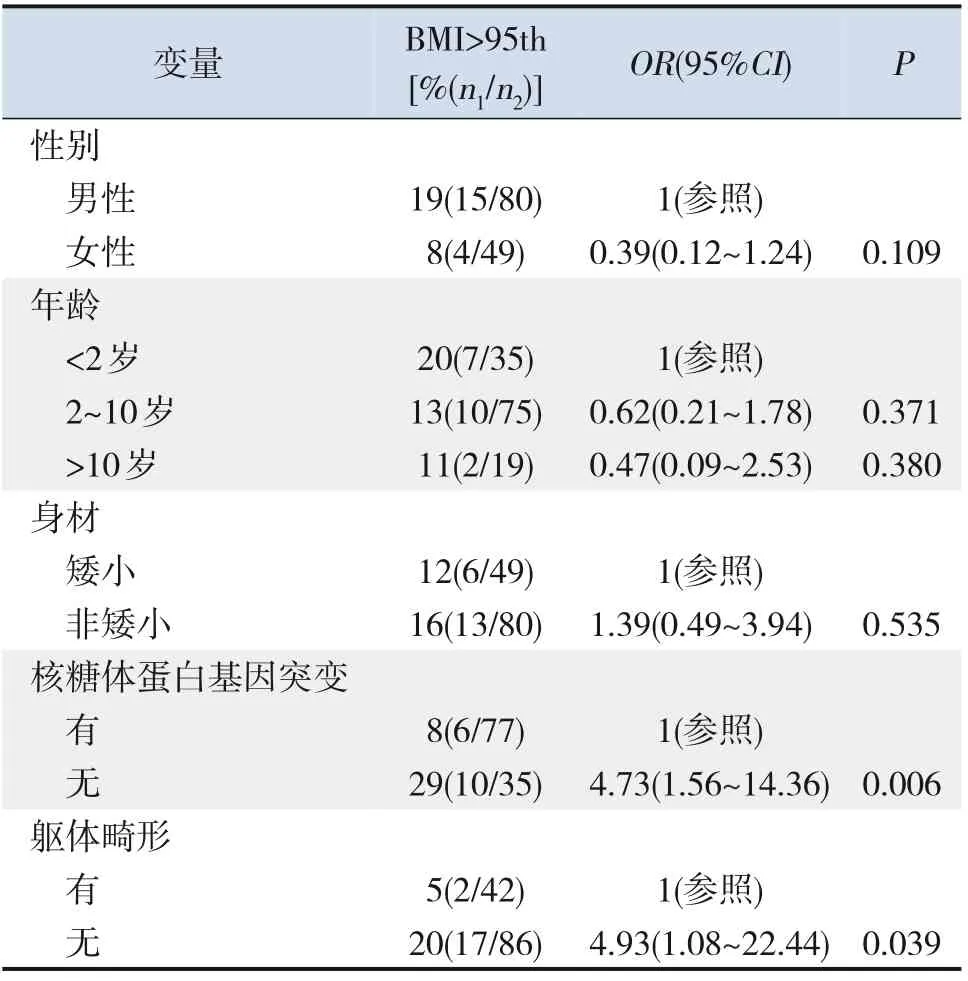
表2 DBA患儿发生肥胖的单因素logistic回归分析
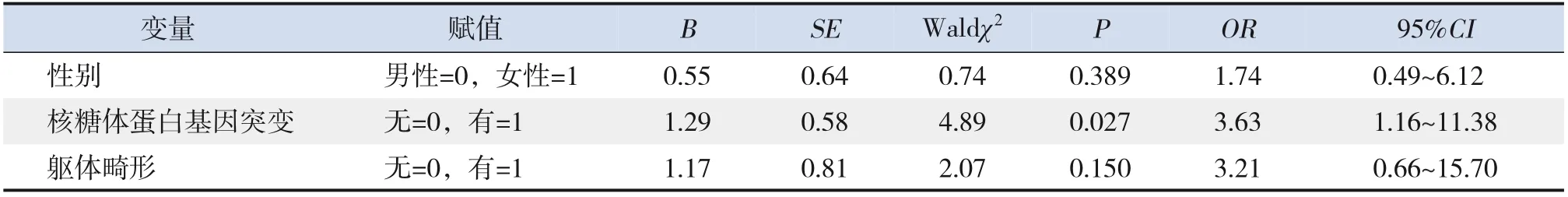
表3 DBA患儿发生肥胖的多因素logistic回归分析
2.3 激素依赖DBA患儿发生肥胖的影响因素分析
在不同治疗状态的患儿中,激素依赖和输血依赖患儿肥胖发生率最高(均为15%),但各治疗状态患儿较激素治疗前患儿的肥胖发生率比较差异均无统计学意义(P>0.05),见表4。为了解糖皮质激素与DBA 患儿肥胖发生的关系,对激素依赖患儿激素开始治疗年龄、激素治疗时间及激素维持剂量进行单因素logistic 回归分析,结果显示激素依赖患儿肥胖发生仅与无核糖体蛋白基因突变有关(P<0.05),而与激素开始治疗年龄、激素治疗时间及激素维持剂量无关(P>0.05),见表5。
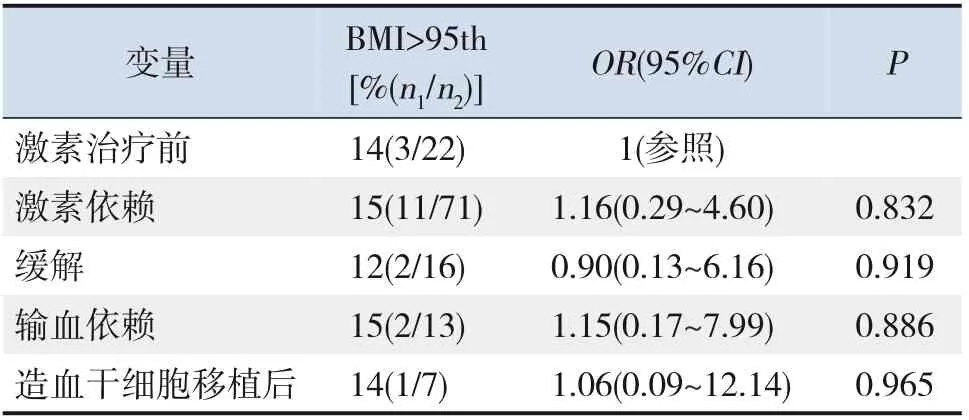
表4 DBA患儿肥胖发生与治疗状态的影响因素分析
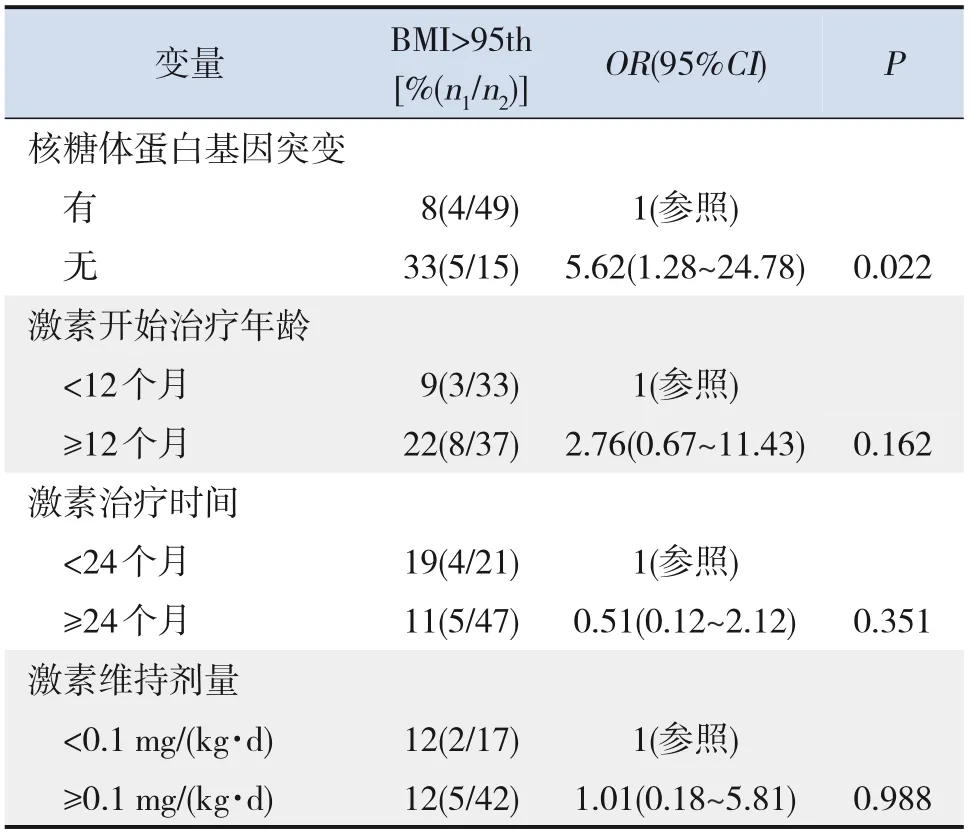
表5 激素依赖DBA患儿发生肥胖的单因素logistic回归分析
3 讨论
本研究采用横断面研究方法,分析了129 例DBA 患儿的BMI 数据,为国际首个针对DBA 患儿BMI 队列研究,详细描述了不同临床特点的DBA患儿BMI 分布情况。同时,采用多因素logistic 回归分析,证明了无核糖体蛋白基因突变与DBA 患儿肥胖的发生密切相关。
DBA 是一种单系血细胞减少的先天性骨髓衰竭综合征,这类疾病以红系骨髓衰竭、躯体畸形及肿瘤易感性为主要表现[10]。从发病机制角度,DBA 被归为核糖体病。既往研究显示,DBA 患儿躯体畸形发生率可达30%~50%,且与核糖体蛋白基因突变存在显著相关性[11-14]。同时,DBA 患儿身材矮小发生率可达25%~41%[4,15],我中心前期研究结果显示核糖体蛋白基因突变更容易导致身材矮小发生[4]。2016 年,Lahoti 等[5]研究中报道了31例DBA患儿的BMI数据,体重过轻占比10%,超重比例为29%,肥胖比例为19%。而该研究未分析核糖体蛋白基因突变、躯体畸形等因素与DBA患儿肥胖发生的关系,且患儿种族及饮食习惯与中国儿童有较大差别。本研究以0~15 岁DBA 患儿为研究对象,肥胖发生率高达14.7%。无核糖体蛋白基因突变患儿肥胖发生率是有核糖体蛋白基因突变患儿的4.73 倍。部分疾病如糖尿病中,身材矮小与肥胖发生有一定相关性[16]。而DBA患儿中,肥胖发生与身材矮小并无统计学相关性,提示DBA 患儿身高、体重的发育状态较为同步。进一步分析其原因可能为核糖体蛋白基因突变患儿核糖体功能不良,影响生长发育中的蛋白合成,导致DBA 患儿身高及体重的发育落后,但无核糖体蛋白基因突变患儿受影响较轻,长期糖皮质激素等药物治疗较易引起肥胖发生。根据这一研究结果,对无核糖体蛋白基因突变DBA 患儿更应注意体重管理与监测。
目前,DBA 的一线治疗为糖皮质激素[17]。糖皮质激素与DBA 患儿身材矮小的发生有明确相关性,且与激素维持时间及激素维持剂量有关[4]。本研究中,激素依赖患儿中肥胖发生率为15%,但糖皮质激素开始治疗年龄、维持时间及维持剂量与肥胖的发生无统计学相关性。对糖皮质激素无效或不耐受患儿需要输注悬浮红细胞支持治疗。铁过载是输血依赖患儿的主要并发症,输血依赖的患儿建议去铁后行异基因造血干细胞移植[16]。本研究发现,输血依赖及造血干细胞移植后的患儿肥胖与体重过低的发生率均较高,BMI在正常范围的患儿比例低。既往针对DBA 及其他骨髓衰竭性疾病造血干细胞移植的研究均提示,铁过载及造血干细胞移植对患儿各类内分泌腺体的影响较大,容易出现身高、体重发育问题甚至糖尿病等代谢综合征[5,18-19]。因此,临床上应注意输血依赖患儿的去铁治疗。同时严格把握移植适应证,同时加强内分泌系统功能的监控与随访,必要时采取干预措施。
本研究存在局限性。首先,由于该队列输血依赖及造血干细胞移植患儿数量较少,不能很好地反映铁过载、造血干细胞移植等对BMI的影响。其次,受限于数据采集途径,本研究没有纳入患儿饮食习惯、户外活动等因素进行分析。最后,深入了解DBA 患儿肥胖的具体程度及发生机制,尚需完善内脏脂肪含量评估,例如内脏核磁脂肪成像,并结合血脂、血糖、尿酸等生化指标及胰岛功能、垂体功能、肾上腺皮质功能等内分泌腺体功能结果进行系统评价。
综上所述,0~15 岁DBA 患儿中肥胖发生率为14.7%,DBA患儿肥胖发生与无核糖体蛋白基因突变和躯体畸形密切相关,这类患儿更应关注体重的监测与管理。
利益冲突声明:所有作者均声明不存在利益冲突。
