宫腔镜在绝经后异常子宫出血或子宫内膜增厚妇女行病检中的临床价值
2022-10-14陈大霞查锦芬
陈大霞 查锦芬
(湖北省宜昌市三峡大学附属仁和医院,宜昌 443000)
1 研究背景
绝经被定义为40岁以上女性末次月经后12个月未出现月经,分为自然绝经和人工绝经。前者是指卵巢内卵泡生理性耗竭所致,后者指两侧卵巢经手术或放射线照射等所致绝经。绝经后妇女,任何子宫出血都是不正常的,其主要病因有子宫内膜炎、子宫内膜息肉、子宫肌瘤、子宫内膜增生、子宫内膜癌等。子宫内膜癌是发达国家妇女生殖器官最常见的恶性肿瘤。绝经后妇女中约80%的子宫内膜癌发生在50岁至65岁之间。另一方面,绝经后出血的妇女约10%到15%为子宫内膜癌[1]。因此,对绝经后女性的AUB进行仔细的评估是非常重要的。通过阴道超声测量子宫内膜线厚度是确定是否需要进一步评估排除患者是否患有恶性肿瘤的第一步。绝经后出血患者中子宫内膜厚度大于5 mm时,需要进行更多的检查排除癌变。测量值小于这个分界点的子宫内膜癌的发病率小于1%[2]。对于绝经后无出血的妇女,子宫内膜厚度的阈值在正常和异常子宫内膜病变的鉴别上没有一致的看法。一些指南和研究人员建议,子宫内膜厚度在5 mm或以上的绝经后无症状妇女除非发生AUB否则不需要进行子宫内膜活检[3]。然而,另一些研究人员认为绝经后子宫内膜厚度增加了患恶性肿瘤或其他潜在疾病(如增生、息肉或肌瘤)的风险,应予以评估[4]。
宫腔镜是一种准确、简便、快速的评估和鉴别子宫内膜病理的方法,可对整个子宫内膜腔进行观察,对可疑病变进行充分的活检。宫腔镜的另一个优点是既能诊断又能治疗,可以同时对良性病变进行实时宏观诊断和切除。本研究旨在调查和比较绝经后AUB妇女和无症状子宫内膜增厚妇女的组织学和宫腔镜检查结果。
2 材料与方法
本横断面研究选取2017年1月至2018年2月120名40~71岁绝经后妇女作为研究对象,将妇女分为两组:异常子宫出血组(AUB组)和子宫内膜增厚无症状组(无症状组)。纳入标准为:(1)绝经;(2)年龄40~71岁;(3)有子宫异常出血的;(4)子宫内膜增厚(≥5毫米)。排除标准为:(1)采用激素替代疗法、抗凝剂或选择性雌激素受体调节剂;(2)阴道、宫颈内有已知原因的阴道出血的;(3)彩超提示附件有异常的;(4)患有各种癌症的;(5)人工绝经或原发性卵巢功能不全者。所有参与者均行阴道超声检查。子宫内膜厚度的截断值为5 mm及以上。附件区域也通过阴道彩超进行评估。如果在附件中发现任何肿块或异常,该妇女将被排除在研究之外。本研究期间有120名符合纳入标准。其中AUB组72例,无症状子宫内膜增厚组48例(无症状组)。
宫腔镜是在门诊手术室采用直径3.5毫米30度视野Storz宫腔镜,由一名有10年宫腔镜经验的主治医师进行,膨宫介质为生理盐水,宫腔镜检查采用全麻或局部麻醉。应用宫腔镜对整个子宫内膜和宫腔进行准确、系统的评估。所有检查结果均被准确地记录下来。异常宫腔镜表现包括息肉、粘膜下肌瘤、子宫内膜增生和子宫内膜癌。所有子宫内病变患者均行子宫内膜活检。对于有癌前病变或恶性病变的妇女,进行有针对性和随机活检。在息肉或肌瘤的妇女中,病变均用电切镜切除。标本立即放入10%甲醛中,送到病理实验室。病理科医师对宫腔镜检查的结果一无所知。组织学结果被认定为子宫内膜病变的最终诊断标准。根据敏感性、特异性、阳性和阴性预测值评价宫腔镜在子宫内膜病变诊断中的预测价值。
以宫腔镜为筛查手段,以子宫内膜活检为标准。数据分析采用SPSS10.0软件通过计算敏感性、特异性和阳性、阴性预测值来评价。
3 结果
这项研究是对平均年龄56岁的绝经后妇女进行的。在120名子宫内膜厚度大于5 mm的受试者中,72人(60%)患有AUB。120例患者均行宫腔镜及子宫内膜活检。宫腔镜检查结果分为正常组、息肉组、肌瘤组、增生组和子宫内膜癌组,结果见表1。

表1 宫腔镜检查结果
本研究比较了所有参与者的宫腔镜和病理结果(表2)。
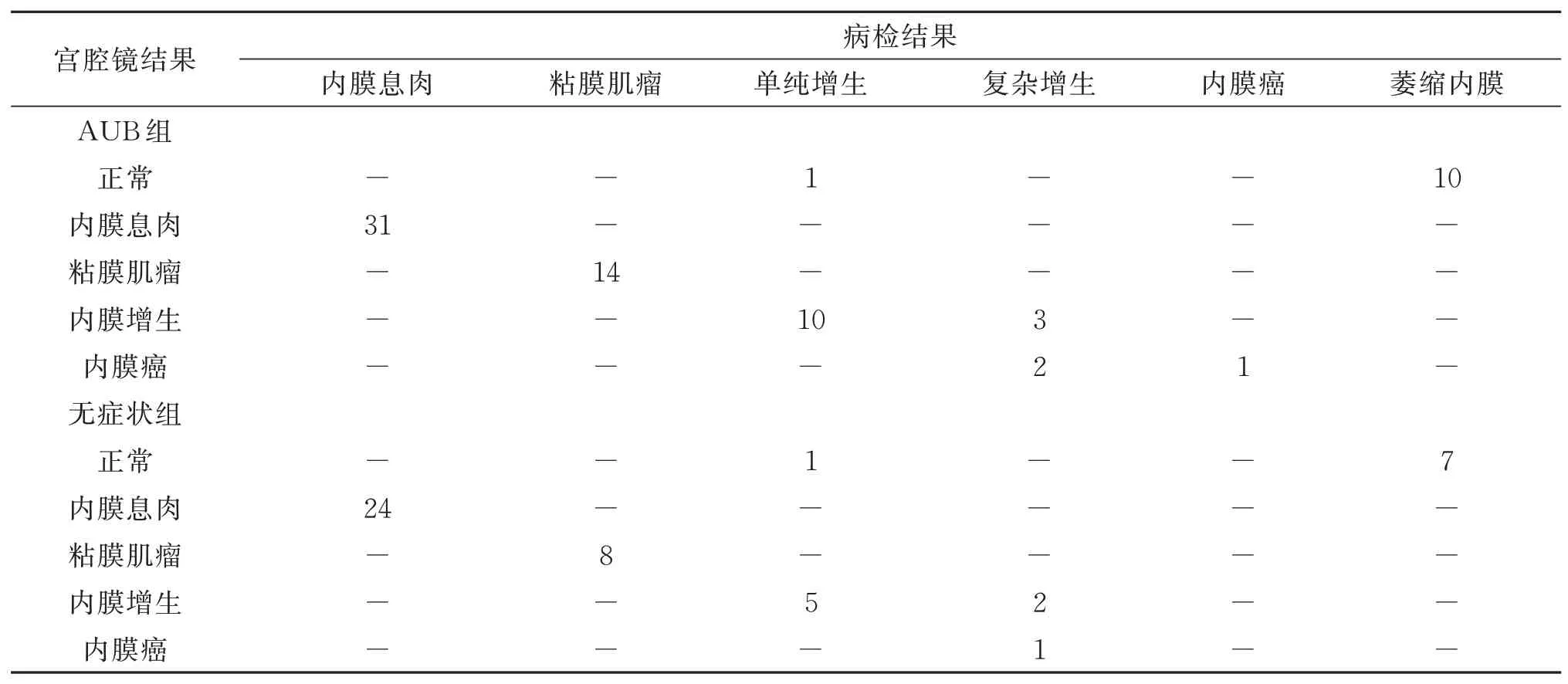
表2 异常子宫出血组与无症状组宫腔镜检查结果及组织病理学检查结果的比较
宫腔镜检查中最常见的是子宫内膜息肉(AUB组为43.1%,无症状组为50.0%)。两组共55例息肉,22例肌瘤,均经病理组织学证实。20名参与者(AUB组13名,无症状组7名)出现增生。15例为单纯性增生,5例为复杂性或非典型性增生。AUB组3例,无症状组1例,宫腔镜检查怀疑为癌。AUB组宫腔镜检查正常的灵敏度为98%,特异度为100%,阳性预测值为100%,阴性预测值为90%。在无症状组中,这些参数分别为98%、100%、100%和86%(见表3)。宫腔镜对息肉和肌瘤的敏感性、特异性、阳性和阴性预测值均为100%。两组宫腔镜检测内膜增生的敏感性、特异性、阳性和阴性预测值均为100%。宫腔镜检测AUB组内膜癌的敏感性、特异性、阳性预测值和阴性预测值分别为100%、98%、34%和100%。

表3 宫腔镜的灵敏度、特异性、阳性和阴性预测值。
4 讨论
近年来,由于生活质量的提高,妇女的平均寿命有所增加,所以60岁以上的妇女人数正在增加。虽然没有阴道出血,但这些妇女仍然可能有子宫内膜病变,如子宫内膜增生、息肉、子宫肌瘤、甚至子宫内膜癌。目前,对于绝经后妇女子宫内膜增厚的临床处理尚无共识。
有研究显示,约20%的息肉在子宫内膜活检病理正常的情况下,其内在仍隐藏有恶性成分可能[5],因此,建议通过宫腔镜行息肉切除。另一方面,在此项研究中,只有20名女性的子宫内膜厚度增加,她们均患有粘膜下肌瘤。其中13名女性患有AUB,7名无症状。因此,建议所有绝经后妇女内膜厚度大于5 mm无论有无异常出血均应行宫腔镜检查[6]。
Korkmazer[7]等对绝经后子宫内膜增厚妇女的研究中,所有子宫内病变包括息肉和粘膜下肌瘤均通过宫腔镜进行诊断。在他们的研究中,诊刮术并不能检测到所有的病变,93例子宫内膜萎缩的妇女中,25例在宫腔镜和直接活检中发现子宫内膜息肉。Lee[8]等还比较了绝经后出血妇女行诊刮术和宫腔镜活检的结果。作者的结论是,行诊刮术对评估子宫内膜病理不够可靠,并建议将宫腔镜子宫内膜活检作为妇女诊断疾病的标准。如果盲目行子宫内膜活检,可能会漏诊子宫内膜息肉或粘膜下肌瘤。这就导致绝经期的病理诊断不足。因此,通过宫腔镜检查,可以消除潜在病理缺失的可能性。
在本研究中,AUB组的子宫内膜增生多于无症状组(分别为18%和14.6%)。这些患者的宫腔镜检查使我们能够在直视下进行有针对性的活检。根据一些研究,在子宫内膜增生的妇女中,宫腔镜与子宫内膜活检相比没有理想的敏感性。因此,建议在宫腔镜直视下进行子宫内膜活检。本研究发现宫腔镜诊断息肉、肌瘤、子宫内膜增生的敏感性、特异性、阳性和阴性预测值均为100%。局限性是参与者的数量较少,因此,无法评估无症状组宫腔镜在子宫内膜恶性肿瘤诊断中的价值。本研究中宫腔镜诊断癌的阳性预测值为34%。而在一些研究中,子宫内膜厚度超过5毫米的无症状女性患癌的比例为0.5~1.4%[9]。
在Elfayomy[5]等人的一项研究中,子宫内膜癌不能通过宫腔镜可靠地完全检测出来。在他们的研究中,14名患有子宫内膜癌的妇女中,有7人(16.9%)在宫腔镜检查中发现可疑的结果,另一半没有发现异常。作者认为,不做活检的宫腔镜诊断子宫内膜癌的特异性较低。因此,建议在宫腔镜检查未发现异常的情况下进行活检,以提高宫腔镜对绝经后出血或彩超提示子宫内膜厚度在5 mm以上的妇女子宫内膜增生及癌的诊断有效性。在研究中,我们比较了子宫内膜厚度在5 mm以上的绝经后AUB患者和无症状妇女的宫腔镜检查结果和组织病理学结果。子宫内膜增厚多为良性病变所致,如息肉和粘膜下肌瘤[5]。本研究表明,宫腔镜是一种安全可靠的评估良性子宫内膜病变的方法。研究中,所有被研究的女性都有组织学上的确诊,这使研究结果成为一个理想的和最佳的参考。在绝经后妇女子宫内膜息肉及其他占位性子宫内膜病变的诊断中,宫腔镜比阴道超声或盲目诊刮更准确。鉴于超声或盲目诊刮在某些子宫内膜病变检测中的局限性,直接可视化检测子宫内膜对绝经后妇女占位性病变的诊断至关重要。
5 结论
本研究表明,宫腔镜检查是评估子宫内膜良性病变(如息肉或粘膜下肌瘤)的一种安全可靠的方法。为了排除绝经后子宫内膜增厚妇女子宫内膜增生和癌变,即使未出现阴道流血症状,也建议行宫腔镜检查和子宫内膜活检。为找到绝经后无症状妇女的临界子宫内膜厚度,有必要对更多参与者进行进一步的长期前瞻性研究。
