阈值下导航激光治疗慢性中心性浆液性脉络膜视网膜病变疗效分析
2022-10-11张苏,姚进
张 苏,姚 进
0 引言
慢性中心性浆液性脉络膜视网膜病变(chronic central serous chorioretinopathy,cCSC)是一种常见的视网膜血管性疾病,病程多超过3mo[1],其机制可能与脉络膜血管扩张、高通透性及视网膜色素上皮(retina pigment epithelium,RPE)的屏障功能受损有关。荧光素眼底血管造影(fluorescence fundus angiography,FFA)检查表现为近黄斑中心凹旁一个或多个荧光渗漏点[2-3],呈炊烟状上升或墨渍样弥散扩大。持续视网膜下积液造成RPE萎缩和视网膜光感受器功能受损,造成视功能严重损伤,预后不佳。目前临床上治疗cCSC的主要方法有传统局灶性激光光凝、半量光动力疗法(photodynamic therapy,PDT)、577nm微脉冲激光(subthreshold micropulse laser,SML)和玻璃体腔抗VEGF药物注射等[4-9]。传统视网膜激光原理为热凝固效应,会对正常视网膜组织造成损伤,仅用于治疗远离黄斑中心凹渗漏点的cCSC病例,具有一定局限性。577nm SML与PDT治疗可用于治疗渗漏点位于黄斑中心凹或近黄斑中心凹区域的cCSC。PDT费用昂贵为有创治疗,可引起RPE萎缩、中心暗点或脉络膜新生血管(choroidal neovascularization,CNV)[10-12]。577nm SML为治疗cCSC的无创、较为安全的方法,但操作时无法直视激光烧灼反应,且缺乏标准治疗规范,其疗效尚存有争议。智能精准靶向导航激光系统是一种新型视网膜眼球跟踪眼底激光传输系统,具有精准、无创、可重复等特点,弥补了传统治疗的局限性,缩短cCSC患者病程,改善视功能预后。本研究回顾性对比智能精准靶向导航阈值下能量激光与SML治疗近黄斑中心凹的cCSC疗效,以期为临床治疗cCSC提供更为安全、有效和经济的治疗方法。
1 对象和方法
1.1对象回顾性分析2020-01/2021-01在南京医科大学附属眼科医院进行治疗的cCSC患者。本研究经南京医科大学附属眼科医院伦理委员会批准,并遵守《赫尔辛基宣言》原则,患者及其家属均签署了知情同意书。
1.1.1纳入标准(1)经眼底检查、光学相干断层扫描血管成像(optical coherence tomography angiography,OCTA)及荧光素眼底血管造影(FFA)检查后确诊为病程超过3mo的cCSC患者,伴有视力下降、视物变形和(或)对比敏感度下降;(2)渗漏点位于黄斑中心凹500μm以内;(3)未经过任何药物或激光等治疗;(4)无其他的眼底病变。
1.1.2排除标准(1)渗漏点位于黄斑中心凹无血管区500μm以外或合并多个渗漏病灶;(2)既往接受过视网膜激光、PDT、玻璃体腔药物注射等治疗;(3)合并视网膜静脉阻塞、葡萄膜炎、年龄相关性黄斑变性等视网膜或脉络膜疾病;(4)继发或合并脉络膜新生血管(choroidal neovascularization,CNV)者;(5)合并全身疾病、肝肾功能不全和严重过敏病史;(6)拒绝签署手术同意书及不能严格随访观察及相关资料不全者。
1.2方法所有患者由一名专业眼底病专科医师诊断,并经最佳矫正视力(best corrected visual acuity,BCVA)、OCTA、FFA和吲哚菁绿血管造影(indocyanine green angiography,ICGA)等检查后确诊为cCSC。FFA显示高荧光渗漏点在近黄斑中心凹处。本研究根据治疗方式不同分为靶向导航治疗组(靶向导航组)和SML治疗组(SML组)。
1.2.1智能精准靶向导航激光阈值下能量治疗采用智能精准靶向导航激光系统(532nm double-plused YAG Laser, OD-OS GMBH, Teltow)。治疗前导入FFA图像与实时眼底照相合成,设置视盘及黄斑保护区并规划治疗点。应用阈值下能量封闭中浆渗漏点,即光斑直径根据病灶大小选择在50~100μm,脉冲持续时间为50~100ms,能量滴定从50mW起始(50~70mW),以视网膜刚刚可见淡黄色光斑时的能量作为Ⅰ级阈值能量。通过降低能量及脉冲时间直至激光斑不可见,为治疗所需阈值下能量,研究中所用阈值下激光能量约为Ⅰ级阈值能量的80%。
1.2.2577nm阈值下微脉冲治疗采用IQ 577nm激光器(MicroPulseTxCell Scanning Laser Delivery System; Iridex, Mountain View, California)进行微脉冲治疗。治疗参数:光斑直径160μm,曝光时间200ms,占空比5%,光斑间隔为0。治疗范围:根据FFA显示的渗漏点及其周围约50μm范围内。采用Ⅰ级阈值能量的50%进行治疗。
1.1 一般资料 回顾性分析本中心2010年1月至2018年7月收治的接受开颅夹闭手术治疗的颅内破裂动脉瘤患者的临床资料。蛛网膜下腔出血经头颅CT证实,颅内动脉瘤均经CT动脉造影(CTA)和(或)数字减影血管造影(DSA)证实。本研究经医院伦理委员会审核批准,患者知情同意并签署知情同意书。
1.2.3检查方法所有患者均于治疗前和治疗后2wk,1、3、6mo分别进行BCVA、眼底照相、FFA和OCTA检查。
1.2.3.1BCVA 采用E字视力表检查患者视力,记录结果由小数视力换算成LogMAR视力进行描述及统计分析。
工匠精神讲求专注和卓越,注重实践和效果。当前,全国各高校正贯彻落实全国高校思想政治工作会议,将 《中共中央国务院关于加强和改进新形势下高校思想政治工作的意见》精神引向深入,充分完善育人机制,挖掘育人要素,强化实施保障,优化评价激励,切实构建“十大”育人体系,统筹推进课程育人、着力加强科研育人、扎实推动实践育人、深入推进文化育人、创新推动网络育人、大力促进心理育人、切实强化管理育人、不断深化服务育人、全面推进资助育人、积极优化组织育人。
1.2.3.2FFA及ICGA 采用共焦激光同步血管造影系统(Heidelberg Spectralis,HRA)进行检查。经荧光素钠皮试结果为阴性后,在患者手臂建立静脉通道,拍摄双眼自发荧光后,抽取20%荧光素钠溶液3mL,在5s内将溶液快速注入静脉内,并对眼底情况进行动态拍摄。
1.2.3.3黄斑区视网膜及脉络膜厚度采用OCTA(RTVue XR Avanti)系统EDI模式对患眼黄斑区进行水平和垂直扫描,记录经黄斑中心凹的全视网膜厚度(central macular thickness,CMT)。系统自带测量标尺测量RPE高反射线外缘至巩膜内层反射线的垂直距离,即黄斑中心凹视网膜下积液(subretinal fluid,SRF)高度[13]。
1.2.3.4黄斑区视网膜血流密度OCTA采用血流成像模式,扫描区域为3mm×3mm范围,扫描质量系数≥6/10,图像分辨率为304像素×304像素,横向和纵向扫描各需3s。分别记录视网膜浅层毛细血管丛(superficial capillary plexus, SCP)、视网膜深层毛细血管丛(deep capillary plexus, DCP)的血流密度和黄斑中心凹无血管区(foveal avascular zone, FAZ)面积等数据。

2 结果
2.1一般资料分析本研究中共纳入靶向导航组患者19例23眼和SML组患者17例17眼,平均年龄分别为49.13±10.27、46.76±7.32岁,其中靶向导航组患者男性18例(95%),SML组患者男性13例(77%)。两组患者年龄、性别、BCVA、CMT、SRF、SCP、DCP和FAZ比较,差异均无统计学意义(P>0.05),见表1。

表1 两组患者基线资料比较
2.2治疗前后视力和视网膜形态改变
2.2.1BCVA 两组患者治疗前后BCVA时间及组别有差异(F时间=18.386,P时间<0.001;F组别=4.139,P组别=0.049),时间和组间交互无差异(F时间×组别=1.100,P时间×组别=0.344)。靶向导航组患者BCVA值术后1、3、6mo较术前显著降低(均P<0.05),SML组患者BCVA值术后3、6mo较术前显著降低(均P<0.05),两组患者BCVA值在术后3、6mo差异均有统计学意义(P<0.05),见表2。
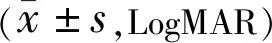
表2 两组治疗后各时间与治疗前BCVA比较
2.2.2CMT 两组患者治疗前后CMT具有时间和组间差异(F时间=31.477,P时间<0.001;F组别=4.416,P组别=0.042),时间和组间交互无差异(F时间×组别=0.852,P时间×组别=0.426)。靶向导航组患者CMT术后2wk,1、3、6mo较术前显著降低(均P<0.05),SML组患者CMT术后1、3、6mo较术前显著降低(均P<0.05),两组患者CMT术后1mo差异有统计学意义(P<0.05),见表3。
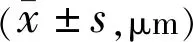
表3 两组患眼治疗前后不同时间CMT改变情况比较
2.2.3SRF 两组患者SRF吸收情况组间差异具有统计学意义(Waldx2=4.874,P=0.027),靶向导航组患者SRF完全吸收率高于SML组患者。时间差异具有统计学意义(x2=22.961,P<0.05),与术后2wk比较,术后3、6mo SRF完全吸收率显著升高(均P<0.05),见表4。

表4 两组患眼治疗后不同时间SRF吸收情况比较 眼(%)
2.2.4黄斑区视网膜血流密度两组患者治疗前后不同时间SCP、DCP及FAZ比较,差异均无统计学意义(F时间=0.963、1.439、1.413,P时间=0.430、0.224、0.246;F组别=0.298、0.391、0.101,P组别=0.589、0.536、0.752;F时间×组别=0.786、1.022、1.361,P时间×组别=0.498、0.391、0.255),见表5。
表5 两组治疗前后各时间视网膜血流密度改变情况对比
2.3智能精准靶向导航激光阈值下能量治疗cCSC示例男性患者,42岁,主诉右眼视力下降约4mo。根据眼底检查、FFA和OCT等检查诊断为cCSC。患者治疗前BCVA(LogMAR)为0.30,CMT为363μm,SRF为204μm。经智能精准靶向导航激光阈值下能量治疗后2wk BCVA(LogMAR)提高为0,CMT减轻至266μm,SRF吸收至178μm。治疗后1mo SRF完全吸收,CMT减少至161μm。随访术后3mo SRF未复发,见图1、2。
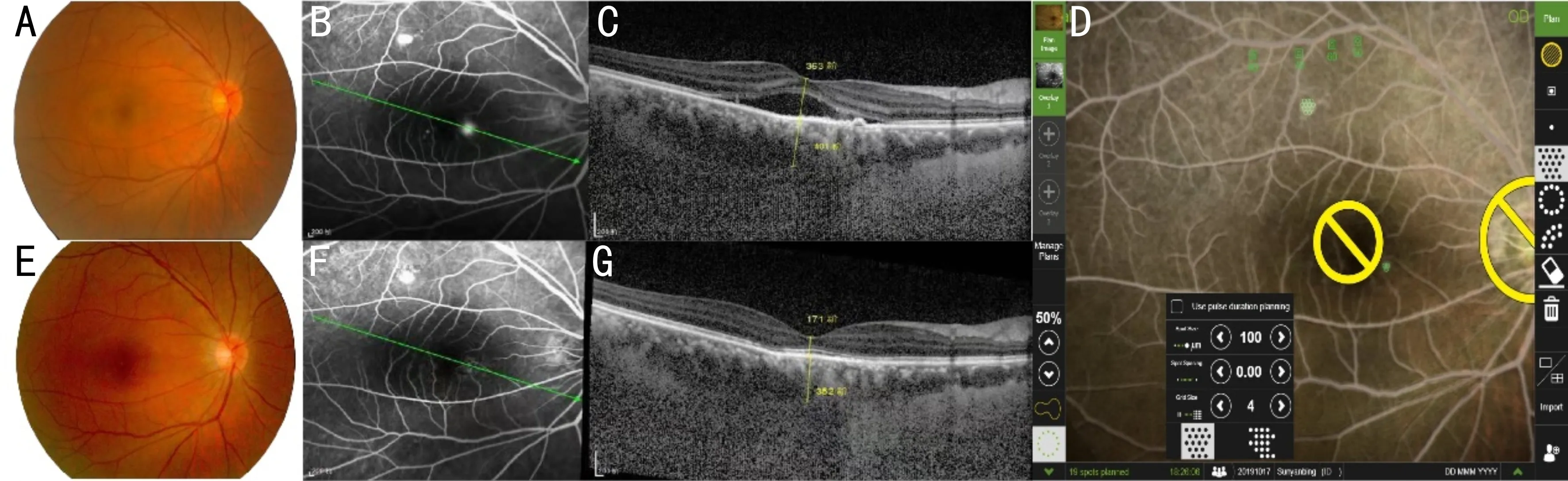
图1 治疗前后cCSC患者右眼眼底情况对比图 A:治疗前cCSC右眼眼底彩照;B、C:FFA联合OCT。FFA可见黄斑区拱环鼻侧一渗漏点,对应OCT见RPE局灶性不均匀脱离;D:Navilas精准导航激光阈值下能量治疗前在导入FFA图像与眼底相匹配,黄圈为设置的视盘及黄斑保护区,绿点为规划的治疗点;黄斑区血管弓附近为治疗前参考的滴定激光斑反应;E:治疗6mo后右眼眼底彩照;F、G:治疗6mo后FFA联合OCT。FFA未见明显渗漏,对应OCT见SRF完全吸收,CMT较治疗前减低。
3 讨论
cCSC患者黄斑区反复或持续存在的SRF加重视网膜光感受器损伤和RPE萎缩,造成视功能不可逆性损伤[14],且与病程长短显著相关。因此,cCSC的早期临床干预对患者预后大有裨益。
传统局灶性视网膜激光治疗渗漏点位于近黄斑区中心凹的cCSC风险较高。成熟的眼科医师亦需平均3~5个激光斑才能成功瞄准单个渗漏点,后期光斑重叠融合也会导致患者出现视物旁中心暗点或对比敏感度下降等严重并发症[15]。PDT可通过改善脉络膜血管微循环、降低脉络膜血管通透性和减少异常血管渗漏[10-12,16-17]以促进SRF吸收,但易出现严重并发症,如部分患者对光敏剂(维替泊芬等)的严重药物过敏反应、术后RPE萎缩、永久性脉络膜缺血和继发性CMV形成[18-19]等,因此患者接受度较低[20]。SML是目前临床治疗cCSC较为广泛的方法,减少了传统视网膜激光能量对视网膜的损伤,但因操作时无法直视激光烧灼反应,无法评估是否有效治疗局部渗漏灶,且缺乏标准治疗规范,术后疗效良莠不齐[5,21-23]。
智能精准靶向导航激光通过将计算机辅助图像识别、软件实时跟踪眼球技术引入到眼底激光设备中,以提高治疗视网膜和黄斑疾病精准性和可重复性。由内置相机获取高清眼底影像或导入其他设备(如FFA、Angio OCT或OCT等)的图像辅助进行数字化治疗方案规划。近黄斑中心凹的阈值能量激光治疗主要是通过封闭局部的RPE病灶,促进愈合反应发生并募集周围正常RPE细胞,或直接刺激渗漏点附近的RPE细胞,激活RPE的泵送功能以促进SRF吸收[15,24],但易破坏Bruch膜而导致视网膜外节受损并诱发CNV。阈值下激光能量的应用可大大降低对视网膜光感受器损伤。Wood等[20]总结了16项关于阈值下能量激光治疗cCSC的研究,发现阈值下激光能量可有效减轻视网膜水肿,并提高患者视力。智能精准靶向导航系统阈值下能量激光治疗黄斑疾病,可将激光热能局限于RPE层内,以减少对正常视网膜组织的损伤,大大降低了上述并发症的发生率,并对初始无效或复发cCSC患者可在同一治疗区域内进行重复治疗。动物模型中通过多模态成像、组织病理学和代谢研究等方法验证了阈值下能量激光对视网膜组织的最小损伤作用,为阈值下能量激光治疗黄斑疾病提供理论依据[25-26]。临床上,智能精准靶向导航阈值下能量激光治疗糖尿病性黄斑水肿也取得了令人满意的疗效[27-28]。因此,智能精准靶向导航阈值下能量激光可能是治疗cCSC更有效、安全、经济、可重复的治疗方法。
本研究对比智能精准靶向导航阈值下能量激光与577nm SML治疗cCSC的疗效,发现两组患者在治疗后1mo BCVA均改善。但靶向导航组在术后早期视网膜形态便迅速恢复,治疗后2wk内CMT明显减轻和SRF吸收。而SML组在治疗后1mo CMT才开始出现改变,这与石薇等[29]研究结果一致,其研究结果表明,在对比SML与PDT治疗cCSC时,发现在治疗后1mo,SML组视网膜下积液开始吸收,较PDT组吸收延迟,导致组间在治疗后1mo时CMT出现差异。但是由于PDT费用昂贵,光敏剂过敏等患者禁用,有一定的局限性。本研究结果表明智能精准靶向导航阈值下能量激光能在治疗后早期迅速促进黄斑区视网膜水肿消退和RPE下积液吸收,视网膜形态的恢复明显早于SML。既往研究表明SRF与局灶性RPE功能障碍和损伤相关。持续或反复发生的SRF提示RPE可能存在弥漫性损伤,造成视网膜光感受器外节丢失,患者视力预后极差[2]。智能精准靶向导航阈值下能量激光治疗能有效缩短cCSC患者病程,促进SRF的完全吸收,减少对视网膜光感受器的损伤,有利于视功能恢复。治疗后3~6mo,靶向导航组和SML组间CMT和SRF无明显差异,说明智能精准靶向导航激光治疗cCSC的远期疗效并不逊于SML。黄斑部中央直径约350μm范围内缺乏视网膜毛细血管,仅有视网膜光感受器细胞和胶质细胞,主要由脉络膜血管滋养,该区域即为FAZ。观察黄斑区视网膜微循环可反映脉络膜血循环情况。有研究表明,脉络膜血循环障碍导致血管扩张、通透性增加和液体渗漏,造成RPE细胞间紧密连接被破坏而形成SRF[2]。因此,CSC早期因脉络膜循环障碍导致黄斑区视网膜水肿,继而浅层和深层视网膜血流减少。本研究所有纳入cCSC患者治疗前SCP和DCP平均值均超出正常视网膜血流密度参考值范围。但靶向导航组和SML组治疗前后视网膜浅层、深层血流和FAZ无明显改变。这可能是因为智能精准靶向导航阈值下能量激光和SML均未能直接封闭脉络膜异常血管病灶,因此对脉络膜和视网膜血流无明显影响。目前针对CSC与视网膜血流改变相关研究较少,不同学者对此众说纷纭[1,3]。未来还需更多CSC和视网膜血流改变间研究以进一步探讨二者间相关性。

图2 治疗前后OCTA随访模式图(En face联合OCT) A:治疗前;B:治疗后2wk;C:治疗后1mo;D:治疗后3mo;E:治疗后6mo,SRF逐渐减少至已完全吸收,但cCSC导致黄斑区RPE层紊乱仍存在,未见明显激光斑痕迹和血流信号。
综上所述,智能精准靶向导航阈值下能量激光治疗可选择性地将高热能量集中在RPE层,活化周围的RPE迁移、增殖到病灶部位,提高脉络膜视网膜代谢,同时也避免了对光感受器及脉络膜毛细血管的损伤。智能精准靶向导航阈值下能量激光治疗cCSC可迅速改善视网膜形态,缩短病程并促进视功能恢复,具有显效时间快、费用低、无创、可重复等优点。本研究未来仍需长期、大样本的临床随机试验研究以观察智能精准靶向导航阈值下能量激光治疗cCSC的有效性和安全性。
