椎体成形术中采用弯角装置治疗单节段胸腰椎骨质疏松性骨折
2022-10-09丁志宏杨铁毅范鑫斌
丁志宏,徐 波,杨铁毅,吴 亮,范鑫斌,张 岩
(上海市浦东新区公利医院骨科,上海 200135)
经皮椎体成形术(percutaneous vertebroplasty,PVP)是一种快速缓解疼痛、减少止痛药物剂量、改善功能活动以及提高骨质疏松骨折(osteoporotic vertebral fractures,OVF)患者生活质量的手术方式。其临床疗效与骨水泥在椎体内的分布密切相关,采用单侧经皮穿刺入路,骨水泥仅分布在椎体的一侧,因此需要增加穿刺倾斜角度或进行双侧穿刺入路,但这会增加骨水泥渗漏、脊髓损伤和手术创伤的风险[1]。鉴于此,我科采用经皮弯角装置+椎体成形术(PCVP)治疗OVF患者,可使骨水泥均匀分布在椎体内,同时具有单侧穿刺和穿刺角度要求低等优势。本研究回顾性研究2018年1月至2020年7月期间采用PCVP和双侧穿刺椎体成形术治疗的148例单节段胸腰椎OVF患者,比较不同手术方式治疗之间的差异。
1 资料与方法
1.1 一般资料
本次回顾性研究包括2018年1月至2070年7月诊断为胸腰椎单节段OVFs的患者148例。其中弯角组75例,双侧穿刺组73例。平均年龄分别是(73±8)岁和(70±8)岁。纳入标准包括:患者有明确的外伤病史;体检发现与影像学上骨折相关位置的压、叩痛;根据双能X线吸收测量仪确定的骨密度<-2.5;通过胸腰椎正侧位X线、三维CT及MRI检查诊断为新鲜胸腰椎压缩性骨折;由两位副主任医师以上职称者亲自完成手术,术后有完整的随访数据;胸腰椎椎体后壁无破裂及双侧椎弓根无骨折。非OVFs患者、有脊髓或神经根压迫症状和体征、转移性肿瘤和血管瘤引起的病理性骨折患者及术后随访不完整的患者除外。
1.2 手术方法
所有患者进入手术室前肌注一支特耐以缓解疼痛。进入手术室,患者取俯卧位,常规消毒铺巾,用G臂机(西门子医疗,Erlangen,德国)透视用于确定病变椎体,标记体表标记及确定穿刺针的位置。
弯角穿刺组:利多卡因局部麻醉,于椎弓根体表投影约10点或2点处穿刺,穿刺针经椎弓根入路进入椎体(选择尽可能小的穿刺角度),当穿刺针尖到达椎体中后1/3处时停止穿刺,拔出针芯,放入导针,在导针的引导下建立工作通道。将弯角穿刺针置入工作通道中(该针在经过通道时呈压直状态,尖端穿过通道后逐渐恢复其原始弧度),通过弯角穿刺针弧度到达伤椎对侧前方,同时将骨水泥输送导管置入工作通道中至椎体对侧。待骨水泥处于拔丝状态时开始推注骨水泥,边推注边缓缓回撤输送导管,逐步完成伤椎对侧、中部、同侧的骨水泥灌注。手术在G型臂X线透视下进行,待骨水泥凝固时拔除工作通道,穿刺处加压后常规包扎。
双侧穿刺组:利多卡因局部麻醉后,G臂机监视下分别从双侧椎弓椎弓根体表投影约10点或2点处进行穿刺,穿刺针位于椎体前中1/3交界处,双侧管道内同时注入适量的骨水泥,将套管腔内的骨水泥与椎体内骨水泥分开,然后取出套管针,穿刺处加压后常规包扎。
1.3 术后处理
术后给予骨科常规护理,第2天予以唑来膦酸注射液、碳酸钙片等抗骨质疏松药物治疗,并指导患者进行腰背肌锻炼。根据患者的情况,术后1~3 d可佩戴腰围下地行走。
1.4 临床和影像学评估
所有患者术前均询问病史、经体格检查并拍摄腰椎正侧位X线、三维CT+重建和腰椎MR评估病椎情况,明确新鲜骨折节段。观察术后患者生命体征,双下肢感觉和运动状态。统计患者骨密度、手术时间、住院时间、骨水泥注入量,术前和术后24小时、3个月疼痛视觉模拟量表(visual analogue scale,VAS)和Oswestry功能障碍指数(Oswestry dysfunction index,ODI)的评分评估临床疗效。术后患者腰椎CT薄层平扫+重建的影像学结果评估骨水泥渗漏情况。
1.5 数据分析
采用SPSS 17.0软件进行检验,用均数±标准差来表示计量资料。采用t检验比较患者术前及术后之间的数据,计数资料用百分率(%)表示,采用χ2检验。检验水平设置a=0.05。
2 结 果
所有患者均在局部麻醉下顺利完成手术治疗,平均随访23.5个月。术中及术后均无骨水泥栓塞或肺栓塞发生,无不良心脑血管事件,无脊髓或神经根损伤,无硬膜外血肿或粘连。弯角组及双侧穿刺组分别在手术中有6个、14个椎体发生骨水泥渗漏,分别位于椎间隙、病变椎体前或侧位。两组患者之间手术时间及骨水泥渗透率比较有统计学意义(P<0.05),而骨水泥注入量比较无统计学意义(P>0.05)。两组患者术后24 h、3个月VAS和ODI评分与术前比较有统计学意义(P<0.05),而术后24 h、3个月VAS和ODI评分比较无统计学意义(P>0.05),见表1。
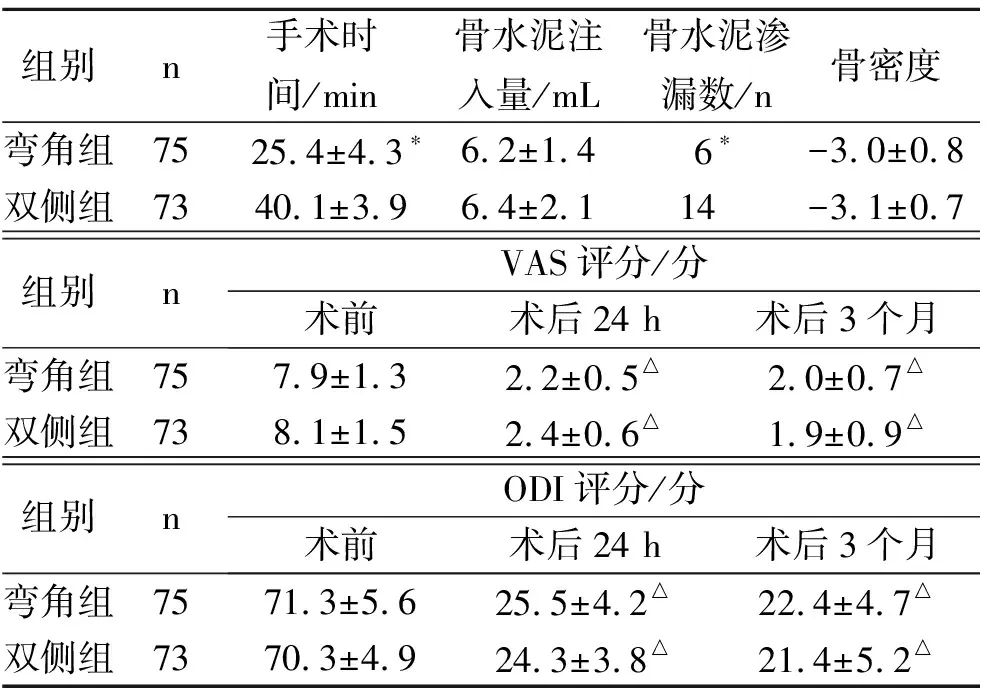
表 1 两组观察指标
3 讨 论
3.1 椎体成形术可有效缓解OVF患者临床症状
目前,人口老龄化相关问题正在逐渐出现,骨质疏松症已成为老年人的一种主要疾病,其中胸腰椎OVF是骨质疏松症的严重并发症之一,发病率和死亡率均较高[2]。OVF保守治疗包括卧床休息、支具使用、非甾体止痛药和物理治疗,然而长时间卧床休息会导致压疮、血栓、感染等并发症,难以达到令人满意的临床疗效[3]。椎体成形术因其治疗OVF的微创特性及早期显著减轻患者所经历的疼痛而广受欢迎[4]。在本研究中,148例患者均在局麻下完成椎体成形术,PCVP组和双侧穿刺组术后24 h VAS评分较术前VAS均明显减小,患者满意度较高。
3.2 PCVP技术优势
PVP作为一种微创骨水泥灌注技术,骨水泥在椎体内分布的问题越来越被重视。骨水泥分布不均,易导致手术节段再骨折、相邻椎体骨折等并发症[5],机制可能是骨水泥弹性模量大,骨水泥在椎体内分布不均匀,未经骨水泥填充的椎体和邻近节段椎体应力增大,从而导致该区域椎体再次塌陷或者邻近节段椎体骨折。PVP常见的手术入路包括单侧穿刺椎弓根入路和双侧穿刺椎弓根入路。单侧PVP创伤小,透视次数少,但水泥分布不均匀;双侧PVP有利于促进骨水泥在病变椎体中的均匀分布,但是延长了手术时间[6]。因此,在单侧PVP过程中增加穿刺角度,从而骨水泥均匀地分布到椎骨中,但由于患者体位和其他因素的影响,该手术可能会损伤椎弓根内壁和神经[7]。而我科所采用的PCVP装置可以有效地解决这些问题而不增加穿刺倾斜角度,从而最大限度地减少损伤的风险。研究表明,在PCVP操作期间,弯角穿刺可以在病椎内创建环形路线,同时在骨水泥注射过程中分次后退弯角注射器,形成三点注射,在分散压力的的情况下,使骨水泥均匀分布到病变椎体,取得较好的临床疗效。本次随访结果提示:术后Cobb角与术前比较有统计学意义,Cobb角恢复率,术后24小时、3个月VAS和ODI评分与术前比较有统计学意义,疗效与相关文献报道相似[8]。另外,在本研究中,PVCP组患者平均手术时间,较文献报道双侧PVP手术时间及本研究中双侧穿刺组时间显著降低[9]。亦有学者报道PCVP手术时间及透视次数较单侧PVP无显著差异[10]。
PVP技术有一定的手术风险和并发症。其中,骨水泥渗漏是PVP最常见的并发症。随着该技术应用的增加,发现骨水泥渗漏原因存在不完全可控性,骨水泥渗漏位置也具有一定的随机性,以致骨水泥渗漏比例依然较高,若骨水泥渗漏到椎管内或神经根管等部位,则可能出现严重后果[11]。就目前临床常用的技术而言,单侧PVP骨水泥渗漏率最高,因为穿刺内倾角大,骨水泥注射量增加,病椎压力升高,导致骨水泥渗漏。双侧PVP注射的压力较小,一侧骨水泥注射量小,从而降低了渗漏率,但是手术创伤和损伤的风险有所增加。Filippiadis等认为神经根和脊髓损伤主要是由于穿刺内倾角过大、穿刺过深及骨水泥渗入椎管而引起[12]。而手术采用PCVP则能在术中可以通过较小的穿刺角度将骨水泥灌注至到达伤椎对侧,由于是多点注射,局部压力低,减少了骨水泥渗漏和医源性神经损伤,同时病变椎体骨水泥分布更均匀。另外,术中单侧穿刺,对穿刺角度要求不高,也极大的缩短透视时间及透视次数,减少患者及医护人员的辐射伤害。本次手术操作中骨水泥注入量与双侧穿刺组注入量比较无显著差异,骨水泥渗漏率比双侧穿刺组明显降低。
因此,PCVP治疗单节段胸腰椎OVF是一种安全有效的微创技术,学习曲线平缓,且有透视次数少、手术时间短、椎体内骨水泥分布均匀、渗漏率低等优势,患者满意度高,值得临床推广。
