可视内镜联合椎间孔镜技术治疗脱出游离型椎间盘突出症的近期临床效果研究
2022-10-01李光旭李德胜廖文洁杨影枫吴久松
李光旭,周 荣,马 健,李德胜,廖文洁,杨影枫,吴久松
(重庆市永川区人民医院骨科,重庆 402160)
与开放手术比较,经皮内镜下腰椎间盘切除术(PELD)在椎间孔入路治疗腰椎间盘源性疾病具有创伤更小、恢复更快的优势[1]。HOOGLAND等[2]改进了Yeung脊柱内镜系统(YESS)技术,形成了经典的TESSYS技术,切除上关节突腹侧部分骨质行椎间孔成形,在治疗各类腰椎间盘突出症、侧隐窝狭窄等疾病中疗效确切。在TESSYS基础上发展起来的偏心环锯技术和可视内镜下多次成型技术则为某些较为复杂的疾病治疗提供了内镜下技术支持。
脱出游离型在腰椎间盘突出中占35%~72%[3],以往常采取后路开放手术解决,切口较大,也会对脊柱后部的稳定结构造成破坏,术后易出现腰背痛等并发症[4-5]。采取传统的椎间孔镜技术,重度脱垂的髓核会受到关节突、椎弓根及椎体后缘的阻挡,建立通道困难、骨块或髓核残留及神经脊膜损伤等问题使其仍然是一个巨大的挑战[6-7]。本研究回顾性分析了本院2018年8月至2020年7月脱垂游离型腰椎间盘突出症患者56例,针对Lee分区法[8]分型,采取偏心环锯结合可视内镜多次成型技术治疗,取得良好的临床效果。
1 资料与方法
1.1一般资料 选取本院2018年8月至2020年7月脱垂游离型腰椎间盘突出症患者56例作为研究对象,其中男26例,女30例;年龄23~78岁,中位年龄37岁;突出节段L3/4者12例,L4/5者27例,L5S1者17例。按照Lee脱出分类法[8],5例为Ⅰ型,脱出在矢状位上超过上位椎弓根下缘以下3 mm,为重度头端脱出;8例为Ⅱ型,脱出位于上位椎弓根下缘以下3 mm至上位椎体下终板之间,为轻度头端脱出;25例为Ⅲ型,脱出位于下位椎体上终板与下位椎弓根中部之间,为轻度尾端脱出;18例为Ⅳ型,脱出位于下位椎弓根中部以下,为重度尾端脱出。所有病例均经门诊复诊并完成随访,本研究经医院伦理委员会批准。纳入标准:患者腰臀疼痛伴单侧下肢放射性疼痛;出现跛行、对应神经支配区下肢肌力异常、感觉麻木等明显影响生活的症状,患肢直腿抬高试验阳性;影像学计算机断层扫描(CT)和核磁共振成像(MRI)证实为单节段椎间盘脱出游离,与临床症状、查体相符;经正规保守治疗6周以上症状无改善或进行性加重。排除标准:(1)多节段腰椎间盘突出;(2)患有脊柱不稳、滑脱、感染、结核、肿瘤等疾病;(3)合并广泛的椎管发育性狭窄或中央型狭窄;(4)患有严重的全身系统性疾病;(5)同一节段存在既往手术史。
1.2方法
1.2.1治疗方法 采用德国Joimax THESSYS Ⅰ SEE 脊柱椎间孔镜手术系统,手术均由同一组医生完成。患者取常规俯卧位,标记棘突连线及患侧髂嵴在皮肤的投影线,根据不同节段和髓核脱出方向确定穿刺线指向对应上关节突肩部,旁开距离L4/5通常为背部平面和侧平面交汇线,节段向上靠棘突线内移,穿刺方向越平,节段向下外移,穿刺方向稍大,标记穿刺点。同时,根据腰椎前弓、髂脊高低、髓核脱垂方向调整穿刺方向和旁开距离。在透视引导下将穿刺针送达关节突关节,并用1%利多卡因在关节囊内外局部浸润麻醉,再从上关节突腹侧划入椎间孔。穿刺成功后,拔出针芯,插入导丝,并做8 mm左右的皮肤切口。逐级置入扩张套管后,上入半齿套管和环锯,余留一级导杆保持轴心,根据脱垂游离方向,利用偏心环锯的向背侧及脱垂方向切除骨质扩大椎间孔,取出骨块。根据脱垂的方向和范围,在内镜直视下按需行多次成型,尽量减少对关节面的影响,然后置入工作套管。切除黄韧带,取出脱垂游离髓核,探查椎管和神经根管减压彻底后,最后用射频电极行纤维环破口和隆起的皱缩成形,缝合皮肤切口,无菌小敷贴覆盖伤口,手术结束。术后次日可佩戴腰围下地活动如厕,指导下肢功能锻炼;术后1周开始腰背肌功能锻炼,但2周内以多卧床休息为主,出院前复查CT、MRI以了解减压情况;佩戴腰围1个月,术后3个月内避免久坐、弯腰或搬重物等活动。
1.2.2观察指标 分别记录比较术前、术后2 d、术后3个月、术后1年患者的视觉模拟评分法(VAS)、日本骨科学会(JOA)评分,术后1年采用改良MacNab疗效[9]评估病情恢复情况。改良MacNab疗效评定标准:优,症状完全消失,恢复原来工作及生活;良,有轻微症状,活动轻度受限,对工作生活无影响;可,症状减轻,活动受限,影响正常工作和生活;差,手术治疗前后无差别,甚至加重。JOA评分共29分,主观症状0~9分,临床体征0~6分,日常活动受限度(ADL)0~14分,膀胱功能0~6分,分数低表明功能障碍越明显。

2 结 果
2.1手术前后患者VAS及JOA评分比较 本组56例脱出游离椎间盘患者手术均在局部麻醉+静脉辅助麻醉下顺利完成,手术时间为45~105 min,中位手术时间为65 min;术后住院时间3~6 d,中位住院时间为4.2 d。与术前比较,本组病例术后复查MRI见脱出椎间盘均取出完全。术后各随访时间点的VAS、JOA评分均较术前明显改善,差异均有统计学意义(P<0.05),见表1。

表1 手术前后患者VAS及JOA评分比较分)
2.2术后不良反应及随访情况 术后患者下肢放射痛明显缓解,即刻患肢直腿抬高试验阴性。有1例硬膜轻度撕裂致术后出现双下肢麻木感,1 h后麻木消失,逐出现患下肢刺痛感,1周治疗后逐步消失。有3例出现下肢短暂性神经感觉异常或痛觉过敏,给予保守治疗2周后好转。1例术后半年出现间盘复发,因年龄大选择保守治疗后任存留患肢疼痛。按照改良MacNab标准,术后1年随访时:优占69.6%(39/56),良占23.2%(13/56),可占5.4%(3/56),差占1.8%(1/56),优良率为92.8%。见表2。
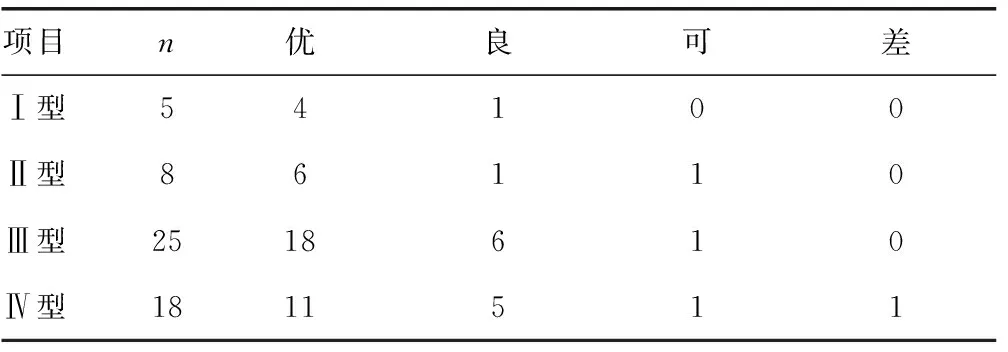
表2 改良MacNab标准下术后1年随访情况(n)
2.3典型案例 案例1,患者,男,77岁,L4/5椎间盘重度向头端脱出,行PELD治疗。术前腰椎MRI示L4/5椎间盘向头端重度脱出,达到上位椎体椎弓根内缘,游离髓核呈泪滴状,尾部与L4/5椎间隙相延(见图1a、1b)。术中稍平建立工作通道(正、侧位见图1c、d)。术中脱出髓核位于上位椎弓根内侧缘(见图1e)。多次环锯后取出骨块(见图1f)。术后复查CT不影响关节突关节面(见图1g)。案例2,患者,女,75岁,L3/4椎间盘重度尾端脱出,行PELD治疗。术前腰椎矢状位MRI示L3/4椎间盘向尾端重度脱出,接近下位椎体椎弓根下缘(见图2a、2b)。术中偏心环锯建立工作通道,环锯远端位于下位椎体椎弓根的上缘(正、侧位见图2c、2d)。术中镜下见脱出的松散髓核(见图2e)。术中镜下取出髓核后探查脊膜和神经减压充分(见图2f)。术后复查腰椎MRI示脱出髓核组织完全取出(见图2g、2h)。
3 讨 论
腰椎间盘脱出游离型是指游离髓核组织突破后纵韧带和纤维环进入椎管的硬膜外间隙,压迫硬膜囊和神经根管,可引起出行根和走行根神经症状,也可出现马尾神经症状。其游离髓核组织多呈泪滴状,尾部常与椎间隙相延,临床常以此来确认责任间盘(如图1a)。经典的后路开窗行椎间盘髓核摘除术,手术疗效确切,但存在手术广泛剥离腰背部肌肉、瘢痕粘连、骨质切除较多及住院时间长等缺点[10-11],复发率为5%~18%[12]。早期PELD采取经椎间孔逐级上关节突成形的TESSYS技术,直视下能安全有效地摘除压迫神经根和硬膜囊的髓核组织,具有局部麻醉、创伤小、出血少、恢复快,对椎旁肌肉和韧带干扰小,对脊柱的稳定性影响较少等特点[13-14];同时对于在椎间孔区的神经压迫和极外侧椎间盘突出具有后侧入路所不能比拟的优势;但其逐级成形操作常出现通道滑移偏离、损伤脊膜神经和骨块存留等问题[15-16]。
由TESSYS发展而来的可视环踞经椎间孔关节突的一锯成形和再次成形,既能减少放射暴露,又能更好、更安全地为解除压迫的脱出游离髓核创造条件,减少神经损伤和骨块残留等问题[17-18]。李海音等[19]首先提出,偏心环踞在腰椎侧隐窝狭窄症中能有效完成上关节突增生、黄韧带肥厚和椎间盘突出的减压,减少通道滑移和过多切除骨质的问题,且不会影响关节突的稳定性。作者将2种方式相结合,在本组病例中采取一级导棒从上关节突腹侧滑入,逐级导棒扩充后留下一级导棒、半齿外套筒和环锯,再采取偏心环锯,可以向背侧、远侧或头侧偏斜,将成形减压的空间偏向髓核脱出的方向,然后在可视下根据术中需要再行二次或多次成形。这样既能避免行环锯时滑移过大导致减压目标偏移,又能按需成形,避免过多切除破坏关节面骨质进而影响脊柱的稳定性,同时还能安全取出髓核,并充分减压。
针对不同脱出游离到达的分区,做好详细的术前计划非常重要。首先,通过术前症状、查体和仔细阅读影像资料明确需要探查的重点区域,然后根据需要探查的范围设计关节突成形的范围和手术技巧要求,最终进入通道完成镜下操作。实践中,大部分脱出游离的分区为Ⅲ区,即游离髓核从椎间盘层面向椎体后上部分和上关节突、椎弓根上部分形成的侧隐窝区域脱出,这时上关节突成形按Kambin三角基底方向建立通道,完成椎间盘和侧隐窝层面显露探查,摘除髓核进行椎管和神经根管的减压;脱出游离的分区为Ⅱ区,只需上关节突成形后向椎间盘头侧调整通道或少许再次关节突成形就可以显露。而Ⅰ区和Ⅳ区压迫为高度脱出游离型,需要可视环锯多次成形才能完成通道的建立。向Ⅰ区脱出游离时,部分有时也会向上至Ⅳ区(如图1a、图1b),这时首先应该向Kambin三角底边穿刺,避免环锯损伤出口根,但穿刺角度要稍平进行初次环锯,然后在可视下向头侧进行二次或多次成形,以满足通道向上位椎的椎弓根下,即出口根处和椎弓根骨性内侧层面,特别对于行走根和出行根交汇处和椎间孔上份区域显露充分,进而完成该区域的髓核摘除和减压。对来自Ⅲ区脱出至Ⅳ区的情况(如图2a、图2b),这时在上关节突成形时加大向侧隐窝的穿刺角度,可通过二次或多次成形,或者切除部分椎弓根上份骨质,建立向椎弓根内侧通道,取出压迫髓核并减压,需要完成椎间盘层面、侧隐窝和椎弓根内侧骨性层面整个区域的探查。针对不同分区确认探查范围时,如脱出的髓核组织压迫脊膜和侧隐窝区域时,重点探查在脱出层面的中央椎管和侧隐窝;如脱出髓核压迫椎间孔区导致出口神经根压迫时,需要在椎间孔区解除对出口神经根的压迫;对于极外侧椎间盘压迫出口根时,可在椎间孔镜直接面对此区域进行减压;如果波及椎间孔内外区域,则需对受压整个神经根管进行探查减压。
本研究病例均在局部麻醉+静脉辅助麻醉下完成,脱出髓核组织均完全取出,整体优良率达92.8%。除了偏心环锯成形范围的可控显露外,详细术前计划和术中可视内镜操作避免了术中髓核组织的残留。偏心环锯结合可视内镜下成形具有如下优势:(1)内镜创伤小,不损伤椎旁肌,从上关节突腹侧成形,不破坏关节稳定性,不影响腰椎生物力学稳定;(2)避免了行环锯时滑移偏离靶向区域,且直视下髓核脱出和减压区域按需成形,避免了过多切除破坏关节面骨质进而影响脊柱的稳定性,减少了骨质过多破坏和骨块残留[20];(3)术中直视下逐层操作进入,安全、完整取出髓核,并充分减压,有效减少了对硬膜及神经根的干扰损伤,降低出血、神经损伤、脑脊液漏等发生率[21];(4)局部麻醉下操作,减少了其他麻醉对机体的干扰风险,能与患者实时沟通,预判手术效果;(5)恢复快,早期可下地活动。但是该技术具有一定的学习曲线,比较陡峭,尤其是高度脱出游离型椎间盘的摘除更加困难。本研究中有1例硬膜轻度撕裂,有3例出现下肢短暂性神经感觉异常或痛觉过敏,考虑是术中牵拉脱出髓核组织时对神经和脊膜干扰损伤;1例患者术后半年腰部用力后出现间盘突出复发,因年龄大选择保守治疗后存留部分患肢疼痛,考虑是髓核脱水退变致再突出压迫神经。因此,要取得良好效果,首先要熟悉椎间孔可视内镜的2种操作技术;其次要清楚腰椎的局部解剖结构和患者的病例压迫因素,制定比较详尽的术前计划;最后镜下操作要轻柔,仔细探查压迫区域的脊膜、神经根,术中同患者有效沟通,避免损伤神经和脊膜,清理取出髓核组织完全,减压充分、反复探查,并同术前影像相互印证,避免遗漏。
综上所述,经皮椎间孔镜采取偏心环锯技术和可视内镜下椎间孔成形结合技术治疗脱出游离型腰椎间盘突出症的疗效突出,具有创伤小、恢复快、安全有效的特点,近期临床疗效满意,但需要医生把握适应证,做好详细术前计划,熟练掌握手术操作的技术要点。
