HPV亚型分布、病毒载量与宫颈癌临床分期及病理分化程度的相关性分析
2022-09-29王丽媛
王丽媛,韩 烨
(1. 泗洪县疾病预防控制中心,江苏 泗洪 223900 ;2. 泗洪医院妇产科,江苏 泗洪 223900)
宫颈癌是一种较为常见的妇科恶性肿瘤,近年来其发病年龄呈现年轻化趋势,严重威胁女性的生命健康[1]。研究显示,宫颈癌发生发展的病理因素与高危型人乳头瘤病毒(HR-HPV)感染具有一定的相关性[2]。HPV 是—种环状的双链DNA 病毒,HR-HPV病毒DNA 多以整合的形式存在于机体细胞中。目前HR-HPV 感染已被公认为是导致宫颈癌发生的主要因素[3]。据统计,有80% 以上的女性存在HPV 感染,大多数HPV 感染可自行消除,少数HPV 感染会持续存在,引起宫颈细胞病变,从而进展为宫颈癌。研究指出,HPV 病毒载量与宫颈病变的严重程度存在一定的相关性,随着HPV 病毒载量的不断增加,宫颈病变的危险性也会逐渐加大。但目前国内外关于宫颈癌与HPV 亚型分布、病毒载量及临床分期、病理分化程度相关性的研究报道较少。鉴于此,本研究探讨了HPV 亚型分布、病毒载量与宫颈癌临床分期及病理分化程度的相关性,旨在为宫颈癌患者的病情评估及HPV 疫苗接种提供参考依据。
1 资料与方法
1.1 基线资料
本文的研究对象是2017 年1 月至2020 年7 月泗洪医院收治的60 例宫颈癌患者。其年龄为23 ~65 岁,平均(52.46±7.82)岁;国际妇产科联盟(FIGO)分期:Ⅰ期12 例,Ⅱ期30 例,Ⅲ期18 例;组织学分化程度:低分化9 例,中分化36 例,高分化15 例。本研究通过医院医学伦理委员会许可,且患者均签署了知情同意书。
1.2 纳入及排除标准
纳入标准:1)经病理学检查确诊为宫颈癌者;2)未行手术、放化疗及靶向治疗者;3)未合并其他威胁生命安全疾病者。排除标准:1)患转移性宫颈癌者;2)合并精神异常者;3)异常阴道出血者;4)病历资料缺失者。
1.3 方法
1.3.1 标本采集 指导患者取膀胱截石位,采集前将尿道口和宫颈口的分泌物拭去,用窥阴器将阴道撑开,充分暴露宫颈。使用棉拭子在宫颈外口轻压,顺时针旋转拭子3 ~4 圈,取得脱落的宫颈细胞。将采样棉拭子分装在盛有1 mL 无菌生理盐水的保存液中,于4℃条件下保存待检。
1.3.2 样本处置 1)样本预处理:取出待测样本,置于离心机中离心5 min,收集沉淀物。2)DNA 提取:将阴性对照和阳性对照分别加入到2 个离心管中,加入50 μL HPV DNA 提取液,震荡混匀后进行沸水浴操作,时间为10 min。将样本置于离心机中离心10 min,收集上清液。3)DNA 样品保存:立即检测时于4℃条件下保存DNA 样品;超过24 h 检测时将DNA 样品保存在-20℃条件下。
1.3.3 PCR 扩增 配制PCR 反应混合液,加样后进行PCR 扩增。
1.3.4 DNA 杂交 先对试剂进行预热,再行基因芯片定位,然后进行预杂交、变性、中和杂交、清洗等操作。
1.3.5 显色 准备试剂,行酶标、清洗、显色、风干、检测分析等操作。
1.3.6 HPV 病毒载量检测 采用基因芯片法对HPV 病毒载量进行检测。
1.4 观察指标
观察60 例宫颈癌患者HPV 的阳性率及HPV 亚型的分布情况。HPV 阳性判断标准[4]:HPV 阴性:信 号 强 度(INS)<11.1 ;HPV 阳 性:INS ≥11.1。HPV 亚型包括18 种高危亚型和5 种低危亚型,高危亚型为HPV16 型、18 型、31 型、33 型、35 型、39型、45 型、51 型、52 型、53 型、56 型、58 型、59 型、66 型、68 型、73 型、83 型、MM4 型,低危亚型为HPV6 型、11 型、42 型、43 型、44 型。 分 析HPV亚型与宫颈癌临床分期及病理分化程度的关系。宫颈癌临床分期:按照FIGO 标准进行分期[5]。分析HPV病毒载量与宫颈癌临床分期及病理分化程度的关系。
1.5 统计学方法
2 结果
2.1 60 例宫颈癌患者HPV 的阳性率及HPV 亚型的分布情况
在60 例宫颈癌患者中,HPV 阳性患者有42 例,HPV 阴性患者有18 例,其HPV 的阳性率为70.00%(42/60)。在HPV 阳性患者中,HPV16 型患者有30例(占71.43%),HPV18 型患者有3 例(占7.14%)、HPV52 型患者有2 例(占4.76%)、HPV58 型患者有2 例(占4.76%)、HPV11 型、33 型、35 型、68 型、83 型患者有各1 例(各占2.38%)。详见表1。

表1 60 例宫颈癌患者HPV 的阳性率及HPV 亚型的分布情况
2.2 HPV 亚型与宫颈癌临床分期及病理分化程度的关系
本研究中HPV16 型是患者感染的最主要HPV亚型,故仅针对HPV16 型与宫颈癌临床分期及病理分化程度的关系进行研究。HPV16 型中,宫颈癌各临床分期之间无统计学差异(P>0.05);HPV16 型中,宫颈癌不同临床病理分化程度之间有统计学差异(P<0.05)。详见表2。

表2 HPV 亚型与宫颈癌临床分期及病理分化程度的关系(例)
2.3 HPV 病毒载量与宫颈癌临床分期及病理分化程度的关系
HPV 病毒载量的高低与宫颈癌各临床分期、病理分化程度之间均无统计学差异(P>0.05)。详见表3。
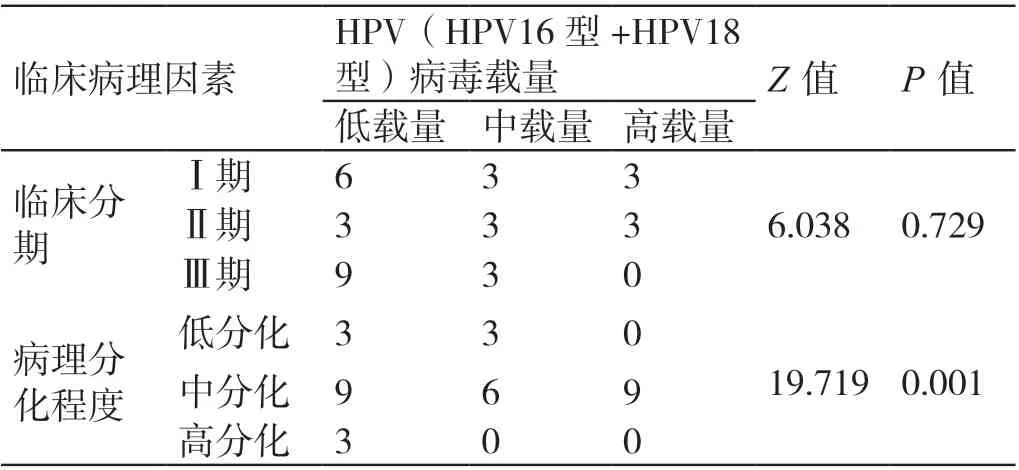
表3 HPV 病毒载量与宫颈癌临床分期及病理分化程度的关系(例)
3 讨论
目前临床上关于宫颈癌的发病原因尚未完全明确,一般认为本病是由多种因素导致的病理结果。目前已知感染HPV 是导致宫颈癌发生的独立危险因素。HPV 的传播途径主要有性接触传播(通过性行为传播,为HPV 最重要的传播途径)、间接接触传播(如接触HPV 患者使用过的物品)和母婴传播(即垂直传播)。HPV 在人体内多以两种形式存在,分别为游离和整合状态,表现形式为无症状潜伏感染、急性感染、整合状态[6]。研究显示,在宫颈良性病变与癌前病变中,HPV 病毒DNA 常以独立于宿主基因的近游离形式存在[7-8];在宫颈癌中,HPV 病毒DNA 多以单拷贝或多拷贝形式整合于人体的细胞基因组中,从而导致宿主基因组发生改变,使宿主染色体不稳定,激活相关癌基因,并使抑癌基因失活,从而导致细胞因增殖、凋亡而发生癌变[9]。目前国内外关于HPV 感染、病毒载量与宫颈癌发病的研究报道较少。国外文献报道,有50% 左右的宫颈癌患者可检测出HPV 感染[10]。现阶段,关于HPV 病毒载量与宫颈癌发生发展的相关性存在一定的争议[11]。通常认为,HPV 病毒载量越高,HPV 的DNA 复制越活跃,机体的HPV越难被清除,从而可引起持续性HPV 感染[12-13]。因此,一些学者认为HPV 病毒载量可预测HPV 感染患者宫颈病变的程度。研究显示,HPV 感染与宫颈鳞癌的临床病理无相关性[14]。本研究的结果显示,60 例宫颈癌患者HPV 的阳性率为70.00%(42/60),其中HPV16 型占71.43%。不同HPV 亚型在宫颈癌病理分化程度中的分布差异有统计学意义(P<0.05),但在FIGO 分期中的分布差异无统计学意义(P>0.05)。相关的研究指出,HPV 亚型在不同地域存在较大的差异性,HPV16 型的平均感染率约为60%,其次为HPV18 型[15]。HPV-DNA 整合到宿主基因组后,在宫颈癌的发生发展中发挥了重要作用。HPV 病毒载量在不同的感染阶段会出现动态变化。当HPV 基因组机会性整合进人体基因组后,会导致L1 区域出现缺失,使病毒载量的检测水平低于实际的载量水平。研究认为,HPV 病毒载量是宫颈癌发生风险的标志物,且存在型别依赖性,HPV16 型和HPV18 型病毒载量可有效预测有无HPV 感染[16]。本研究的结果显示,不同HPV 病毒载量在宫颈癌病理分化程度、FIGO 分期中的分布差异均无统计学意义(P>0.05)。这与相关文献报道[17-18]的HPV 病毒载量与宫颈癌病变程度不具相关性基本一致。原因可能是第二代杂交捕获试验(HC- Ⅱ)仅可检测到游离的HPV,而无法检测到非基因整合状态的HPV。
综上所述,宫颈癌患者感染的HPV 以HPV16 亚型为主。HPV 亚型分布与宫颈癌的病理分化程度有关,与临床分期无关;HPV 病毒载量与宫颈癌临床分期、病理分化程度均无明显相关性。本研究可为HPV 疫苗的接种提供理论依据。但由于本研究中病例数较少,可能导致研究结果出现偏差。在接下来的研究中将继续加大样本量,对HPV 亚型分布、病毒载量与宫颈癌临床分期及病理分化程度的相关性进行进一步的探讨。
