中性粒细胞和淋巴细胞最低值与老年宫颈癌同步放化疗疗效及预后的关系
2022-09-13康婉英王瑜张琳琳刘玉平牛蕾蕾
康婉英,王瑜,张琳琳,刘玉平,牛蕾蕾
阜阳市肿瘤医院放疗科,安徽阜阳 236000
宫颈癌是我国老年人群常见的生殖系统肿瘤之一,其发病率逐年上升,对老年人的健康构成严重威胁[1]。国内外指南[2⁃3]均认为,同步放化疗是治疗进展期宫颈癌的首选方式,有助于提高患者的预后和改善其生活质量。然而,目前宫颈癌患者的预后仍较差,尤其是老年患者,Ⅲ期和Ⅳ期患者的5年生存率仅约为17%[4]。明确影响患者预后的因素,有助于指导和调整治疗方案。患者免疫状态在肿瘤放化疗的疗效及其预后中发挥重要的作用。中性粒细胞(neutro⁃phil,N)和淋巴细胞(lymphocyte,L)是机体免疫系统的重要组成部分,在抗肿瘤免疫中发挥举足轻重的作用。既往研究[5⁃6]表明,N/L 值越大,宫颈癌同步放化疗疗效越差,患者预后不良。然而,在同步放化疗疗程中N 和L 均会出现不同程度的降低,其最低值与患者预后之间的关系尚不明确。故而,本研究拟探讨老年宫颈癌同步放化疗期间N 和L 最低值对患者预后的影响,以期为后续利用这些参数评估患者的预后提供理论基础。
1 资料与方法
1.1 一般资料
选取2017年1月—2019年12月于阜阳市肿瘤医院医院放疗科行同步放化疗的116 例老年宫颈癌患者为研究对象,对其临床资料进行回顾性分析。纳入标准: (1)年龄≥60 岁; (2)经病理证实为宫颈上皮来源恶性肿瘤; (3)存在行同步放化疗的指针,即国际妇产科联盟(FIGO)分期ⅠB1⁃ⅣA 期[7]; (4)既往无盆腔放疗史。符合上述所有标准的病例纳入本项研究。排除标准: (1)宫颈癌诊断无病理学证实; (2)一般状态较差,即东部肿瘤协作组(ECOG)评分≥3 分[8];(3)存在行同步放化疗禁忌症,如恶液质、急性感染和严重的肝肾功能不全等。满足排除标准中任意1 项即予以排除。
1.2 方法
已纳入患者于治疗前行常规血常规、肝肾功能以及盆腔MRI/CT 检查。根据对应CT 图像勾画大体肿瘤靶区。外照射大体肿瘤体积(GTV)50.4 ~56 Gy;对于距离宫颈比较远的受浸宫旁组织:临床靶体积56~60 Gy;全盆腔淋巴引流区剂量50.4 Gy。外照射每周5 次,单次剂量1.8~2.0 Gy。同步化疗方案:顺铂30 mg/m2,每周1 次。每周放化疗前常规复查血常规和肝肾功能,必要时予以粒细胞集落刺激因子提升白细胞、昂丹司琼止吐等处理。
通过电子病历系统收集患者的临床和实验室检查等资料。临床资料包括年龄、肿瘤病理类型、肿瘤分级、ECOG 评分、 FIGO 分期和化疗疗程,以及放化疗期间白细胞、血红蛋白和血小板最低值、N 和L 最低值等。
对所有纳入的患者每3 ~6 个月门诊规律随访,最后随访日期为2022年1月31日。随访患者的总生存时间(OS)。OS 为从同步放化疗至死亡或随访截止日期的时间间隔。若患者失访或至随访截止日期仍未达随访终点,则以末次随访状态为删失数据处理。
同步放化疗疗效由2 位经验丰富的肿瘤科医生进行评定,分为完全缓解(CR)、部分缓解(PR)、无变化(SD)和进展(PD)。CR 和PR 分别表示肿块完全消失和肿块体积缩小超过50%以上,SD 表示肿块体积缩小或增大程度不超过25%,PD 表示肿块体积增大超25%。一般认为CR 和PR 表示治疗有效,而SD 和PD 表示治疗无效。
1.3 统计学分析
使用SPSS 25.0 软件进行数据统计和分析。使用受试者工作特征(ROC)曲线明确N 和L 的最佳切割值;计数资料以例数和百分比表示;呈正态分布的计量资料以均数± 标准差(±s)表示;使用Kaplan⁃Meier 生存分析计算患者的OS 并使用Log⁃rank 进行组间检验;使用单因素和多因素Cox 回归分析明确N和L 最低值对患者OS 的影响。P<0.05 为差异有统计学意义。
2 结果
2.1 患者一般资料特征
纳入的116 例接受同步放化疗的老年宫颈癌患者,患者年龄60 ~79 岁,平均年龄为(66.7 ±4.3)岁;其中37.93%的患者为FIGO Ⅲ⁃ⅣA 期,82.76%为鳞癌,84.48%患者化疗疗程为5 ~6 个周期。见表1。

表1 患者一般资料特征
2.2 N 和L 最低值最佳临界值
以患者OS 结局为因变量,患者N 和L 绝对值为自变量绘制ROC 曲线,以“敏感性+ 特异性”之和最大值为最佳临界值。结果发现,预测患者总生存期的N 最低值的最佳临界值为1.69 ×109/L,L 最低值的最佳切临界为0.52 ×109/L。116 例老年宫颈癌患者接受同步放化疗期间中性粒细胞(A)和淋巴细胞(B)绝对数最低值鉴别患者预后的ROC 曲线。
2.3 不同N 和L 最低值与放化疗疗效的关系
根据疗效评估结果,将CR 和PR 归为治疗有效组,而SD 和PD 归为无效组。结果显示,N 最低值>1.69 × 109/L 组治疗有效率显著低于N 最低值≤1.69 ×109/L 组(χ2=4.17,P=0.04); L 最低值>0.52 ×109/L 组治疗有效率趋向于高于L 最低值≤0.52 ×109/L 组(χ2=3.74,P=0.05)。见表2。

表2 不同中性粒细胞和淋巴细胞绝对值最低值与放化疗疗效的关系
2.4 Kaplan⁃Meier 生存曲线
对116 例患者中位进行了随访43 个月(四分位数30~49 个月),48 例(41.37%)患者达到随访终点。N 最低值>1.69×109/L 组3年生存率显著低于N 最低值≤1.69×109/L 组(66.8%vs89.2%,P<0.001); L最低值≤0.52×109/L 组3年生存率存显著低于L 最低值>0.52×109/L 组(62.0%vs87.7%,P<0.001)。见图2。

图2 患者Kaplan⁃Meier 生存曲线
2.5 影响患者OS 的单因素和多因素分析
单因素Cox 回归分析显示,年龄>75 岁、 FIGO分期Ⅲ⁃ⅣA 期、化疗疗程<5 个周期、 N 最低值>1.69 ×109/L 和L 最低值≤0.52 ×109/L 与患者OS短有关;将有统计学意义的变量带入多因素Cox 回归分析,结果表明,FIGO 分期Ⅲ⁃ⅣA 期(HR =3.21)、化疗疗程<5 个周期(HR =1.99)、 N 最低值>1.69 ×109/L(HR =1.90)和L 最低值≤0.52 ×109/L(HR =2.21)是患者OS 的独立危险因素。见表3。
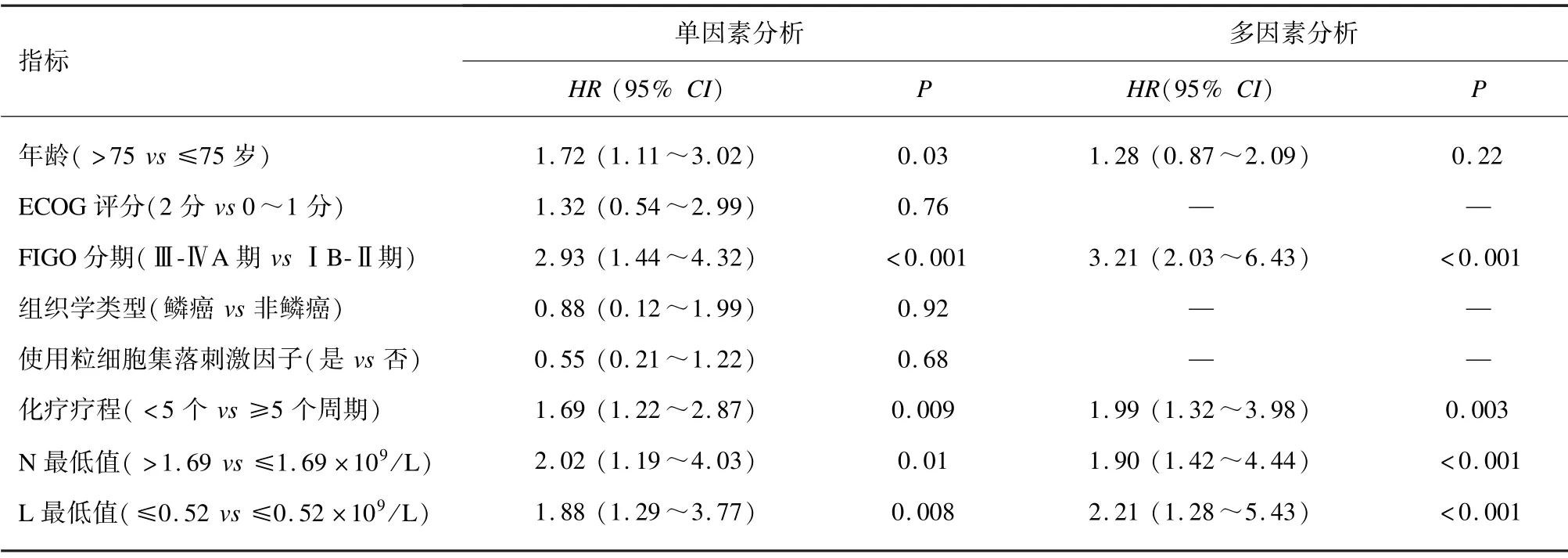
表3 影响接受同步放化疗的老年宫颈癌患者总生存时间的单因素和多因素分析

图1 ROC 曲线
3 讨论
本研究着重探讨了同步放化疗期间N 和L 最低值的对患者预后的意义,发现N 最低值>1.69 ×109/L 或L 最低值≤0.52 ×109/L 的宫颈癌患者其总生存时间更短。
本研究结果表明,同步放化疗期间N 最低值较高的宫颈癌患者预后不良,这可能与N 促进肿瘤细胞的放射抵抗性有关。Glicksman 等[9]对287 例FIGOⅠB⁃ⅢB期宫颈癌患者的研究表明,在矫正了其他干扰因素后N 最低值越高的患者其总生存时间越短,可能与中性粒细胞增多导致局部组织缺氧、组织间隙液压增高等因素有关。杨利等[10]发现N 最低值≤2.14×109/L 组患者OS 是N 最低值>2.14 ×109/L 组明显延长,提示化疗期间外周血N 降低可能有助于增强肿瘤的放疗敏感性。本研究中,N 最低值>2.14 ×109/L 组的治疗有效率较N 最低值≤2.14 ×109/L 组低,再次证实外周血N 水平可能对治疗疗效具有一定的评估作用。Schernberg 等[11]对1 233 例宫颈癌放疗患者的回顾性分析发现,外周血N 计数与患者的OS显著负相关。目前N 促进宫颈癌细胞放疗抵抗的具体机制不清,Wisdom 等[12]在软组织肉瘤动物模型里的初步研究表明,在治疗前清除中性粒细胞能够增加肿瘤细胞放疗敏感性。
淋巴细胞是外周血中另1 种重要的免疫细胞,是杀伤肿瘤细胞的主要效应细胞。本研究结果提示,L越高患者的OS 越长。一般来说,L 对放疗极为敏感,单纯盆腔放疗能够使外周血L 下降超过70%[13]。既往文献[14⁃17]报道,在食管鳞癌、直肠癌和鼻咽癌等恶性肿瘤放疗或同步放化疗中亦发现L 减少的患者与放疗疗效降低和预后变差的现象。这结果也与既往文献[18⁃19]报道的中性粒细胞/淋巴细胞比值降低与多种恶性肿瘤患者预后不良的趋势相一致。这提示医护人员可能在行放疗时应通过调整放疗方案和使用粒细胞集落刺激因子等方法尽量减少L 降低程度,改善患者的预后。
本研究为回顾性分析,存在以下缺陷与不足:首先,不同患者间血常规检查时机可能存在差异,且不同的医师对骨髓抑制的界值和干预时机把握也可能存在一定的区别;其次,本研究聚焦于老年人群,研究结果是否可外推至中青年患者仍不明确;再次,本研究随访时间较短,部分患者未达随访终点,有可能降低本研究的统计效能;最后,本研究为单中心分析,N和L 受影响因素较多,未来需增加检测频率以获得更准确的数据,所得结论尚需多中心和大样本的研究验证。
综上所述,本研究结果表明,老年宫颈癌同步放化疗期间N 和L 最低值具有相反的预后意义。因此,本研究结果表明动态监测N 和L 水平可能对治疗和患者预后具有一定的指导价值,每周1 次动态监测有助于评估预后,具有现实的临床意义。
