医学教育办学体制机制的国际比较、差距及思考
2022-09-07孙宝志
田 蕾 孙宝志
国务院办公厅分别在2017年[1]、2020年发布的与医学教育的相关文件[2]中指出,“始终坚持遵循医学教育规律和医学人才成长规律,立足基本国情,借鉴国际经验,创新体制机制”“面对实施健康中国战略的新任务、世界医学发展的新要求,我国医学教育还存在人才培养结构亟需优化、培养质量亟待提高”。为了落实国家对新时代医学教育改革的新要求,笔者比较了英国、德国、日本和美国发达国家的医学教育办学体制机制,以招生、学制、学位、课程、质量保障等因素,结合国际经验,初步提出存在的问题和思考。
1 医学教育的招生体制比较
英国医学院委员会(Medical Schools Council,MSC)提供的名单显示英国目前共有45所医学院校[3],每年的总体招生名额为8 000人~9 000人[4],主要招收高中毕业生。学生除了在申请入学时需要提供优秀的申请成绩之外,目前所有的医学院校都要求考生参加英国临床能力倾向测试(UK clinical aptitude test,UCAT)或生物医学入学考试(biomedical admission test,BMAT)两种考试中的一种。UCAT主要考察学生解决问题的能力、批判性思维、对数学和科学知识的应用能力、归纳总结能力和书面表达能力;BMAT主要考查学生的语言推理、决策、数据推理、抽象思维能力[5],大部分医学院校设有面试环节。
德国目前有39所公立大学提供医学教育,每年总共招收的医学生人数为10 000人~12 000人[6-7]。德国医学院校也主要从高中毕业生中招收学生,以学生的高中毕业平均绩点或大学入学资格考试成绩作为录取基本依据。另外,有半数以上的医学院校还要求学生提供参加医学入学测试(test für medizinische studiengänge,TMS)成绩。根据2020年的招生指标分配数据显示,30%招生名额分给每个州大学入学资格成绩排名靠前的学生,10%分给附加适用性配额(zusätzliche eignungsquote,ZEQ),这部分招生配额并不参照大学入学资格成绩,而是由院校根据医学入学测试、选拔面试结果、学生教育背景、参与实践活动、课外成就等资格综合考虑。60%的名额由院校根据大学入学资格考试成绩、学习能力倾向测试结果、面试结果等因素决定[8]。
据日本文部科学省2021年数据,日本目前共有各类医学院校81所,其中国立医学院校42所,共招收4 867名学生;公立大学8所,招收843名学生入学;私立大学31所,共招收学生3 650名,全国总招生数为9 360名[9],以从高中毕业生中招生为主体。院校在招生时除了参考学生在日本大学入学考试中心组织的统一考试中取得的成绩,还主要考虑学生在院校自行组织的笔试和面试中的表现、高中的推荐信和个人申请等因素[10]。
美国医学教育联络委员会(Liaison Committee on Medical Education,LCME)网站数据显示,目前通过其专业认证的美国医学院校共156所[11],2021年全国院校共录取22 666名医学生[12]。美国医学教育属于本科后教育,招收本科毕业生,通常要求学生具备物理、化学、生物等相关学科学习基础和实验操作基础。美国医学院校协会(Association of American Medical Colleges,AAMC)负责组织美国医学院入学考试(medical college admission test,MCAT)。学生需要通过该考试和所申请的院校的面试。院校根据申请人在本科阶段的成绩、美国医学院入学考试成绩、申请论文、推荐信、志愿者经历及面试成绩等综合考虑后决定录取学生[13]。
根据全国医学教育发展中心2021年11月统计的数据,中国目前共有医学类相关院校445所,其中有200所设置临床医学专业[14]。2020年医学院校的相关专业共计招生1 122 565人[15],然而还没有系统数据显示其中包含具备参加我国执业医师资格考试的学生的占比。根据一些公开的医学院校招生计划估计,目前每年我国临床医学专业招生人数大约为12万人。通过普通高等学校招生全国统一考试进入医学院校是所有中国医学院校招录学生最为主要、近乎唯一的录取途径。目前我国各医学院校在学生入学前还暂未设置面试环节。各国医学院校招生入学比较情况见表1。

表1 各国医学院校招生入学要求简况对比
2 学制、学位和执业医师资格考试制度比较
英国的医学专业学制一般为5年~6年[3],毕业后授予医学学士。英国医学总会(General Medical Council,GMC)已经公布将在2023年起实行全国统一的医师资格考试——医疗执照评定(medical-licensing-assessment,MLA),建立执业准入门槛[16]。MLA将由应用知识测试(applied knowledge test,AKT)与临床和专业技能评估(clinical and professional skills assessment,CPSA)两部分构成。这项考试也将代替过去为毕业于英国或欧盟以外的医学生所组织的专业和语言评估委员会(the professional and linguistic assessments board,PLAB)考试。按照目前计划,自2023~2024学年起,PLAB考试将取消,相关医学生需要参加MLA,2024~2025学年以后,所有英国临床医学生在毕业前需要通过该考试才能从院校毕业,并在GMC注册登记。
德国的医学教育总学时持续6年零3个月,主要为“2(临床前阶段)+4(临床阶段)”模式。学生在学期间共需要通过3次由德国国家考试局(landesprüfungsämter)联合医学和药学考试问题研究所(institut für medizinische und pharmazeutische prüfungsfragen, IMPP)组织的国家考试。德国国家考试类似于传统学位制度中的硕士(magister)阶段考试,但并不属于学位系统[17]。第一次国家考试在学生完成临床前阶段学习后进行,考试包含口试和笔试,通过之后才能进入临床阶段学习。完成3年的临床阶段学习后,可以参加以笔试为考试形式的第二次国家考试,通过后才可以继续进行最后1年的实习。完成实习后,可以参加第三次国家考试,考试形式为口试(包含临床实践考试)。通过所有国家考试的医学生获得执业医师资格证成为全科医生,也标志着完成了大学学业,可以继续进入住院医师培训。每次国家考试有两次参考机会,若学生两次都不通过,将被强制退学或转换专业。
日本的本科医学教育标准学制为6年,通常包括前4年所进行的临床前教育和后2年的临床实践教育。学生在校期间除了通过学校组织的考试外,自2023年起还必须参加由日本医科大学校际考试实施评估机构组织进行的全国统一考试(common achievement tests,CAT)[18]。考试分为两阶段,分别设置在四年级结束时和毕业前。四年级结束时参加的“临床实习前全国统一考试”由医学知识考试和临床实习前客观结构化临床考试(pre-clinical clerkship objective structured clinical exam,Pre-CC OSCE)构成,主要评估学生与患者沟通态度、检查方式和基本技能的掌握程度。学生毕业前参加的“临床实习后客观结构化临床考试”(post-clinical clerkship objective structured clinical exam,Post-CC OSCE)的成绩决定学生是否具备满足大学毕业要求的临床能力,是否能够继续进入住院医师培训。日本的国家执业医师资格考试由厚生劳动省组织,考试由笔试和OSCE组成。学生从医学院校毕业后即可参加,考试通过后获得医师执照[19]。
美国医学院校的学制一般为4年(入学时需要已完成本科教育),前2年主要进行基础医学课程的学习,后2年为临床实习阶段,毕业时可以获得医学博士(doctor of medicine,MD)学位。学生在学期间通常需要参加并通过由美国国家医学联合会(Federation of State Medical Boards,FSMB)和美国国家医学考试委员会(National Board of Medical Examiners,NBME)主办的美国医师执照考试(the United States medical licensing examination,USMLE)的第一步(step 1)基础科学(basic sciences)和第二步(step 2)临床知识(clinical knowledge)[20]。根据美国LCME 2019年~2020年调查数据显示,在153所接受调查的院校中,有137所院校要求学生需要通过第一步考试、133所院校的学生需要通过第二步考试后才能毕业[21]。院校教育阶段的两次考试成为美国医学教育过程质量控制的关键点。从学校毕业后,医学生需要根据成绩,通过匹配计划申请选择理想的医院及专业,通过面试申请住院医师培训。在此过程前后通过第三步独立实践(readiness for unsupervised practice)考试获得医师执照[22]。
中国医学院校的学制设置经过近十年来政策引导,在院校教育阶段,正在逐步形成以五年制本科医学教育为主体,“5+3”本-硕一体化和少数“本-博”八年制组成的三种学制。五年制的学生在毕业前需要通过院校培养计划中所设置的各门课程考试以及由所在院校组织的毕业考试。《医师法》规定,“具有高等学校相关医学专业本科以上学历,在执业医师指导下,在医疗卫生机构中参加医学专业工作实践满一年”可以参加执业医师资格考试。我国执业医师资格考试由医学综合考试和实践技能考试组成。考生通过考试后获得执业医师资格证,经工作所在地卫生健康主管部门注册后取得医师执业证书。各国医学教育基本学制、学位及执业医师资格考试比较情况见表2。
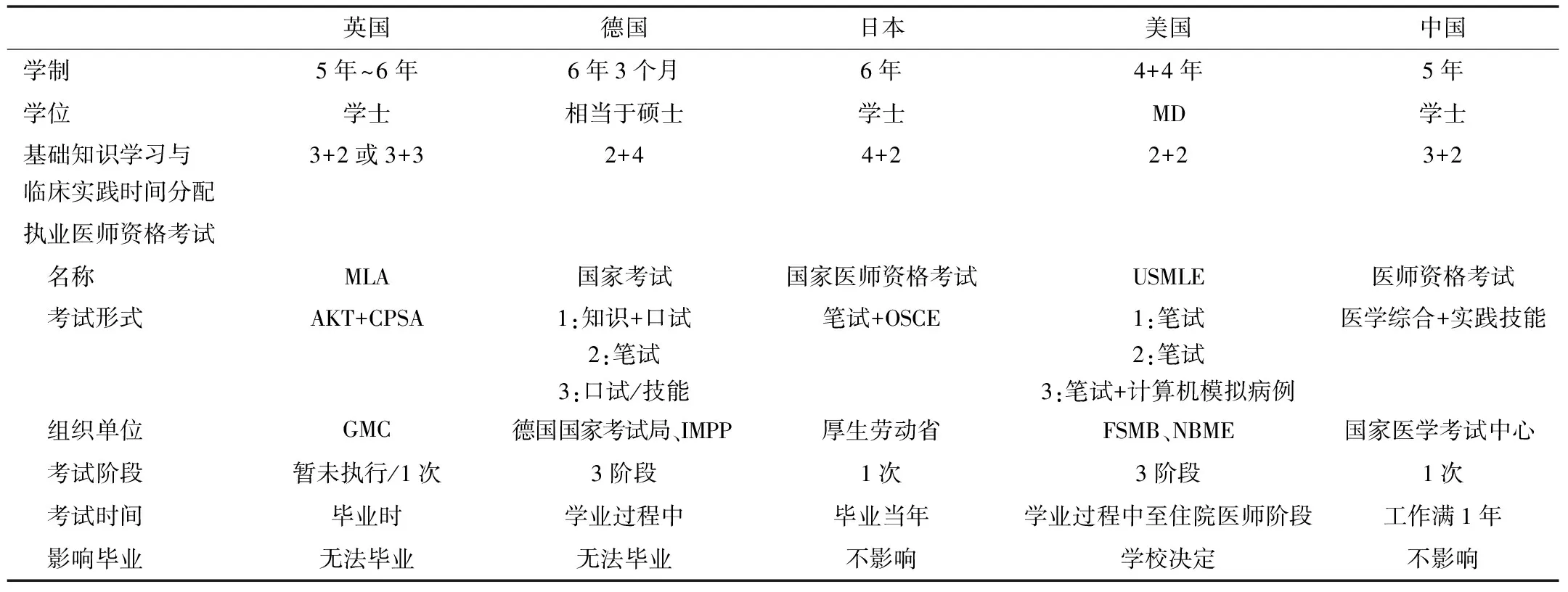
表2 各国医学教育基本学制、学位及执业医师资格考试比较情况
3 医学课程与教学体系的比较
GMC推荐英国医学院校使用整合课程方式进行教学。英国的医学院校主要采用基于问题的学习(problem-based learning,PBL)、基于案例的学习(case-based learning,CBL)、基于探究的学习(exploration-based learning,EBL)等以学生为中心的教育教学方法。“开放式探究”“以小组形式开展工作,通过案例来思考所需的知识和技能”这些教学设计帮助学生更深入地学习知识,开展研究工作。一些院校采取多或跨专业的学习(multi or inter-professional learning)课程的形式教授涉及两个或多个专业共同学习相同的内容,不仅关注学科知识,还关注培养学生沟通、团队合作和解决问题的能力、个人责任感和对他人的尊重意识[23]。
德国教育主管部门明确要求医学本科教育以实践和应用为导向[24]。2009年起,德国联邦政府指定德国医学会(Bundesärztekammer,GMA)与德国医学院协会(Medizinischer Fakultätentag,MTF)共同开始制定《基于能力的国家医学学习目标目录》(NationalerKompetenzbasierterLernzielkatalogMedizin,NKLM)[25],并描述核心课程以及所有医学生应具备的能力。NKLM 1.0版于2015年发布,2021年该文件发布了2.0版。2017年德国IMPP完成了以能力为导向的学科目录与教师教学和考试以及国家考试工作的对接工作。
日本文部科学省自2001年起,推行“医学教育典型核心课程”,至2016年期间历经四次修订,逐步引导本国全体医学院校在课程设置、建设整合课程、职业精神培养和科研意识以及结构化的学生能力培养方面进行规范和探索。形成了基于能力的医学人才培养框架,范围涵盖了医学生基本素质、医疗及社会、医学基础知识、器官系统、生命发展、疾病的诊断治疗、临床实习要求等内容[26-29]。
美国医学院校协会正在倡导实践以能力为导向的医学教育[30]。在此背景下,美国的医学院校正在整体朝着缩短临床前学习时间、将更多的基础科学和临床内容进行结合、使学生尽早地参与临床工作的方向设计课程。同时,与社会和行为健康、学生专业身份形成、人群健康以及考试评价等方面的工作正在得到越来越多的院校的关注和创新发展[31]。美国的医学教学在基础课阶段主要采用基于器官系统的教学方式。课程中可信赖的专业活动(entrustable professional activities,EPA)的覆盖率一直在稳步增加[32]。美国高等医学教育率先采用计算机辅助教学、标准化病人、跨专业教育(interprofessional education,IPE)等教学方法,并得到了世界上许多国家的学习和效仿。
4 医学教育专业认证,质量保证制度的比较
美国LCME是美国和加拿大医学院教育项目的认证机构,由美国医学院校协会和美国医学协会(American Medical Association,AMA)共同支持建设,是独立于政府和医学院校之外非营利性的机构[33]。只有通过该组织认证的医学院校的学生才能参加美国USMLE和申请毕业后医学教育认证委员会(Accreditation Council for Graduate Medical Education,ACGME)所认证的住院医师项目。
英国对高等医学教育进行宏观管理的是英国GMC和英国高等教育质量保证局。英国GMC并不隶属于政府。该组织负责制定及管理全英国医师注册的相关事务、制定全科医师和专科医师的执业标准和英国医师执照的发放。英国GMC同时承担制定英国各类医学教育的标准,监控各医学院校的教学质量。英国GMC每年向各经过质量评估保障的院校和组织发布《年度质量保障总结》,对未能通过质量保障的院校提出需要改进的信息,并推迟对院校的核准认证,直至院校达到要求。
日本2012年起建立医学院校的认证评估制度,形成了一套政府立法、大学自我评价、第三方评估参与的多元化教育质量保障体系。该制度要求每个大学医学部每年进行自我评估,并将自我评估报告在学校网站上公示,通过这种形式提升医学院校的内部质量[34]。日本医学教育评价机构(Japan Accreditation Council for Medical Education,JACME)于2015年12月成立,负责日本的医学专业认证评估工作。其使用的认证标准总体倾向于对教育质量进行满意度认证并提出整改意见,再督促整改[35]。2017年世界医学教育联合会(World Federation for Medical Education,WFME)通过了对日本医学教育评价机构的认证。截至2022年2月,日本医学教育评价机构对本国63所医学院校进行了医学专业认证[36]。
中国于1993年制定《普通高等医药院校本科教学工作(合格)评价方案》,开始对医学院校进行评估。2008年中国教育部临床医学专业认证工作委员会(以下简称“委员会”)成立,负责推进临床医学专业认证工作,成为我国唯一的官方医学教育认证机构。委员会目前执行的《中国本科医学教育标准——临床医学专业(2016版)》与全球标准一致,由10个主要领域、40个亚领域共计113条基本标准和80条发展标准组成。委员会于2020年6月获得WFME的机构认证。截至2022年4月,全国已有129所医学院校通过了临床医学专业第一轮认证,这项工作得到了政府和院校的广泛肯定。
5 差距与对策
进入新世纪以来,我国落实立德树人根本任务,把医学教育摆在关系教育和卫生健康事业优先发展的重要地位,医学教育创新发展取得很大成绩。我国从2008年开始按照世界医学教育标准实施中国的临床医学专业认证制度有力地保证了医学教育质量,得到WFME高度认可;从1999年开始实施国家医师资格考试制度有力地保证了医学人才质量。面向“到2030年,建成具有中国特色、更高水平的医学人才培养体系”的目标,意义重大,任务艰巨。通过资料的收集和整理,与发达国家相比,能够发现我国医学教育办学体制机制仍然存在一些差距,值得引起深思。
5.1 与精英医学教育之间差距依然比较大
英国、德国、日本和美国院校年招生为100人~300人,体现了基于精英医学教育的招生理念。我国院校临床医学专业年招生人数平均在600人,一些院校甚至超过1 000人。“国际医学界认为医师过多,会导致医疗品质的下降。”[37]医生的工作关系到人的生命,医学本质属性的特殊性要求医学教育培养的人应该是能够承担重要社会责任的精英专家。我国应当在满足医疗服务需求的基础上,继续严格控制院校的临床医学专业招生数量,严格控制医学院校的开办数量和质量,逐渐摸索一套适合我国医药卫生需求的精英医学教育体制。
5.2 未设置医学专业入学考试/面试
通过资料整理发现,四个国家在医学生的招生录取过程中或设置针对医学专业特点进行的专门考试或专门的面试,考察判断学生学习医学专业的适应性和倾向,从专业角度帮助学生选择适合的职业,也在一定程度上控制生源质量。中国的高考是医学院校招录医学生的几乎唯一方式,在保持选拔公平的同时,还没有做到有效地选拔适合投身医学事业的学生。
5.3 医学专业学制偏短,专业学习时间不充足
在国际医学教育领域的共识中,长学制是一项医学教育的基本规律和要求。有数据显示世界各国院校医学教育学制中为6年及以上学制的占73%[38]。在美国,完成医学教育的院校教育阶段实际上至少前后历时8年;与我国同样以高中毕业作为医学院入学起点的德国和日本,院校教育时长均为6年,英国5年~6年。我国目前主体的医学专业学制为五年制。而目前所设置的“5+3”学制和少数的八年制主要是由于设计在学生毕业时可以取得硕士、博士学位的原因而延长了学习时间。在院校教育期间,专业理论课程、实践课程授课课时紧张的问题事实上长期存在,这使得课程设计、教育评价模式开展、学生学习压力感受等方面都受到了限制或影响。
5.4 硕士研究生考试的设置对实习质量造成影响
尽管授予的学位不同,英国、日本、德国、美国实行的都是一次性学位授予制度,没有额外的学位考试要求(个性化除外)。我国临床医学专业毕业生毕业时获得学士学位,两条途径进入毕业后教育(住院医师规范化培训),一部分直接进入住院医师培训,绝大部分学生更倾向通过硕士研究生招生考试进入毕业后教育,在参与住院医师规范化培训同时获得更高的学历,满足就业时用人单位需求。我国硕士研究生考试时间统一设在毕业时间的半年前,学生受到升学压力影响,往往选择挤占临床实习时间甚至放弃实习时间进行复习,这种状况不仅浪费了教学资源,而且直接影响了学生的毕业实习质量。
5.5 有空间提升执业医师资格考试制度的设计
德国、日本、美国均建立了多阶段教育评价或多阶段资格考试,并设置了限制或淘汰机制,这样的制度保证了学生满足在各阶段的能力要求,具备较强的学习能力。不仅促进医学生主动学习,也直接反映了院校对教学质量的严格要求。目前我国的执业医师资格考试设置在本科毕业后的一年,在院校教育期间没有统一的分阶段质量控制制度,没有形成通过多阶段考试评价学生学习质量和进入下一学习阶段的学习资格的形式,还未能实现临床医学教育质量的均质性评价。
近年来我国提出了“将执业医师资格考试通过率作为评价医学人才培养质量的重要内容”,2021年对执业医师资格考试通过率连续3年(2018年~2020年)均低于50%的13所高校调减了临床医学专业招生计划。这也成为从政府管理角度对我国医学教育质量控制的有效措施。
5.6 医学课程体系差距大
中国大部分的医学院校目前依然主要推行的是以“学科为中心”的课程体系,缺乏基于能力导向的课程改革。有受到教学场地有限、招生规模大、师资不充分等因素的影响,也有医学教育改革理念落后的原因。目前,我国院校教育阶段医学专业理论课程的大多依然以讲授为主,辅以以问题和以案例为中心等教学形式。尽管有许多院校的许多课程尝试整合课程的教学,然而常常只在少数教改试点班进行,大规模推广进程缓慢。越来越多的基础医学教师的教育背景并非医学专业,也影响了基础与临床课程整合的实施。尽管在近年来我国也出现了一批关于临床医生岗位胜任力的研究成果,以岗位胜任力为导向推进课程设计和考核评价改革仍处在分散尝试和实验的阶段。
我国的医学教育与发达国家相比依然存在差距,需要在发现问题、分析问题的基础上结合国情,借鉴经验,尽快地使问题在体制机制方面得到调整和改进,从而更好地保障医学人才选拔、培养、质量控制的全过程,为到2030年建成具有中国特色、更高水平的医学人才培养体系,为健康中国国家战略而奋斗。
