无痛内镜下冷切除术在老年患者5~9mm扁平无蒂结直肠息肉治疗中的临床应用价值*
2022-09-03杜鑫杨永俊邸军
杜鑫,杨永俊,邸军
(开封市人民医院消化内科,河南开封 475000)
结直肠癌严重威胁着人类的健康,我国结直肠癌的发病率及死亡率均在恶性肿瘤的前五位[1]。多数结直肠癌由结直肠息肉演变而来,特别是腺瘤样息肉更易癌变[2]。早发现、早诊断和早切除有利于预防及减少结直肠癌的发生[3]。有研究[4]指出,结直肠息肉发病率的最高年龄段在40~79 岁,而在60~69 岁中达到高峰。因此,老年人更应该重视肠镜检查及息肉切除。目前,常见的肠道息肉切除方法有很多,根据息肉的位置、大小和形态等情况,可行活检钳钳除、内镜氩等离子体凝固术、圈套器切除、内镜下黏膜切除术及内镜黏膜下剥离术等。国内外相关研究[5-6]指出,对于直径在5~9 mm 的结直肠息肉可采用冷切除术,此方法安全、有效,且并发症少,但针对老年人结直肠息肉冷切除术的研究较少。本研究旨在研究≥60 岁以上老年5~9 mm 扁平无蒂结直肠息肉患者行冷切除术的有效性,以期为临床提供参考。
1 资料与方法
1.1 一般资料
选取2020年4月1日-2021年3月31日本院内镜中心行无痛肠镜检查并发现直径为5~9 mm的扁平无蒂结直肠息肉的124例老年患者作为研究对象,按照随机数表法分为研究组(n=64) 和对照组(n=60)。研究组中,男34 例,女30 例,年龄60~85 岁,平均(71.0±5.2)岁;对照组中,男32 例,女28 例,年龄60~83 岁,平均(72.0±4.9)岁。两组患者性别、年龄和体重指数(body mass index,BMI) 等一般资料比较,差异无统计学意义(P>0.05);两组息肉直径和息肉位置比较,差异无统计学意义(P>0.05),具有可比性。见表1和2。
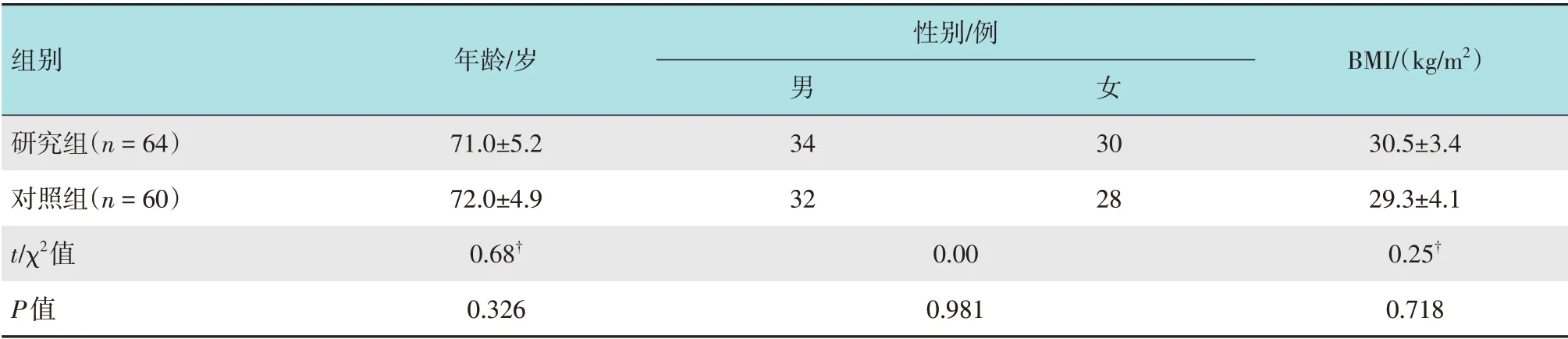
表1 两组患者一般资料比较Table 1 Comparison of general information between the two groups

表2 两组息肉资料比较Table 2 Comparison of polyp data between the two groups
纳入标准:①年龄≥60 岁;②术前内镜结果诊断为结直肠息肉,且息肉直径为5~9 mm,无蒂。排除标准:①合并炎症性肠病、黑斑息肉病及家族性息肉病者;②术前1周有口服阿司匹林肠溶片和华法林等抗血小板聚集及抗凝药物者;③有严重心肺功能疾病和(或)血液疾病等不能耐受无痛肠镜检查及治疗者。所有患者术前均知晓内镜下息肉切除的相关术式、存在的风险及并发症,并在术前签署知情同意书。本研究经本院伦理委员会审批通过。
1.2 术前准备
所有患者均完成血常规、凝血功能、传染病筛查和心电图等常规检查,术前血压控制在160/100 mmHg以下。所有患者需提前1 d预约,由内镜中心护士对患者进行饮食及用药指导,考虑到部分老年人有便秘的情况,要求两组患者检查前1 d 进食半流质无渣饮食,检查当天禁食,口服复方聚乙二醇电解质散4盒兑3 000 mL水,同时口服二甲硅油祛泡剂进行肠道准备,直至排出清水样便,必要时可给予灌肠治疗。
1.3 操作器械
PENTAX 主机(型号:EPK-i7000),PENTAX 电子结肠镜(型号:EC38-i10M),圈套器(生产厂家:常州久虹医疗器械有限公司,型号:JHY-SD-23-230-30-A1),德国爱尔博高频电刀。
1.4 手术方法
所有操作均由同一名资历较高的内镜医生及护士配合完成。医师在无痛肠镜下实施手术治疗,给予患者吸氧和心电监护。两组均进镜至回肠末端,研究组发现息肉后,调整镜身位置,从附件孔道进入圈套器,使圈套器套取病变边缘约2 mm 的正常组织,嘱助手逐渐收紧圈套器,根据病变情况适当调整圈套的位置,直至圈套住整个病变后,嘱助手快速收紧圈套器对息肉进行机械性切割,随即将切除标本吸出;对照组发现息肉后,首先应用甘油果糖+亚甲蓝混合液在息肉基底部行黏膜下注射,使病变充分抬举,用圈套器圈套息肉的根部后逐渐收紧,采用高频电切除术将息肉切除,标本取出。
1.5 术后处理
所有患者术后卧床休息,禁食24 h后无腹痛、腹胀和便血等情况,开始进食无渣半流质饮食,3 d 后可逐渐过渡至正常饮食,2周内避免剧烈运动,半年后复查肠镜。
1.6 观察指标
观察两组患者息肉切除时间(发现息肉后,从附件孔道送入器械开始,至息肉切除后标本取出的时间)、术中出血情况(操作过程中持续1 min以上的出血)、术后并发症(出血、穿孔、腹痛和腹胀)、一次性完整切除率(内镜下一次性成功切除完整病变的概率)和手术费用。
1.7 统计学方法
选用SPSS 22.0统计软件进行数据分析。计量资料以均数±标准差(±s)表示,两组间比较行独立样本t检验;计数资料以例(%)表示,行χ2检验或Fisher 确切概率法。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者手术相关情况比较
两组患者共切除息肉174 枚。其中,研究组90枚,对照组84 枚。研究组息肉平均切除时间(3.8±0.6)min,明显短于对照组的(5.4±0.4)min,两组患者比较,差异有统计学意义(P=0.020);研究组手术费用明显少于对照组,差异有统计学意义(P=0.030)。两组均有2 例出现术中出血,差异无统计学意义(P=0.948);两组息肉标本回收率、一次性完整切除率及病理类型比较,差异均无统计学意义(P>0.05)。见表3和4。

表3 两组患者手术相关情况比较Table 3 Comparison of operation related information between the two groups
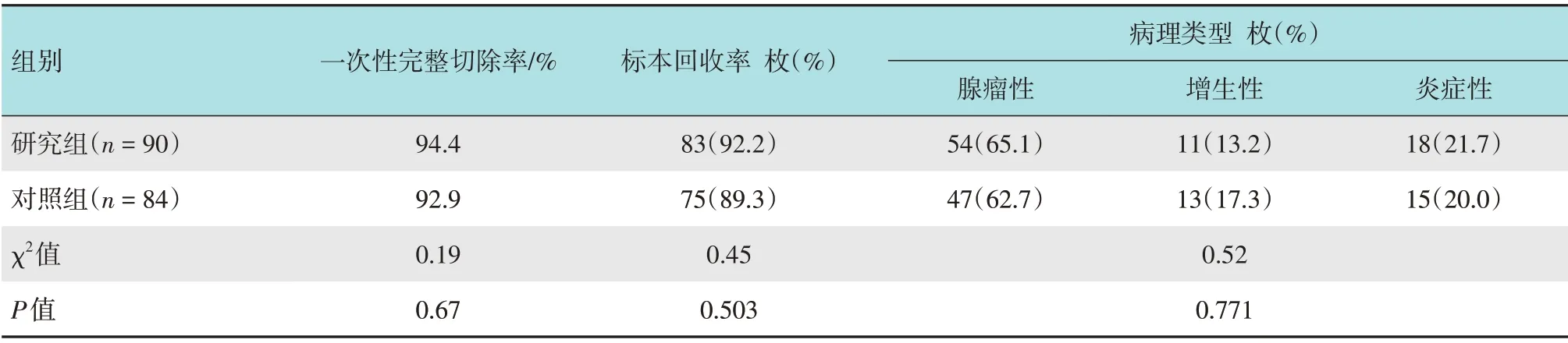
表4 两组息肉手术相关情况比较Table 4 Comparison of polyp operation related information between the two groups
2.2 两组患者术后并发症比较
两组患者均未发生穿孔。术后并发腹痛和出血比较,差异无统计学意义(P>0.05);研究组术后发生腹胀的情况明显少于对照组,差异有统计学意义(P=0.020)。见表5。
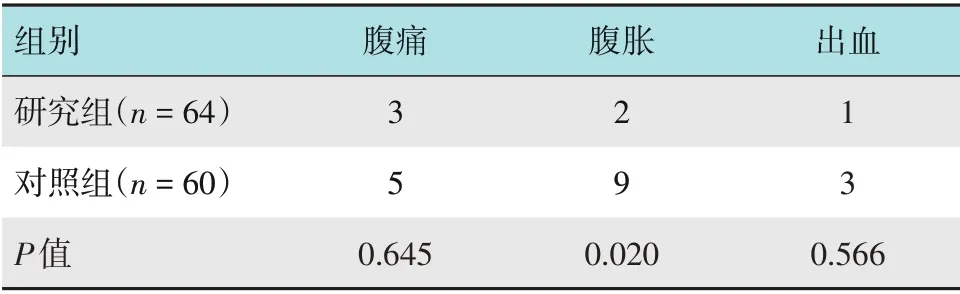
表5 两组患者术后并发症比较 例Table 5 Comparison of postoperative complications between the two groups n
3 讨论
随着人们对自身健康关注度的提高,越来越多的人认识到结直肠息肉的危害,特别是随着年龄的增长,结直肠息肉的癌变风险也随之增加。对于老年人来说,发现息肉,特别是腺瘤样息肉,均应实施内镜下切除,从而避免其进展为肿瘤。无痛内镜的发展很大程度上消除了患者的恐惧和不适感[7],有利于内镜下操作顺利进行,老年患者接受度高。因此,本研究均在无痛肠镜下进行。临床中,对于直径<5 mm 的息肉多采用活检钳钳除,但对于直径≥5 mm的息肉,利用活检钳钳除容易残留,常导致息肉复发,甚至可能增加结直肠癌的发生风险[8-9]。近年来,内镜息肉冷切除术逐渐被大家所接受并应用于临床[10]。为进一步研究老年患者行冷切除术的疗效,本研究选择124例老年扁平无蒂结直肠息肉患者作为研究对象,息肉直径为5~9 mm,分别采用冷切除术及黏膜下注射后,行高频电切除术进行治疗,由于研究组不需要黏膜下注射及高频电刀等设备,操作步骤相对简单,手术时间明显短于对照组,手术费用明显少于对照组,差异均有统计学意义(P<0.05);冷切除术是利用圈套器对息肉进行机械性切割,切除后会有渗血,冲洗创面后观察,1 min 后仍有2 例出血,可能与老年患者黏膜脆性增加有关;对照组行黏膜下注射应用圈套器行高频电切除,术中出血2例,可能与高频电对创面造成电灼伤有关,术中出血创面给予去甲肾上腺素稀释局部喷洒并给予钛夹夹闭后,均未再出血;两组息肉标本回收率、一次性完整切除率及病理类型方面比较,差异均无统计学意义(P>0.05);术后两组患者并发腹胀的情况比较,差异有统计学意义(P<0.05),可能与对照组治疗时间长、术中充气较多有关;两组患者术后均无穿孔发生,术后出血共4例,其中,对照组出血3例,出血发生率为5.0%,这与DOBROWOLSKI等[11]的报道相符。国外有研究[12]显示,电凝是迟发性出血的高危因素。本研究发生术后出血的4 例患者中,3 例有高血压病史,且平时血压控制欠佳。WATABE等[13]的研究发现,高血压会使息肉切除患者面临更高的迟发性出血风险。对此,笔者将在下一步的研究中进行观察和探讨。
本研究存在样本量较小的局限性,还需进一步行多中心和大样本的前瞻性研究,并分析患者基础病情况、术后复发及住院时间等因素,为老年患者扁平无蒂结直肠息肉实行冷切除术的安全性及有效性提供更充分的依据。
综上所述,冷切除术治疗老年患者5~9 mm扁平无蒂结直肠息肉与传统黏膜下注射后行高频电切除相比,缩短了手术时间,减少了手术费用,操作简便,无需内镜下黏膜注射,避免了可能引起的血肿和出血等情况,且冷切除术不需通电,无需高频电装备,不会对周围正常组织造成电灼烧伤,更有效地减少了术后并发症,安全性更高,同时还保证了一次性完整切除率,值得临床推广应用。
