影响脓毒症并发ARDS的相关因素分析及防治策略探究
2022-08-25陈钰许明郑亮
陈钰,许明,郑亮
(信阳市中心医院 重症医学科,河南 信阳 464000)
脓毒症是全身炎症反应综合征[1]。根据脓毒症3.0 诊断标准,我国每年约有250 万新发病例,70 万死亡[2]。而急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)是脓毒症常见的并发症,具有起病急、进展快、病死率高等特点[3]。据报道显示,脓毒症合并ARDS 的发病率高达25%~50%,病死率约为44%[4]。目前临床主要采用机械通气治疗降低病死率,但治疗效果仍不理想,且可影响预后,因此本研究分析脓毒症发生ARDS 的因素,并进行防治策略干预,旨在为临床提供参考,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析信阳市中心医院2020 年3 月至2022 年3 月收治的102 例脓毒症患者临床资料。纳入标准:①脓毒症符合《中国脓毒症/脓毒性休克急诊治疗指南》[5],ARDS 符合柏林诊断标准[6];②年龄≥18 岁,入院≥72 h,脓毒症诊断≤6 h;③临床资料完整。排除标准:①器质性疾病;②恶性肿瘤终末期者;③免疫系统、血液系统疾病;④创伤引起的失血性休克;⑤临床资料不全者。根据是否并发ARDS 分为ARDS 组30 例和非ARDS 组72 例。
1.2 研究方法
收集患者临床资料:年龄、性别、体质量指数(BMI)、序贯器官衰竭评分(SOFA)、急性生理学与慢性健康状况评分Ⅱ(APACHEⅡ)、住院时间、感染性休克、通气时间和吸烟、饮酒、高血压、脑血管、冠心病、糖尿病及慢性阻塞性肺疾病(COPD)病史和尿素氮(BUN)、血肌酐(Scr)、白蛋白(ALb)、血肌酐(SCr)、血小板(PLT)、血小板分布宽度(PDW)、红细胞分布宽度(RDW)、氧分压、二氧化碳分压及氧合指数。
1.3 观察指标
采用AU5800 全自动生化分析仪测定BUN、Scr、ALb、SCr;采用全自动血球计数仪SF-3000测定PLT、PDW、RDW 水平,操作过程中严格按说明书进行;采用动脉血氧分压仪测定氧分压、二氧化碳分压及氧合指数;BMI=体质量(kg)/身高2(m2)。
1.4 统计学方法
选用统计学软件SPSS 20.0 分析和处理数据。计量资料以均数±标准差()表示,行t检验;计数资料以百分率(%)表示,行χ2检验;采用多因素Logistic 回归分析影响因素。P<0.05 为差异有统计学意义。
2 结果
2.1 脓毒症并发ARDS 的单因素分析
单因素分析显示,APACHEⅡ评分、SOFA 评分、感染性休克、住院时间、机械通气时间、PLT、PDW、RDW 与脓毒症并发ARDS 有关(P<0.05),年龄、性别、BMI、吸烟、饮酒、高血压、脑血管、冠心病、糖尿病及COPD 病史和BUN、SCr、ALB、Scr、氧分压、二氧化碳分压、氧合指数与脓毒症并发ARDS 无关(P>0.05)。见表1。
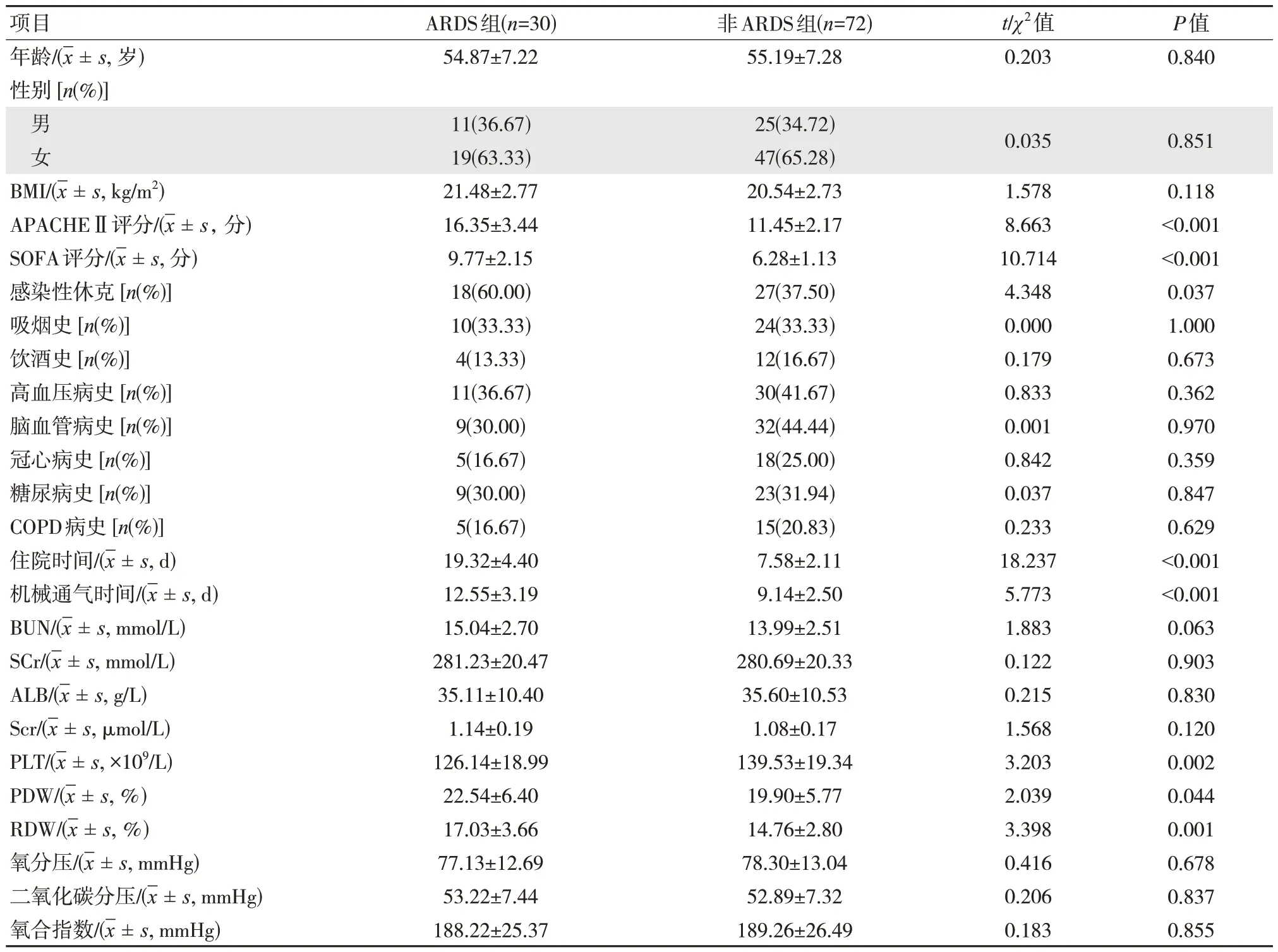
表1 脓毒症并发ARDS 的单因素分析
2.2 脓毒症并发ARDS 的多因素分析
将表1 单因素分析中差异有统计学意义(P<0.05)的影响因素设为变量进行赋值,多因素logistic 回归分析显示,APACHE Ⅱ评分(1.435,95%CI:1.163~1.770)、SOFA 评分(1.430,95%CI:1.171~1.747)、感染性休克(1.451,95%CI:1.149~1.832)、机械通气时间(1.406,95%CI:1.123~1.762)、PLT(=1.401,95%CI:1.116~1.758)、PDW(=1.390,95%CI:1.136~1.700)、RDW(=1.397,95%CI:1.102~1.770)为脓毒症患者并发ARDS 的独立危险因素(P<0.05)。见表2。
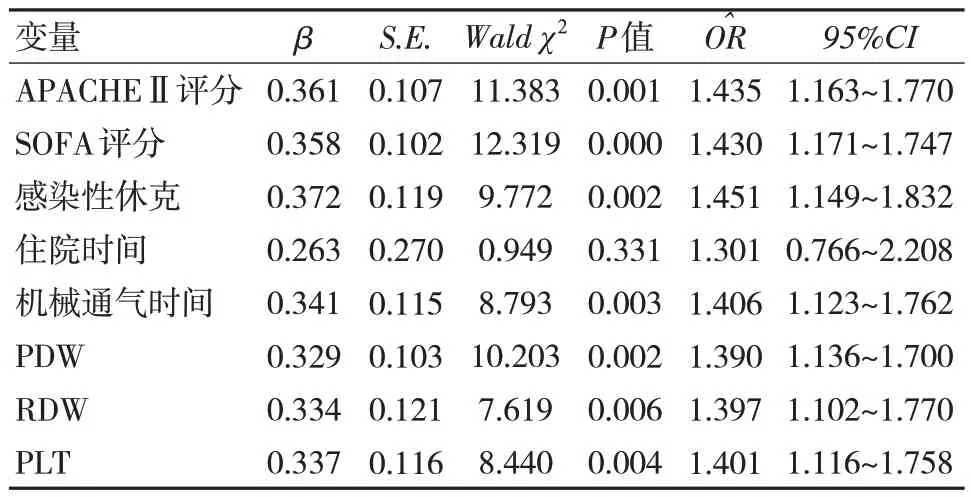
表2 脓毒症并发ARDS 的多因素分析
3 讨论
脓毒症是临床常见的急危重症,近年来,我国脓毒症发病率逐渐上升,可导致多器官受累,其中ARDS 是脓毒症常见并发症,表现为顽固性低氧血症、进行性呼吸窘迫和非心源性肺水肿,是导致患者死亡的主要原因,因此有效防止ARDS是改善脓毒症预后的有效手段[7]。刘海梅等[8]报道显示,31.82%的脓毒症患者发生ARDS。而本研究结果显示29.41%的脓毒症患者发生率ARDS,提示脓毒症患者并发ARDS 率较高,但低于上述学者报道,考虑与纳入脓毒症的严重程度有关。
薛洪刚[9]研究显示,脓毒症并发ARDS 的患者APACHEⅡ评分、SOFA 评分高于未并发ARDS的患者。而本研究也证实了这一观点,且多因素logistic 回归分析显示,APACHEⅡ评分、SOFA 评分为脓毒症并发ARDS 的危险因素,本研究进一步分析其原因可能为:APACHEⅡ可评估病情严重程度及预后;SOFA 可动态反应器官功能变化,APACHEⅡ评分、SOFA 评分越高的患者病情越严重,且易发生器官功能损伤,因此并发ARDS 的几率较高,因此临床应监测脓毒症患者病情严重程度。同时单因素分析显示,ARDS 组感染性休克发生率高于非ARDS 组,提示感染性休克与ARDS有关,且多因素logistic 回归分析显示,感染性休克是脓毒症并发ARDS 的危险因素,这是由于感染性休克患者的体液复苏过程可能因复苏过量、体液过负荷导致右心压力增加、肺水增多,最终导致ARDS 发生,因此临床应进行精确体液管理,以降低ARDS 发生。相关研究显示住院时间是脓毒症并发ARDS 的危险因素[10]。而本研究与上述研究不一致,考虑与纳入病例数较少有关。同时多因素logistic 回归分析显示,机械通气时间是脓毒症患者并发ARDS 的独立危险因素,究其原因:机械通气时间越长,肺水肿发生概率越高,进而导致ARDS 发生,因此建议临床尽量缩短机械通气时间。PLT 形态和功能变化与血栓发生发展相关;而PDW 代表血小板体积大小,血小板体积越大,含致密颗粒越多,活性越大,促血栓形成作用越强,因此,PDW 可反映血小板活化程度和血栓事件[11]。本研究结果表明,脓毒症并发ARDS组PDW 高于非ARDS 组,PLT 低于非ARDS 组,说明PDW 与脓毒症并发ARDS 发生也有关,分析原因为:脓毒症炎性反应激活凝血系统,血栓形成过程中消耗大量PLT,导致外周血小板减少,动员骨髓巨核细胞代偿性产生大体积PLT,补充外周循环中PLT 数量,引起PDW 升高。且本研究发现,RDW 在脓毒症合并ARDS 患者中明显增高,分析原因为:脓毒症合并ARDS 可加剧全身炎性反应,抑制红细胞成熟,影响骨髓功能,导致产生大量新的网织红细胞,引起RDW 增加,此外,ARDS 缺氧诱导的氧化应激降低成熟红细胞的存活率,缩短红细胞存活时间,导致网织红细胞进入外周血循环,因此,脓毒症合并ARDS 的RDW 水平更高[12]。且多因素logistic 回归分析显示,PDW、PLT、RDW 是脓毒症患者并发ARDS的独立危险因素,这是因为PDW、RDW 增高、PLT 降低可增加血液黏稠度,且肺微循环血流瘀滞,加重肺损伤,导致ARDS 发生,因此临床应制定合理的输注血小板方案,并可食用带皮花生,以促进PLT 生成,进而降低PDW、RDW。
综上所述,APACHEⅡ、SOFA、感染性休克、住院时间、机械通气时间、PLT、PDW、RDW 是脓毒症并发ARDS 的因素,临床应对其进行针对性干预,以降低ARDS。
