甲状腺癌首次行甲状腺全切除术后低钙血症影响因素分析
2022-08-25黄冬宁李振东刘宏伟
黄冬宁, 李振东, 刘宏伟, 王 静, 路 铁
中国医科大学肿瘤医院 辽宁省肿瘤医院 甲状腺头颈外科,辽宁 沈阳 110042
甲状腺全切除术为临床常见术式,术后低钙血症并发症的发生风险较高。 有研究报道,甲状腺手术后患者低钙血症发生率约为30% ~50%,而甲状腺全切除术后低钙血症的发生率更高[1]。 低钙血症可伴随明显的临床症状,轻者仅出现手足麻木感,重者可出现喉肌和膈肌痉挛,甚至危及患者生命[2]。 有研究报道,甲状腺全切除术后低钙血症的发生多由甲状旁腺腺体被误切或血供遭到破坏等导致,被称为甲状旁腺功能低下或减退[3]。 有学者认为,甲状腺全切除术后低钙血症的发生与多种因素有关,不能单纯用“甲状旁腺功能低下” 加以解释[4]。 本研究旨在探讨甲状腺癌首次行甲状腺全切除术后发生低钙血症的影响因素。 现报道如下。
1 对象与方法
1.1 研究对象 选取2021 年1—12 月辽宁省肿瘤医院收治的325 例首次行甲状腺全切除术的患者为研究对象。 纳入标准:首次接受甲状腺全切除术;术后病理结果明确;术前未接受过颈部放射性治疗等;术后至少随访6 个月。 排除标准:合并甲状旁腺功能亢进、慢性肾病、骨转移疾病者;既往有颈部手术史者;伴严重心血管疾病、免疫及血液系统疾病者;临床资料不完整者;伴甲亢、骨质疏松、其他肿瘤者。 根据患者术后1 周内的血钙浓度将患者分为正常组(n =162)与低钙血症组(n =163)。 本研究经医院伦理委员会批准。 所有患者均签署知情同意书。
1.2 治疗方法 所有患者均行甲状腺全切除术+双侧中央区淋巴结清扫。 采用纳米碳负显影技术进行术中甲状旁腺识别,同时使用精细解剖甲状腺外科被膜操作,将结扎血管和类似脂肪组织连同被膜一起推离甲状腺。 比较正常组与低钙血症组患者性别、年龄、家族史、切除侧别、病理类型、临床分期、合并桥本甲状腺炎、中央区转移情况、术前甲状旁腺激素(parathyroid hormone,PTH)降低、术前低钙、术前促甲状腺激素(thyroid stimulating hormone,TSH)升高、抗甲状腺过氧化物酶抗体(antithyroid peroxidase antibody,TPO-Ab)升高等。 血清PTH <15 ng/L 为低PTH;TSH >4.2 mU/L 为TSH 升高;TPO-Ab >34 IU/ml 为TPO-Ab 升高。 于术前3 d内,采集患者外周静脉血,以3 000 r/min 离心15 min,留存血清。 采用电化学免疫发光法检测患者PTH、血钙浓度。 TSH、TPO-Ab 采用德国罗氏Cobas6000 自动生化分析仪检测。
1.3 统计学方法 采用SPSS 19.0 统计学软件对数据进行处理。 计数资料用例(百分率)表示,组间比较采用χ2检验。 采用多因素Logistic 回归分析明确甲状腺癌首次行甲状腺全切除术后低钙血症的影响因素。 以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较 两组患者性别、年龄、家族史、肿瘤侧别及中央区转移、术前低钙、术前低PTH、术前TSH 升高比例比较,差异均无统计学意义(P>0.05)。 两组患者病理类型及合并桥本甲状腺炎、临床分期T4 期、TPO-Ab 升高比例比较,差异均有统计学意义(P<0.05)。 见表1。
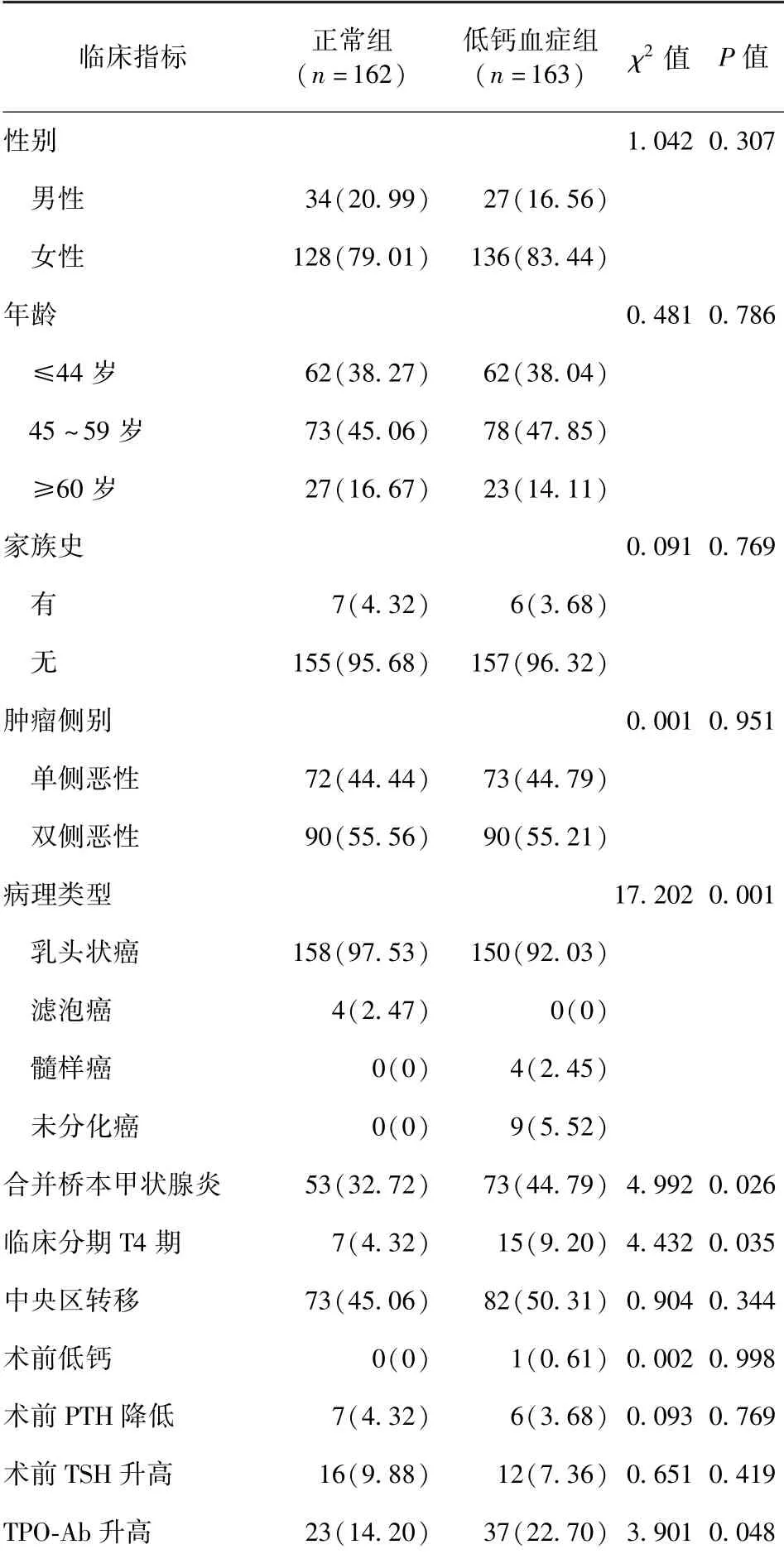
表1 两组患者一般资料比较/例(百分率/%)
2.2 多因素Logistic 回归分析 多因素Logistic 回归分析显示,病理类型、合并桥本甲状腺炎、临床分期均为甲状腺全切除术后发生低钙血症的影响因 素(P<0.05)。 见表2。
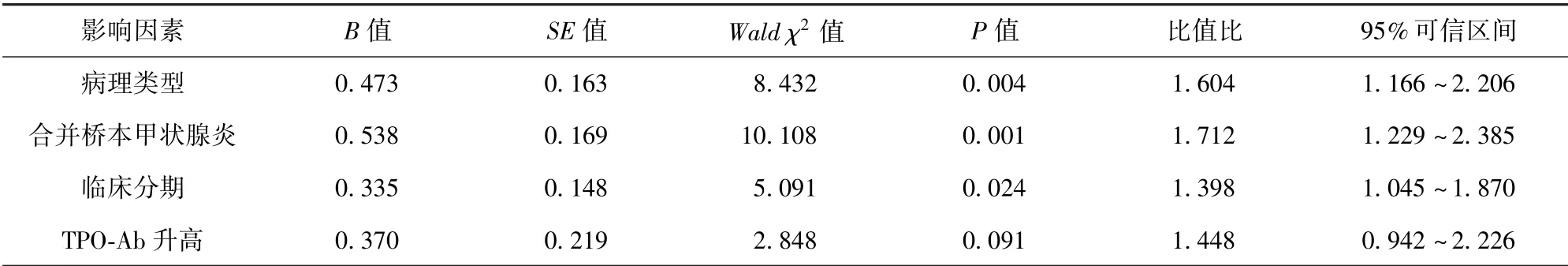
表2 多因素Logistic 回归分析
3 讨论
低钙血症可分为暂时性低钙血症与永久性低钙血症,本研究纳入的325 例接受甲状腺全切除术患者中发生低钙血症者,均为暂时性低钙血症,未发现永久性低钙血症。 本研究纳入患者均进行精细解剖甲状腺外科被膜操作,实现了对甲状旁腺的较好保护,此为本研究中低钙血症患者均为暂时性而未出现永久性低钙血症的关键之一。 有研究报道,将有功能的甲状旁腺组织进行术中自体移植理论上可防止术后甲状旁腺功能障碍,但临床实际中该方法仍无法有效避免甲状腺全切除术后短期内低钙血症的发生,明确甲状腺全切除术后低钙血症的影响因素对降低该并发症的发生风险具有重要意义[5-7]。
本研究多因素Logistic 回归分析证实,病理类型、合并桥本甲状腺炎、临床分期均为甲状腺全切除术后发生低钙血症的影响因素(P<0.05)。 甲状腺癌有多种病理类型,其中,未分化癌、髓样癌的恶性程度较高,滤泡癌、乳头状癌的恶性程度相对较低。 恶性程度较高的甲状腺癌患者术后更容易出现低钙血症的原因可能为术中切除难度相对更大,且多需行颈淋巴结清除,更易造成甲状旁腺周围血管损伤,使甲状旁腺附近血供受到影响,从而增加了术后低钙血症风险[8-9]。 有研究报道,甲状腺癌手术患者的术后低钙血症发生率明显高于良性病变患者,证实病灶恶性程度会影响术后低钙血症发生风险[10]。 桥本甲状腺炎是一种特异性自身免疫性甲状腺疾病,多伴淋巴细胞浸润及滤泡细胞破坏[11]。 有研究发现,约50%桥本甲状腺炎患者存在亚临床甲状腺功能减退,且桥本甲状腺炎的存在会造成甲状腺组织充血水肿、体积增大及组织脆硬而易出血,且腺体与周围组织粘连更为紧密,使解剖间隙相对较模糊,解剖结构更为复杂,术中解剖、分离显露难度增加,造成手术时间延长及术中出血量增加,甲状旁腺损伤也会有所加重,引起术后水肿和血运障碍,使得该类患者接受甲状腺全切除术后发生低钙血症的风险增大[12-13]。 临床分期T4 期的病灶具有相对更强的侵袭性,且多存在肿瘤偏大、淋巴血管侵犯、被膜侵犯、甲状腺外扩张等情况,术中分离显露操作多,切除范围大,更易损伤甲状旁腺,造成术后低钙血症的高发[14-15]。 国外大样本调查证实,手术范围、淋巴结清扫与甲状腺手术后低钙血症发生有关,恶性程度与临床分期高的甲状腺癌患者更易出现低钙血症[16]。
基于本研究结果,对于存在高危因素的行甲状腺全切除术的患者,术前应严格掌握手术适应证,避免过度治疗。 预防性补钙也有利于控制甲状腺全切除术后血钙浓度。 此外,可通过超声、CT、磁共振等检查手段准确定位甲状旁腺,术中注意仔细辨认、分离和保护好甲状旁腺血供,清扫淋巴结时应探明甲状旁腺后再行清扫,减轻术中对甲状旁腺的损伤[17]。 有研究认为,通常甲状腺癌手术后,无论是否发生低钙血症,均会出现不同程度的PTH 水平降低,说明甲状腺手术会影响术后PTH 分泌情况[18-19]。 因此,术中应保留有血供的甲状腺被膜,避免甲状旁腺血供断流,并尽可能靠近甲状腺实质来结扎甲状腺下动脉末支,减轻手术对甲状旁腺血供的影响。 精细化被膜解剖法在甲状腺全切除术中的应用有利于仔细解剖、结扎进出腺体细小血管属支,并精准止血,避免出血污染手术视野,为准确辨认甲状旁腺创造了有利条件,使得甲状旁腺原位保留成为可能[20-21]。
综上所述,病理类型、临床分期、合并桥本甲状腺炎均为甲状腺全切除术后发生低钙血症的影响因素,对肿瘤恶性程度高、临床分期晚或伴有桥本甲状腺炎的高危患者,应加强术前评估,术中注重减轻甲状旁腺损伤,可以最大限度减少低钙血症的发生。
