淋巴结清扫对影像学诊断淋巴结阴性肝内胆管癌病人的预后影响
2022-08-22张荷月徐锋金添强王俊旗范津铭戴朝六
张荷月,徐锋,金添强,王俊旗,范津铭,戴朝六
中国医科大学附属盛京医院普通外科,辽宁 沈阳 110004
肝内胆管癌(intrahepatic cholangiocarcinoma,ICC)是来源于肝内胆管上皮细胞的恶性肿瘤,近年来发病率呈上升趋势[1]。根治性手术切除是目前唯一能够治愈ICC的手段,但术后淋巴结转移是影响病人长期生存的独立危险因素[2],故术前判断是否存在淋巴结转移对于能否根治性切除病灶及肿瘤分期尤为重要。目前术前判断淋巴结转移与否主要凭借影像学手段,对于影像学诊断淋巴结阳性的病人,已达成共识需要常规行区域淋巴结清扫(lymph node dissection,LND),但对于影像学诊断淋巴结阴性的病人是否需要常规行LND尚有争议[3]。鉴于此,笔者团队总结本中心数据,探讨LND对术前影像学诊断淋巴结阴性的ICC病人预后的影响,现报告如下。
资料与方法
一、一般资料
回顾性收集2014年1月至2019年9月在中国医科大学附属盛京医院普通外科行手术切除的ICC病人临床资料。依据纳入标准和排除标准筛选病例,将筛选出的病例按照是否行LND,分为LND组和淋巴结未清扫组(NLND组)。纳入标准:(1)术后病理证实为ICC;(2)行根治性(R0)切除;(3)术前影像学检查评估,无淋巴结转移。排除标准:(1)联合其他脏器恶性肿瘤切除者;(2)资料缺失及失访者;(3)死亡原因与疾病本身无关者。本研究的病例纳入流程见图1。本研究经中国医科大学附属盛京医院伦理委员会批准(批件号:2021PS593K),病人及家属均签署知情同意书。
二、相关定义
影像学诊断淋巴结阴性:指病人术前所有影像学检查如US、CT、MRI、PET-CT等均诊断淋巴结阴性。根治性切除:指完整切除肝内肿瘤病灶,术后病理证实肝内肿瘤病灶切缘阴性。
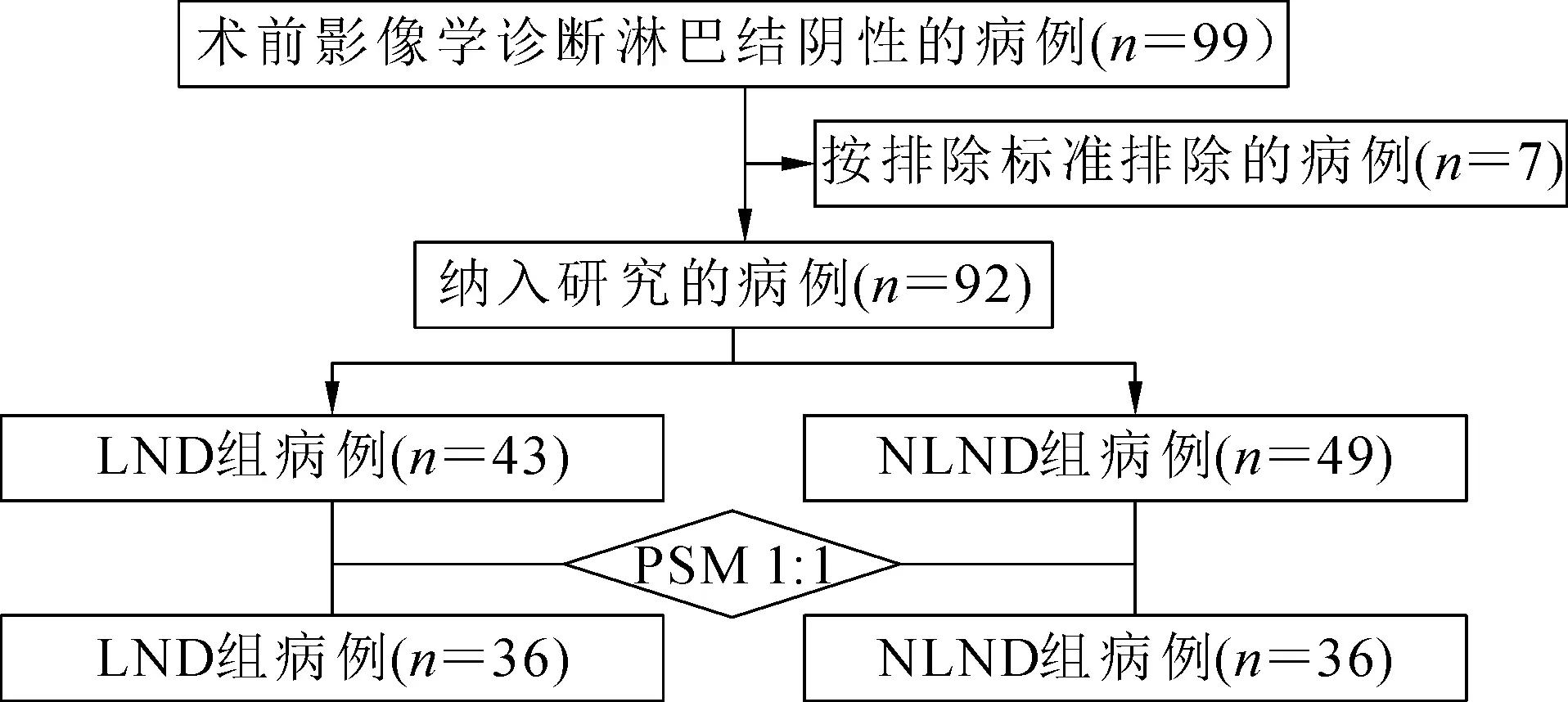
注:PSM.倾向性评分匹配;LND.淋巴结清扫;NLND.淋巴结未清扫。图1 纳入病人流程图
三、分析指标
收集资料如下:病人性别、年龄、肝病史、术前化验指标、术前影像学检查;术中指标(手术时间,术中出血量);术后指标(并发症,术后住院时间,引流管拔除时间);肿瘤指标(肿瘤位置、数目、大小,有无重要管道侵犯,病理类型,分化程度,淋巴结病理结果、个数、组别);随访资料(复发情况,复发时间和死亡时间)。
四、随访方式
病人术后复查项目包括化验(血生化,肿瘤标志物)和影像学检查(增强CT或增强MRI)。所有病人以门诊、住院和(或)电话随访,依据住院记录和(或)随访时家属陈述情况判定死亡原因是否与ICC复发转移有关。随访截至2020年10月31日。5例失访,1例死于外伤脑出血,1例合并胃癌,均予以排除。
五、统计学分析
结 果
一、病人基线资料
本研究共纳入92例ICC病人,其中LND组43例,NLND组49例。PSM前,两组病人肝炎、肝硬化、肝内胆管结石和CA19-9水平差异有统计学意义(P<0.05);两组在年龄、性别、CEA、Child-Pugh分级、分化程度、病理类型以及肿瘤数量、大小和位置等方面差异均无统计学意义(均P>0.05)。PSM匹配后,LND组和NLND组各36例,基线特征全部达到平衡(P>0.05),详见表1。
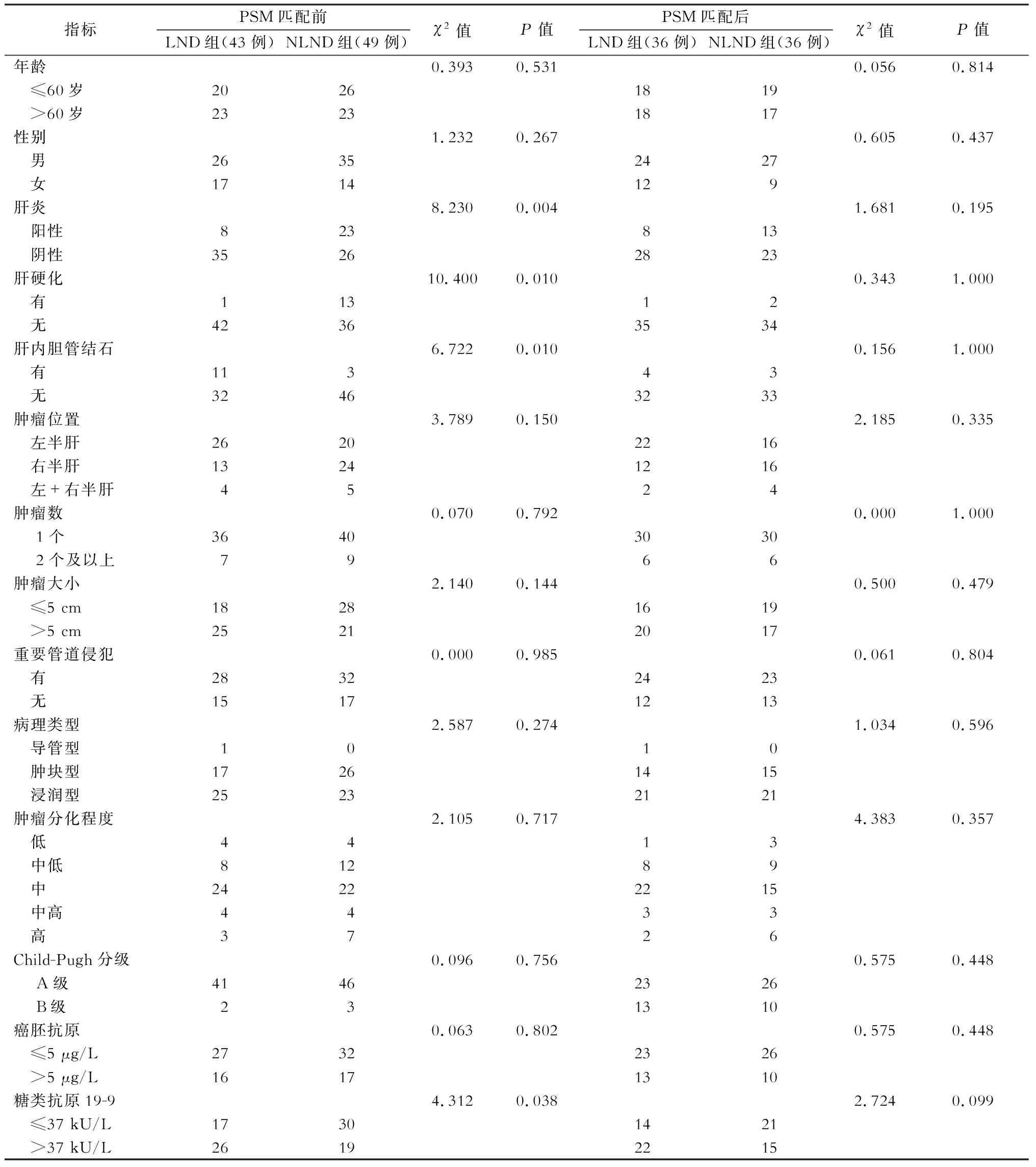
表1 倾向性评分匹配(PSM)前后病人临床特征及肿瘤特征(例)
二、PSM匹配前LND组与NLND组术中及术后情况比较
两组手术时间、术中出血量、术后并发症发生率、术后拔管时间、术后住院时间等差异均无统计学意义(均P>0.05)。两组病人的术后并发症包括发热、感染、胆汁漏、胸水、腹水、低蛋白血症等,按照Clavein分级均为Ⅰ级或Ⅱ级,所有出现并发症的病人均经保守治疗得以恢复。LND组中位无复发生存时间为13个月,NLND组为10个月(P=0.368);LND组中位总生存时间为20个月,NLND组为16个月(P=0.051),具体见表2。
LND组1、2年无复发生存率分别为50.2%、22.2%,NLND组分别为36.9%、15.4%(P=0.368);LND组1、2年总生存率分别为78.3%、38.5%,NLND组分别为61.5%、19.9%(P=0.051),具体见图2。
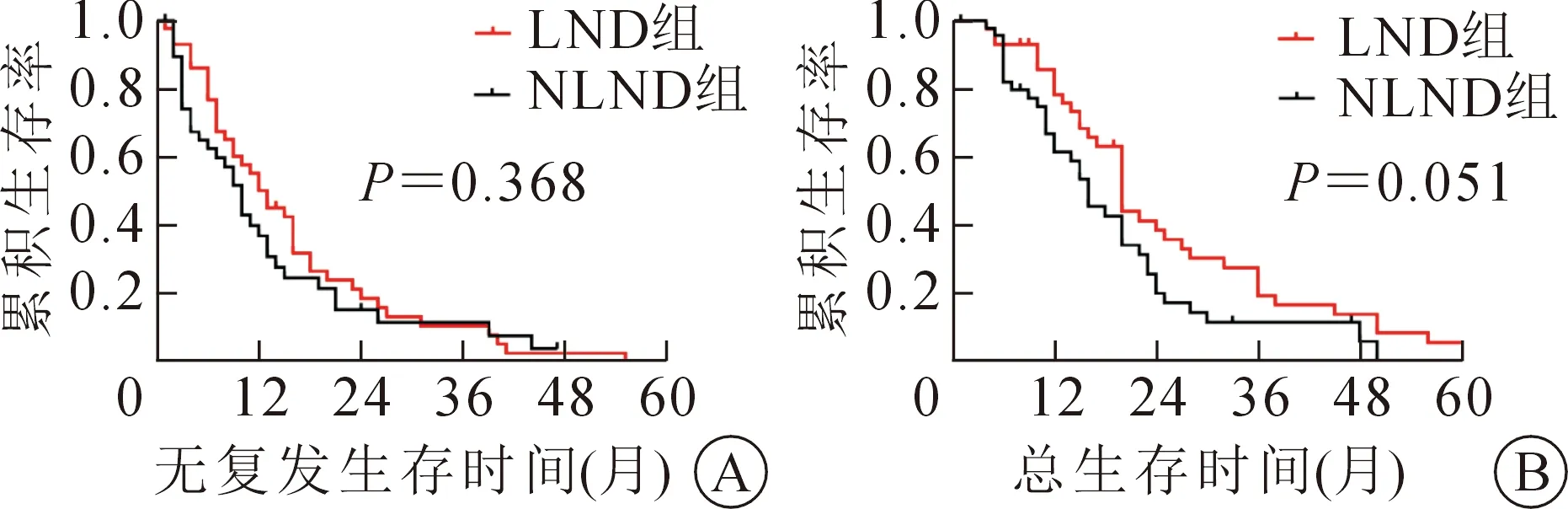
注:LND.淋巴结清扫;NLND.淋巴结未清扫。图2 倾向性评分匹配(PSM)前两组病人生存曲线 A.无复发生存时间曲线;B.总生存时间曲线
三、PSM后LND组与NLND组情况比较
PSM后两组平均手术时间、术后并发症发生率和术后住院时间,差异均无统计学意义(P>0.05);LND组术中出血量大于NLND组(P=0.049),LND组术后拔管时间长于NLND组(P=0.013),差异均有统计学意义;LND组中位无复发生存时间为13个月,NLND组为9个月(χ2=6.195,P=0.012);LND组中位总生存时间为20个月,NLND组为15个月(χ2=6.601,P=0.010),具体见表3。
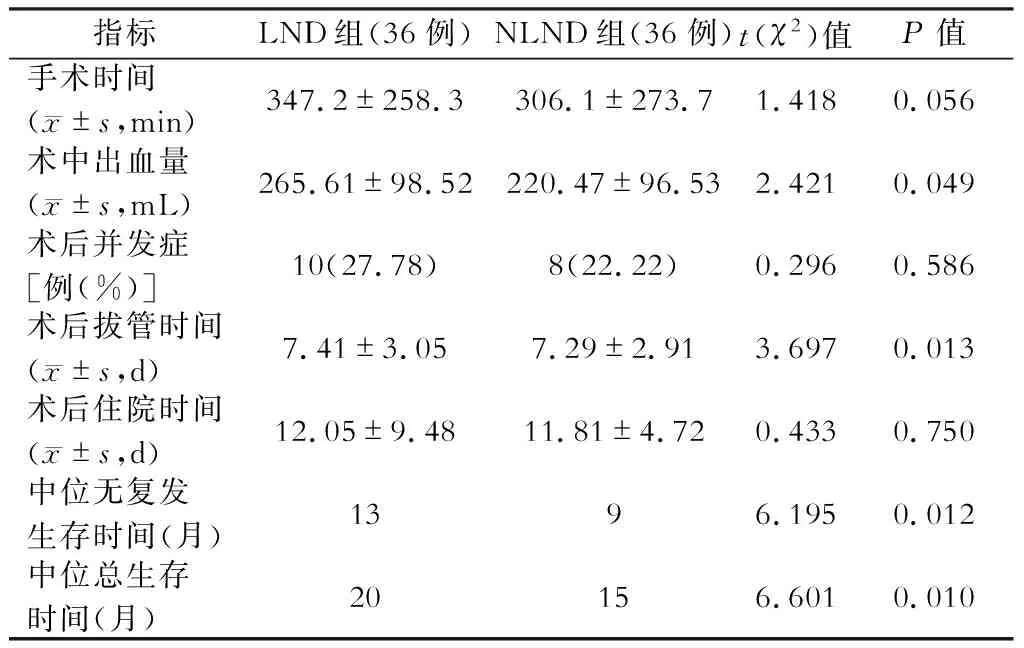
表3 倾向性评分匹配(PSM)后淋巴结清扫(LND)组与淋巴结未清扫(NLND)组术中及术后指标比较
LND组1、2年无复发生存率分别为54.6%、28.0%,NLND组分别为28.7%、9.6%(χ2=6.195,P=0.012);LND组1、2年总生存率分别为79.7%、37.2%,NLND组分别为60.4%、12.6%(χ2=6.601,P=0.010),具体见图3。
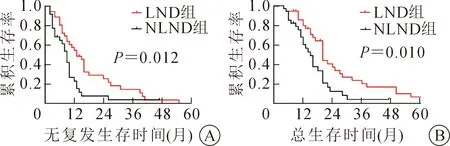
图3 倾向性评分匹配(PSM)后淋巴结清扫(LND)组与淋巴结未清扫(NLND)组病人生存曲线 A.无复发生存时间曲线;B.总生存时间曲线
四、LND组淋巴结转移与生存状态关系
LND组术后病理检查结果显示,淋巴结阳性率为44.19%(19/43)。根据淋巴结转移情况进一步分为转移组(LNDN1组,19例)和未转移组(LNDN0组,24例)。LNDN1组中位清扫淋巴结数为6枚(4~7枚),LNDN0组中位清扫淋巴结数为4枚(3~6枚),差异有统计学意义(P=0.018)。LNDN0组中位无复发生存时间为9个月,中位总生存时间为20个月;LNDN1组中位无复发生存时间为6个月,中位总生存时间为14个月;两亚组无复发生存时间及总生存时间差异均有统计学意义(P<0.05),具体见图4。

图4 淋巴结清扫组淋巴结阴性和阳性病人的生存曲线 A.无复发生存时间曲线;B.总生存时间曲线
讨 论
对于术前影像学诊断淋巴结阴性的ICC病人,根治性手术时是否需要常规行LND尚存争议[4]。临床上外科医生往往根据个人经验选择清扫或不清扫区域淋巴结。反对者认为预防性LND并不能使所有病人生存获益[5-6]。究其原因,目前LND延长ICC病人生存期的证据相对不足,且LND可能增加术中出血量及术后胆汁漏、乳糜漏等并发症的发生风险。因此,预防性LND争议的关键是如何平衡病人手术风险与生存获益。本研究结果显示,预防性LND能显著延长术前影像学诊断淋巴结阴性ICC病人无复发生存时间及总生存时间(P<0.05);LND虽会增加术中出血量、延长术后引流管拔除时间(P<0.05),但不会明显增加手术时间和术后住院时间,且无严重并发症发生(P>0.05)。这提示预防性LND对术前影像学诊断淋巴结阴性的ICC病人来说,获益大于风险,可以作为手术常规步骤施行。
ICC的特点之一是早期容易发生淋巴结转移。一项多中心研究显示,在接受LND的T1a和T1b期ICC病人中淋巴结转移率分别为24%和22%[7]。本研究中LND组淋巴结转移率高达44.19%(19/43)。因此,术中常规预防性LND有助于弥补影像学诊断淋巴结转移方面的不足[8]。季鸿翔等[9]也认为,对于无法明确淋巴结转移的ICC病人,当术前CA19-9水平较高、肿瘤较大时应积极地行LND,改善病人预后。除此之外,LND还有助于明确淋巴结分期、预测预后以及决定辅助治疗与否[2]。LND病人术后接受辅助治疗明显多于NLND病人[10];接受辅助化疗的ICC病人术后生存明显获益[11];因此,常规LND联合术后辅助治疗应成为ICC的常规治疗策略[12-13]。
目前多个ICC指南或专家共识对于LND的清扫范围和淋巴结检出数目仍存在争议。美国肝胆胰协会专家共识建议,术中常规行区域LND并且至少清扫3枚淋巴结[14-15];欧洲肿瘤内科学会建议,常规清扫肝十二指肠韧带内淋巴结[16];美国癌症联合委员会建议,常规清扫≥6枚淋巴结用于肿瘤分期[17];中国临床肿瘤学会于2019年提出,应常规清扫区域淋巴结(包括肝十二指肠韧带、肝总动脉和胰头周围),淋巴结检出数目不少于6枚[18]。本研究中,LND范围包括肝十二指肠韧带、肝总动脉和胰头后淋巴结,部分病例还清扫胃小弯侧淋巴结及腹腔干周围淋巴结;淋巴结阳性组中位淋巴结检出数目明显多于阴性组(6枚比4枚),说明增加淋巴结检出数目有助于提高淋巴结阳性率。
此外,ICC与部分肝细胞癌在影像学上不易鉴别,容易将ICC误诊为肝细胞癌[19]。本研究NLND组部分病人未行LND的原因是术前影像学诊断为肝细胞癌且术中未扪及肿大淋巴结。因此,笔者建议常规行术中快速冷冻病理检查,如病理结果为ICC,则应补行LND。
总的来说,LND能使术前影像学诊断淋巴结阴性的ICC病人生存获益,应成为此类病人的常规手术。
利益冲突所有作者均声明不存在利益冲突
