不同抗精神病药物治疗初诊精神分裂症患者的疗效及服药依从性、不良反应比较
2022-08-19刘祥玫
刘祥玫
精神分裂症是一组症状群所组成的慢性临床综合征,常于青壮年时期发病,患者有反应迟钝、思维紊乱、行为异常等表现,且发病具有反复性,给患者及家庭带来严重的社会负担[1]。临床上对于精神分裂症主要采取药物治疗,因第一代(典型)抗精神病药物不良反应较重,现医生主要选取第二代(非典型)抗精神病药物,常见药物包括阿立哌唑、氯氮平、奥氮平、利培酮、氨磺必利、喹硫平等[2]。研究表明,非典型抗精神病药物效果较好、停药率低,但目前对于不同药物的疗效及安全性仍存在争议,因此选取哪种药物对精神分裂症患者进行治疗仍有待研究[3]。本研究选取本院收治的初诊精神分裂症患者,采用奥氮平、利培酮、氨磺必利三种不同的抗精神病药物进行治疗,探讨其有效性、服药依从性及不良反应。详细报告如下。
1 资料与方法
1.1 一般资料 选取本院2017 年12 月~2019 年12 月收治的90 例初诊精神分裂症患者,按随机数字表法分为A 组、B 组、C 组,各30 例。A 组男17 例,女13 例;年龄24~59 岁,平均年龄(38.3±7.9)岁;病程3 个月~15 年,平均病程(5.3±3.9)年。B 组男15 例,女15 例;年龄22~57 岁,平均年龄(35.3±7.8)岁;病程3 个月~16 年,平均病程(5.6±4.1)年。C 组男16 例,女14 例;年龄23~56 岁,平均年龄(37.1±7.4)岁;病程2 个月~11 年,平均病程(5.5±2.5)年。三组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准 纳入标准:①符合《国际疾病分类(第10 版)》(ICD-10)中精神分裂症的诊断标准[4];②阳性与阴性症状量表(PNASS)总分≥60 分,阴性因子≥30 分;③未合并其他精神疾病;④签署知情同意书并获得医疗伦理委员会审批。排除标准:①患有脑器质性疾病、明显智力低下、脑外伤者;②合并严重躯体疾病者;③合并严重心血管、血液、呼吸、内分泌系统疾病者;④本研究所用药物禁忌证者;⑤妊娠及哺乳期妇女。
1.3 方法 A 组采用奥氮平治疗,初始剂量为10 mg/d,1 次/d 口服,结合患者实际病情调整剂量,持续治疗6 个月。B 组采用利培酮治疗,初始剂量为1 mg/d,2 次/d 口服,1 周后剂量增加至4~6 mg/d,结合患者实际病情调整剂量,持续治疗6 个月。C 组采用氨磺必利治疗,初始剂量为200 mg/d 口服,1 周后增加至600~1000 mg/d,结合患者实际病情调整剂量,持续治疗6 个月。
1.4 观察指标及判定标准
1.4.1 临床疗效 疗效判定标准:采用PNASS 评分进行疗效判定,痊愈:PNASS 减分率≥75%;显效:PNASS 减分率50%~74%;好转:PNASS 减分率25%~49%;无效:PNASS 减分率<25%[5]。总有效率=(痊愈+显效+好转)/总例数×100%。
1.4.2 治疗前后PSP、DAI 评分 采用PSP、DAI 评分评定患者治疗前后的服药依从性,评分越高表示服药依从性越好[6]。
1.4.3 不良反应发生情况 包括口干、便秘、嗜睡、心率异常、静坐不能、肌张力障碍、过敏反应、泌乳素升高等。
1.5 统计学方法 采用SPSS22.0 统计学软件进行数据统计分析。计量资料以均数±标准差 ()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 三组临床疗效比较 三组总有效率比较差异无统计学意义(P>0.05)。见表1。
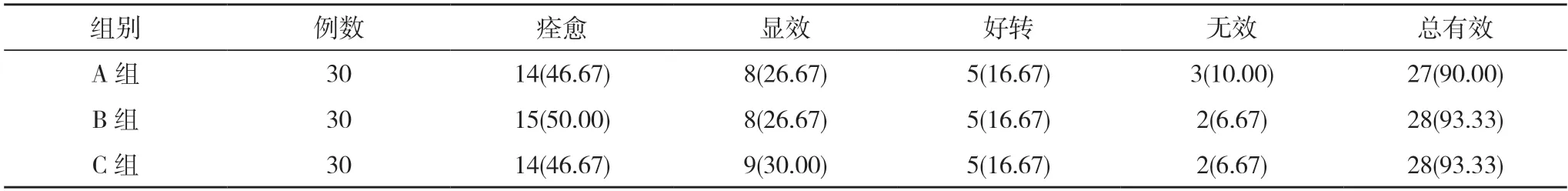
表1 三组临床疗效比较[n(%)]
2.2 三组治疗前后PSP、DAI 评分比较 治疗前,三组PSP、DAI 评分比较差异无统计学意义(P>0.05);治疗后,三组PSP、DAI 评分均高于治疗前,差异具有统计学意义(P<0.05);治疗后,三组PSP、DAI 评分组间比较差异无统计学意义(P>0.05)。见表2。
表2 三组治疗前后PSP、DAI 评分比较(,分)
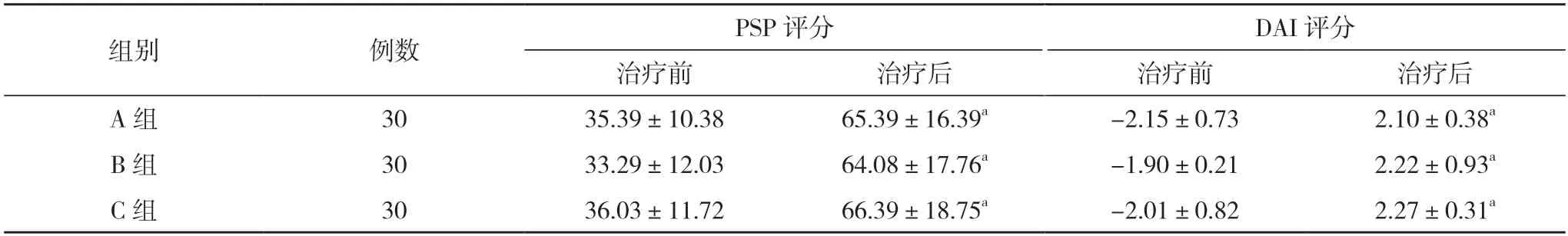
表2 三组治疗前后PSP、DAI 评分比较(,分)
注:与治疗前比较,aP<0.05
2.3 三组不良反应发生情况比较 A 组心率异常、泌乳素升高发生例数多于B、C 组,差异具有统计学意义(P<0.05);B 组口干、便秘发生例数多于A、C 组,差异具有统计学意义(P<0.05);三组嗜睡、静坐不能、肌张力障碍、过敏反应发生例数比较差异无统计学意义(P>0.05)。见表3。
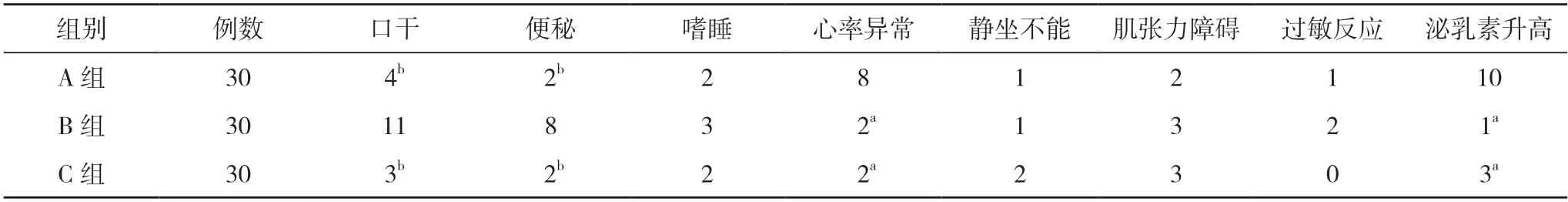
表3 三组不良反应发生情况比较(n)
3 讨论
精神分裂症因复发率高、致残率高、迁延性强严重影响患者及其家庭的生活质量,给其带来沉重负担。其发病机制和影响因素尚未明确,目前认为与遗传、大脑结构、妊娠及环境因素有关[7]。在遗传因素方面,有研究表明,精神分裂症一级亲属发病率显著升高;在大脑结构方面,精神分裂症患者明确存在大脑和神经障碍,一些神经递质,如多巴胺(DA)、5-羟色胺不平衡,也会诱发精神分裂症;在妊娠方面,如出生时缺氧、窒息、低体重等会影响大脑发育;在环境因素方面,如药物滥用、遭遇虐待等也会诱发或加重精神症状。临床上主要采取第二代抗精神病药物进行治疗,其疗效、安全性、耐受性明显优于第一代抗精神病药物,而进一步提高使用药物的疗效及安全性是推动精神分裂症治疗手段继续向前发展的关键[8]。
抗精神病药物治疗精神分裂症的机制主要是与多巴胺受体(D2)结合,阻断多巴胺受体,产生抗精神病作用。其不良反应包括影响中枢神经系统,出现癫痫、失眠、嗜睡、静坐不能、肌紧张等;影响代谢及内分泌系统,如血糖、血脂升高;阻断下丘脑-垂体系统的多巴胺的漏斗-结节通路的多巴胺受体,导致高泌乳素血症;影响血液系统,引起中性粒细胞减少;影响心血管系统,导致心律失常、心包积液;影响消化系统导致口干、便秘、恶心呕吐等[9]。药物的疗效和不良反应影响着患者的服药依从性,而服药依从性又能预防精神分裂症的复发,因此药物的疗效、不良反应、患者的服药依从性共同决定了治疗效果。奥氮平的化学结构与氯氮平相似,其对阴性症状的作用尤为明显,但相对于氯氮平,奥氮平不会引起粒细胞缺乏症。利培酮在低剂量时即可改善阳性和阴性症状,但高剂量会引起锥体外系反应。氨磺必利最大的优点在于对阴性症状和情感症状很有效,其抗抑郁效果也优于利培酮,也很少发生锥体外系反应[10,11]。本研究结果显示,在疗效方面,三组总有效率比较差异无统计学意义(P>0.05)。在服药依从性方面,治疗后,三组PSP、DAI评分均高于治疗前,差异具有统计学意义(P<0.05);治疗后,三组PSP、DAI 评分组间比较差异无统计学意义(P>0.05)。在不良反应方面,A 组心率异常、泌乳素升高发生例数多于B、C 组,差异具有统计学意义(P<0.05);B 组口干、便秘发生例数多于A、C 组,差异具有统计学意义(P<0.05);三组嗜睡、静坐不能、肌张力障碍、过敏反应发生例数比较差异无统计学意义(P>0.05)。由此说明三种药物在治疗效果和服药依从性方面均有明显效果,而奥氮平对心血管系统的影响大于利培酮和氨磺必利,利培酮对消化系统的影响大于奥氮平和氨磺必利,氨磺必利引起的不良反应较少。
综上所述,奥氮平、利培酮、氨磺必利三种药物均对精神分裂症有较好的疗效,其中氨磺必利引起的不良反应较少,安全性较高。
