妊娠期灾难性抗磷脂抗体综合征合并急性脑卒中1例
2022-08-16胡志航伍银银陈城崔静姚莉
胡志航 伍银银 陈城 崔静 姚莉
抗磷脂抗体综合征(Antiphospholipid syndrome,APS)是由抗磷脂抗体引起的,以反复动脉、静脉血栓,习惯性流产及血小板减少为主要临床表现的一组临床综合征,属于自身免疫性疾病,原因不明,近一半病例患有系统性红斑狼疮(Systemic lupus erythematosus,SLE)[1]。迄今为止,仍然没有确切有效的调节免疫的治疗方法[2]。灾难性抗磷脂抗体综合征(Catastrophic antiphospholipid syndrome,CAPS)是APS罕见而致命的类型,发生率不到1%,主要以微血栓形成为主,产生“血栓风暴”并很快导致多脏器衰竭,死亡率可高达30%~40%,且无最佳治疗方法[3],目前临床提倡三联疗法,包括抗凝、激素、静脉应用免疫球蛋白或血浆置换。
1 临床资料
1.1 一般资料 患者,女,32岁,孕16+2周(初次妊娠),因“头痛、胸闷5天,呕吐3天,意识障碍1天”于2020年6月13日急诊入院。患者2020年6月8日无明显诱因出现头痛、胸闷,伴鼻衄,持续20~30min后自行缓解,患者及家属未予重视。6月10日患者出现反复呕吐,呕吐物为胃内容物,伴下腹部疼痛,无发热,就诊于我市某三甲医院,急诊查血红蛋白57g/L,血小板35×109/L,APTT 102s,抗人球蛋白阴性,彩超提示右下腹混合回声,考虑阑尾炎,宫内妊娠,单活胎,诊断“急性阑尾炎、重度贫血、血小板减少、凝血功能异常”,予输血、输液、抗感染等对症治疗,患者症状好转,监测凝血功能较前改善(APTT 52.2s),血小板仍呈进行性下降,最低至17×109/L,6月12日患者出现意识模糊、胡言乱语,彩超显示胎儿停止发育,抗心磷脂抗体(Anticardiolipin antibody,ACL)全套检查提示ACLIgM、ACL-IgG、β2-糖蛋白1-IgG、β2-糖蛋白1-IgM均为阳性,未予特殊处理,6月13日家属送患者至我院急诊科,拟“意识障碍待查”收住我科。患者停经40+天时就诊于妇幼保健院,彩超示早孕(右侧宫腔受孕),此后规律产检,未行唐氏筛查。4月份(孕8周)查APTT延长(具体数值缺失),PT正常,期间多次复查APTT均延长,6月2日(孕15周)至苏州大学附属第一医院查血浆凝血因子Ⅷ、Ⅸ、Ⅺ、血管性血友病因子(von Willebrand factor,vWF)均阴性,排除血友病。既往桥本氏甲状腺炎病史多年,2020年4月11日(孕8周)查促甲状腺激素6.43μIU/ml,予左甲状腺素片25μg/d,6月4日(孕15周)复查促甲状腺激素3.62μIU/ml,予左甲状腺素片加量至50μg/d,因副作用大(睡眠差、纳差)于6月10日自行停药。否认高血压、糖尿病史,否认类风湿病史,否认肝炎、结核等传染病史,否认手术、外伤史,否认食物、药物过敏史,否认家族史。
入科查体:T 36.8℃,P 52次/min,R 21次/min,BP 138/69mmHg,SpO292%(未吸氧)。意识模糊,呼吸稍促,对答不切题,口齿含糊,眼睑及面部水肿,查体不合作。全身皮肤黏膜无黄染、皮疹、出血,全身浅表淋巴结无肿大,双侧瞳孔等大等圆,直径4mm,对光反射迟钝,颈软,无颈静脉充盈,无颈静脉怒张,双侧甲状腺未触及肿大。胸廓正常,无肋间隙增宽,双肺呼吸音清,未闻及明显干湿性罗音及哮鸣音,心界叩诊无扩大,心率52次/min,节律齐,各瓣膜听诊区未闻及病理性杂音。腹部平软,无压痛及反跳痛,肝脾肋下未触及,肠鸣音3次/min。脊柱及四肢活动正常,关节正常,双下肢无水肿,双侧巴氏征阳性。专科查体:腹部软,未闻及胎心,宫口未开。
1.2 检查 2020年6月13日查血常规示血红蛋白81g/L,血小板16×109/L,尿胆原阴性,APTT 64.3s,PT正常,D-二聚体2.22μg/ml,FDP 5.93μg/ml,心肌酶正常,肝肾功能正常,乙肝、丙肝、梅毒、HIV均阴性,超敏CRP 6.23mg/L,血沉57mm/h,肿瘤指标示AFP 243ng/ml、CA125 61.7U/ml,铁蛋白319ng/ml,风湿免疫全套示抗核抗体及抗SSA-52抗体阳性、抗ds-DNA抗体阴性、抗Sm抗体阴性。心电图示窦性心动过缓,头颅CT未见明显异常,肺部CT示肺炎、双侧少量胸腔积液,腹部CT示脾大、妊娠期子宫、少量盆腔积液,彩超提示双下肢深静脉、双下肢动脉未见血栓形成。外周血涂片未见破碎红细胞(入院第1天、第2天),6月16日外送狼疮抗凝物(Lupus anticoagulant,LAC)提示存在狼疮抗凝物质。
1.3 诊断与鉴别诊断 患者死胎、血小板减少、ACL阳性、LAC阳性,初诊APS,CAPS诊断标准为:①≥3个器官、系统或组织受累证据;②临床症状1周内出现;③≥1个器官组织的小血管栓塞,并经病理证实;④实验室检查:抗磷脂抗体阳性,符合以上所有4项即可确诊,通常情况下,血管闭塞的临床证据由影像学证实。该患者1周内出现临床表现且迅速进展,同时存在死胎、中枢神经系统受累、视网膜血管受累,抗磷脂抗体阳性,符合所有诊断标准,故最终诊断CAPS。主要需与血栓性血小板减少性紫癜(Thrombotic thrombocytopenic purpura,TTP)鉴别,查外周血涂片均未见破碎红细胞,尿胆原阴性,胆红素正常,故排除TTP。
1.4 治疗 以大剂量激素(甲强龙1g/d)及丙种球蛋白(20g/d)冲击为主,辅以升血小板药物治疗,由于患者血小板低于20×109/L,忌有创操作,且出血风险高,故未实施血浆置换,予低分子肝素钙2 050IU qd抗凝(首次4 100IU)。6月14日患者意识障碍程度加深、呈中度昏迷,GCS评分7分(E1V2M4),呼吸急促(27次/min),外周血氧饱和度下降(面罩吸氧下SpO289%),予气管插管接呼吸机辅助呼吸,查头颅CT示右侧枕叶及顶叶斑片状低密度影(见图1),考虑存在新发脑梗死,遂予头部亚低温、甘油果糖脱水降颅压处理。6月15日请中科大附属第一医院妇产科及风湿科专家会诊后,我院妇产科予行“剖宫取胎术”,术前停抗凝治疗、输注新鲜冰冻血浆200ml,术中输注单采血小板30U,手术顺利。6月16日患者出现双侧瞳孔不等大,对光反射消失,左侧肢体偏瘫,左侧上下肢肌力0级,急查头颅CT示右侧枕叶脑梗死、右侧顶叶脑梗死伴出血(见图2),为抗凝治疗禁忌,故停低分子肝素钙。最终主要治疗方案为激素联合丙种球蛋白,激素应用3天后逐渐减量直至维持剂量(强的松片45mg qd),丙种球蛋白应用1周后停用,6月29日复查血小板上升至正常(131×109/L)。因患者机械通气时间长、气道廓清能力差,气管切开指征明确,于7月1日行经皮气管切开术,手术顺利,7月4日患者神志恢复正常,遗留左侧肢体偏瘫,左上肢肌力1级,左下肢肌力3级,查体发现双眼视力障碍,眼底镜检查见双眼视盘色苍白、视网膜平伏、色淡、红,右眼底视乳头窥见小片状暗红和出血,提示患者存在视网膜血管栓塞,因患者不能坐位,无法进一步完善OCT、扫描激光眼底检查等。完善视觉诱发电位检查提示双侧P100波分化差,重现性差,P100潜伏期延长,波幅降低,提示同时存在视觉中枢受损,无特殊治疗方法。7月6日患者成功脱机,7月13日复查血沉正常(19mm/h),患者病情稳定,于我院行康复治疗。
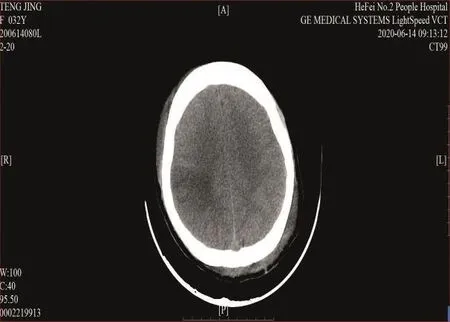
图1 头颅CT示右侧枕叶及顶叶斑片状低密度影
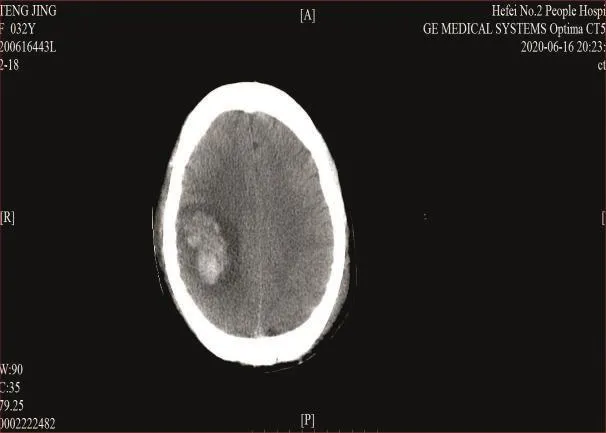
图2 头颅CT示右侧枕叶脑梗死、右侧顶叶脑梗死伴出血
1.5 治疗结果、随访与转归 经过积极治疗,患者最终神志转清,遗留左侧肢体偏瘫及双眼视力障碍,后续进行原发病处理,一直行康复治疗,近期随访得知患者目前左侧肢体肌力较前改善,在家人帮助下可行走,双眼视力有所恢复。
2 讨论
该患者为年轻女性,初次妊娠,病情进展迅速,极其凶险。致命风险主要体现在两方面:①死胎滞留时间长,可能引起宫内感染,进而危及患者生命,但患者血小板过低,外科手术风险极高。②抗凝为CAPS关键治疗措施,可减少血小板进一步消耗,但该患者存在大面积脑梗死伴出血,脑出血为抗凝禁忌,导致血小板可能继续消耗,而血小板减少又可引起脑出血进一步增加,从而形成恶性循环,随时危及生命。治疗上予大剂量激素、丙种球蛋白冲击封闭抗体、减少血小板破坏,应用促血小板生成药物增加血小板释放,提高外周血小板水平,为尽早外科手术提供支持。妇科与风湿免疫科共同制定手术方案,及早成功实施剖宫取胎术,阻断宫内感染发生条件,同时予机械通气、脑保护、脱水降颅压等对症治疗,患者最终安然渡过脑卒中急性期。
CAPS早期不易诊断,部分病例因多脏器功能不全急诊收住院而被漏诊。近2/3的CAPS病例有明确诱因,主要包括感染(46.7%)、恶性肿瘤(17.6%)、手术(16.8%)及抗凝不足(10.9%)[4]。有文献报道255例CAPS中15例发生于妊娠期间,临床表现主要包括HELLP综合征、胎盘梗死、盆腔静脉血栓、血栓性微血管病,妊娠相关CAPS死亡率高达46%[5]。专家共识推荐所有CAPS患者使用抗凝剂和激素治疗,强烈建议进一步行血浆置换或静脉应用免疫球蛋白。该患者因有脑出血而禁用抗凝,但基于激素、免疫球蛋白的应用,辅以呼吸支持、抗感染、预防应激性溃疡、营养支持等治疗,最终病情得到控制。
总结分析该患者整个就诊过程,存在以下问题:①患者孕检期间发现APTT延长,排除血友病后未能进一步明确病因;②患者此次发病急,前期未引起患者及家属重视,未能尽早就诊;③患者在外院就诊时未能尽早明确诊断,导致稽留流产;④急诊医生对该疾病严重认识不足,存在漏诊、误诊,延误治疗时机;⑤在整个救治过程中,主要以挽救患者生命为主,对可能发生的并发症预料不够,最终患者生命威胁虽然解除,但遗留左侧肢体偏瘫及双眼视力障碍,严重影响后期生活质量,给患者个人及家庭带来极大痛苦及负担;⑥未行血栓弹力图检查了解患者凝血系统情况,若根据血栓弹力图检查结果或可能早期行血浆置换治疗。CAPS为自身免疫系统疾病,妊娠期容易诱发,可很快导致多系统损害,若早期明确诊断并给予对症治疗,可能安全渡过妊娠期。该患者救治成功,但仍存在问题,希望能为今后的临床医师尤其产科医师和急诊医师提供借鉴。
