药品带量采购政策福利效应的经济学分析*
2022-08-11王相印尹文强范成鑫陈钟鸣丰志强孙艳孟翠香刘馨璐
王相印,尹文强 ,范成鑫,陈钟鸣,丰志强,孙艳,孟翠香,刘馨璐
(1.潍坊医学院公共卫生学院,山东 潍坊261053;2.潍坊医学院管理学院)
为解决长期以来药品价格虚高问题,2019年1月1日《国务院办公厅关于印发国家组织药品集中采购和使用试点方案的通知》印发实施,自此我国开始逐步实行药品带量采购政策(下文简称“政策”)。医疗保障局代表患者的权益对部分药品采用以“量”换“价”的战略购买方式,实现合理降低药品价格的目的。政策对患者医、药企、社会的福利水平带来不同影响。
1 药品市场经济剩余是福利可变的基础
价格作为重要的市场要素,建立于价值基础之上,并在供求关系的推动下达成均衡[1]。对于药企,药品上市后面临的成本主要为生产和销售的成本,这决定了药企可接受价格的下限(p1);对于患者,由于信息不对称导致其对药品价值判断往往较高但存在可接收价格上限(p2)。供需双方的限值决定了交易的价格区间,区间内任一价格水平均有达成交易的可能[2]。药品价格区间宽度与药品销量的乘积构成了可用货币表示的药品市场的经济剩余(图1),各方对经济剩余占有比例的改变会影响到各方经济利益,进而引起福利水平改变。
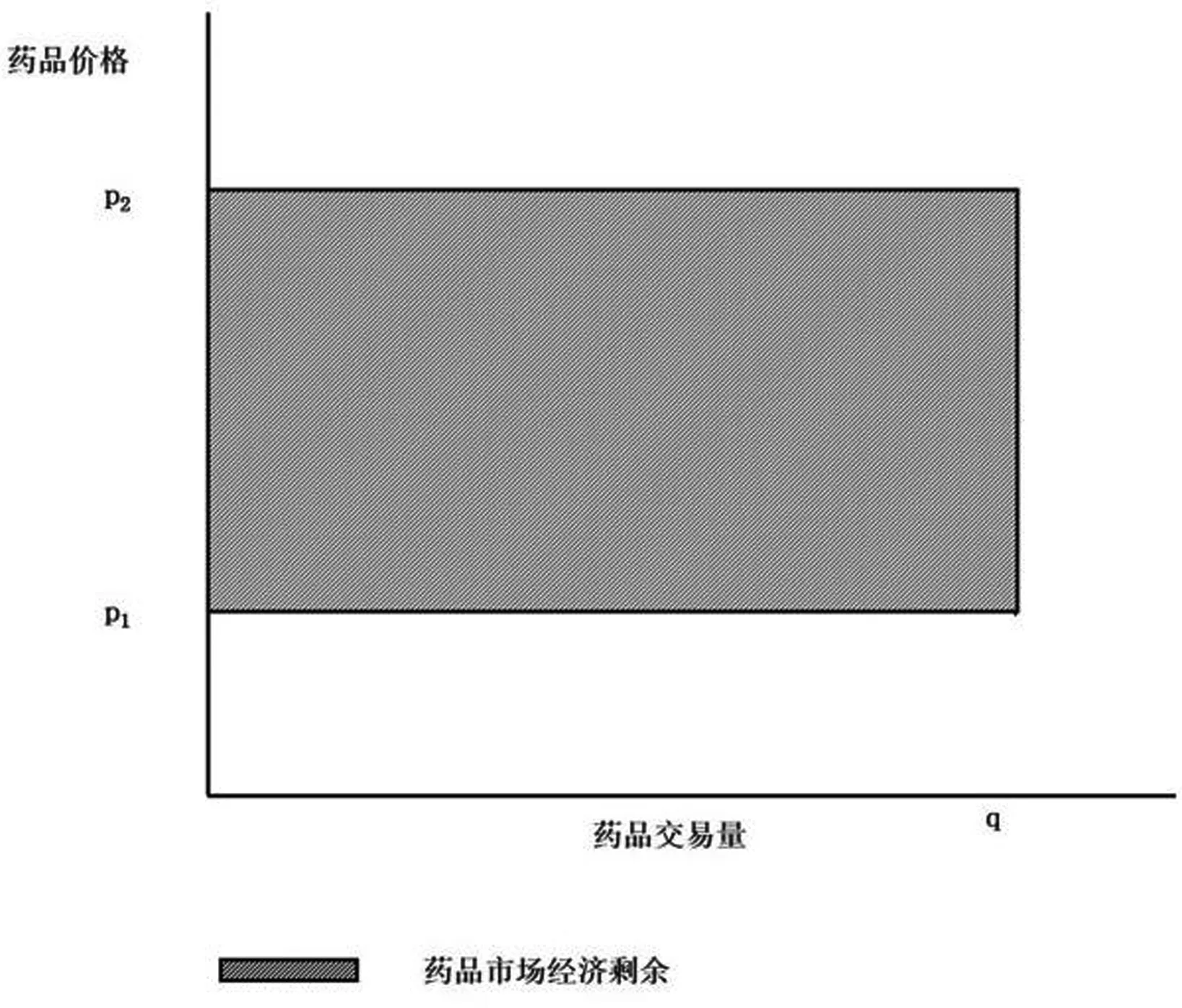
图1 药品市场经济剩余简图
2 患者药品福利变化分析
福利经济学主流观点认为福利通常与效用等价。患者的药品福利可定义为患者在购买并使用药品这一连贯过程中得到的心理满足[3]。其影响因素源自两方面,一是药效,二是药价。本文不就药效产生的福利影响展开探讨,主要分析药品价格变动介导的经济福利变化。
2.1 消费者剩余作为患者福利的测量指标
对于药品价格变动产生的经济福利变化,采用古典的福利度量方式评估,即:用消费者剩余作为福利衡量指标。消费者剩余指消费者可承受的最高支付金额与实际支付金额的差额,即价格区间内达成交易的价格点与患者可接受的价格上限之间价格差值与药品交易量的乘积。该指标量化患者在购买药品过程中的货币节省量,患者占有的消费者剩余水平越高则患者的经济福利水平越高。
2.2 采购方式的转变为需方议价能力赋能
政策实施前,药品采购多由各医院自主开展,由于采购数量较少,医疗机构在药品采购中议价能力处于劣势,药价(p)高居不下。间接导致患者从医院购买药品的价格较高,患者最高可接受价格与实际支付价格之间的差距较小,患者药品福利长期处于低水平。政策实施后,医保局从患者的利益出发推动药品带量采购试点地区结成联盟形成买方市场,扭转了需方长期处于议价劣势的处境,获得了较低的药品价格[4],例如:2018年底国家首次药品试点带量集采中,所涉及的25个药品中标价平均降幅达52%,最高降幅达96%。药品实际购买价格(p’)与患者可承受的最高价格差值扩大,患者的消费者剩余在政策实施后有了大幅度提升(图2)。到2020 年底,国家已开展三批共计116个药品的带量采购,统计显示前三批带量集采所节约医疗费用已达663亿元[5]。2021年下半年国家药品带量采购已进行到第6批,中成药带量采购也已经来临。据“十四五”时期全民医疗保障发展主要指标,到2025年,预计带量集采药品将超过500个,未来患者经济福利水平将持续提高。
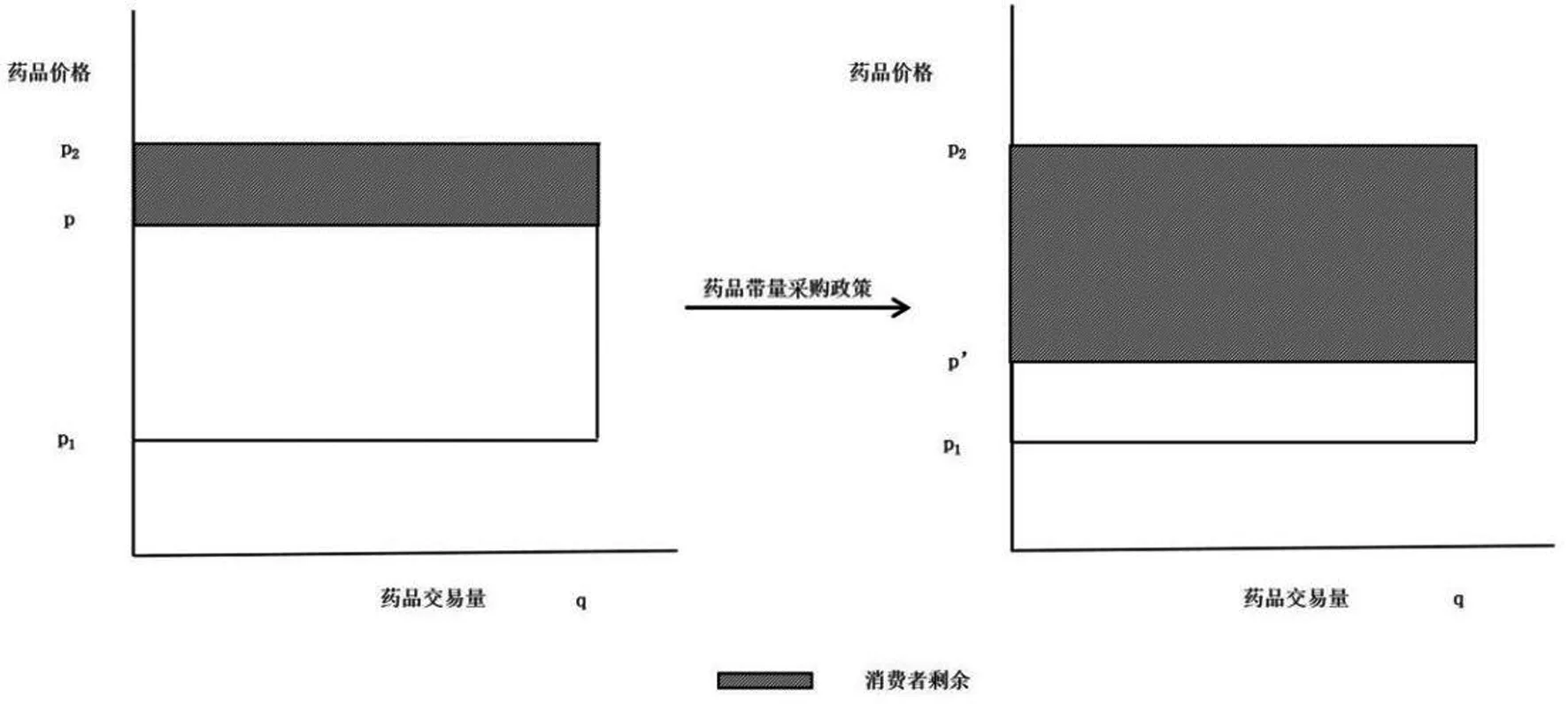
图2 政策实施后消费剩余变化简图
3 药企福利变化分析
盈利是企业得以存续的根本,药企的福利水平主要由产品的获利能力决定,利润总额越大则药企的福利水平越高。
3.1 生产者剩余作为药企福利的测量指标
与患者福利度量方式类似,将生产者剩余作为药企福利水平的衡量指标。生产者剩余指生产者的实际接受价格与最低可接受的价格之间的差额,即达成交易的价格与药企最低可接受的价格下限的差值与交易量的乘积,该指标反映的是药企的利润水平,药企占有的消费者剩余越多,其福利水平越高。
3.2 常用药品的价格需求弹性小是药企总体福利受损的理论基础
前文已提及政策实施前药价长期处于高位,政策实施后入选药品的价格大幅度降低。但价格并非影响药企经济福利的唯一要素,销量也是其决定要素之一。政策涉及药品是用量较大的常用药,决定了此类药品价格是需求弹性较小的“必需品”,需求量受价格波动的影响较小,是需求量增加幅度远小于降价幅度的必需品。价格降低后必然形成“薄利但并未多销”的局面,与政策实施前相比整个医药行业的生产者剩余下降(图3),药企总体的利润被压缩,即药企总体经济福利水平下降。
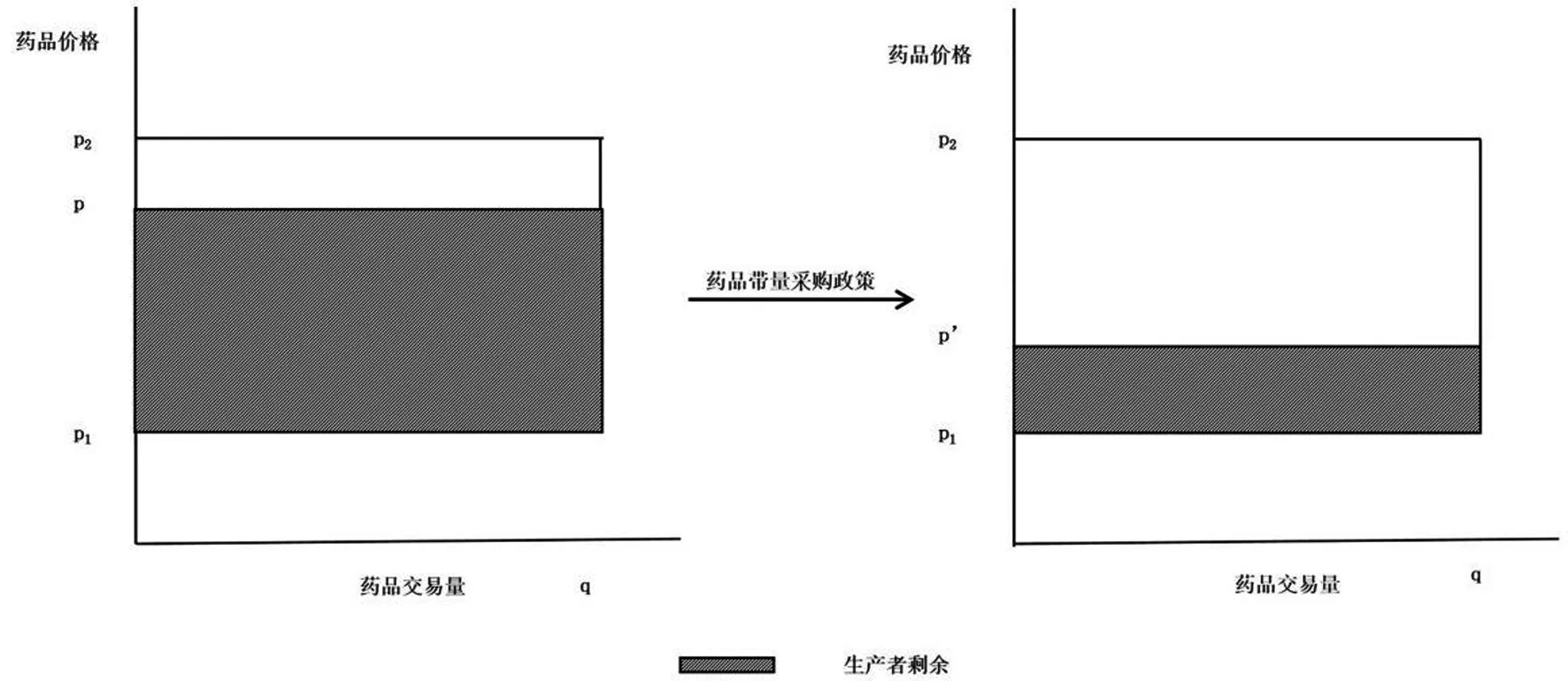
图3 政策实施前后生产者剩余变化图
3.3 具体企业的福利水平受影响程度存在差异
政策实施后,对于中标企业将会获得较大的市场份额,药品货款结清率也有所提高,缩减了资金周转周期,特别对于中标的资金基础薄弱的中小型药企业这可帮助其缓解资金周转压力,降低财务风险[6]。此外,中标企业在获得销量保障前提下可借此机会扩张生产规模,有利于生产资源的高效利用,企业可享受到规模效益带来的生产成本下降。对于这类企业来说政策实施后其福利水平并不一定受到损害,甚至会提高。对于未中标企业,必然会丢失市场份额,创新能力不足的企业还存在倒闭的风险,其福利水平必然受损。
4 社会总福利变化分析
社会总体福利是各方福利之和,政策对其影响一方面可从社会总效用角度推导,另一方面也可从社会总成本角度进行推导,社会总效用提高和社会总成本降低均有利于社会总福利水平的提高。
4.1 边际效用递减是社会总福利水平上升的理论基础
边际效用是指同一主体每多获得一单位同种物质或者服务时其效用的增加量,但随着对同一物质或者服务获得量的增加其边际效用呈现出递减的趋势。庇古认为货币同样具有边际效用递减的特点[7]。政策实施前,患者占有的药品市场经济余量较少,药企对其占有量较大,所以经济剩余对于药企的边际效用处于相对较低的位置。与之不同的是患者迫切需要节省更多的药品支出,以用来购买更多医疗服务或其他产品从而提高自身效用水平,即经济剩余对于患者来说边际效用处于高位。政策实施后,药品市场经济剩余被再分配,药企被迫让利于患者,患者获得较多的市场经济剩余份额。患者一侧较高边际效用下的药品市场经济剩余产生的效用量在对冲掉药企效用损失量的同时提高了社会的总效用水平。
4.2 资源配置效率改善是社会福利提升的内因
根据时间角度不同,资源配置效率可细分为动态与静态两种类型,静态效率着眼于资源在现阶段的有效配置,强调在市场机制作用下合理缩减药企的超额利润。动态效率着眼于药品行业整体长期的创新与发展,强调给企业的创新提供合理的激励机制,两种效率的高低均与其所产生的社会成本负相关[8]。
4.2.1 市场机制提升了静态效率
目前国内仿制药生产厂家众多,产品同质化现象严重[9]。如能实现供需双方信息对称并充分利用竞价机制,则仿制药市场将渐进于完全竞争市场,供需双方均将成为价格的被动接受者,此类市场是短期视角下资源配置效率最高的市场类型。政策实施以来医疗保障局与患者形成了代理关系,一方面药品质量的专业化评价消除了药企与患者长久以来的信息壁垒,并为药品竞标设置了一致性评价的门槛,进一步保证了药品同质性。另一方面规范了药品招标采购程序,真正做到了坚持“公平公正”与“竞争竞价”原则,缩减了以往过高的销售成本,净化了药品营销环境[10]。为过评药品搭建了公平价格竞争平台,市场主导的药品定价机制开始走向成熟。上述内容实质是政策引导药品市场类型转变以提高静态效率的过程。
4.2.2 政策激励药企主动提高动态效率
目前政策所涉及药品多是通过一致性评价的常用仿制药,对于尚处在专利保护期内的独家产品或创新药则不在集采范围内。换言之专利保护期内的创新药或独家产品的定价话语权依然在一定程度上把控在药企的手中[11]。
这无疑会激起企业的研发热情,有利于改变我国在原研药领域长期落后的局面。例如:我国Top100药企在2018年研发费用达356亿较2017年同比增加了40%;再如恒瑞医药在2019年的第三季度研发费用就达14.15亿元,同比增长90.96%。此外,企业在确保药品质量可以过评的前提下,进而提升生产工艺压缩生产成本为下一轮集采竞标提供降价空间,形成了将经济剩余“蛋糕”不断做大的良性循环,上述内容的本质均是由利益驱动的药企主动提高动态效率的过程。
综上,政策实施后社会总效用提高;动态与静态效率得到兼顾,社会总成本降低。因此从两个角度均可推导出社会总体福利水平提高(图4)。

图4 社会总福利水平变化逻辑图
5 讨论与建议
5.1 加快仿制药品一致性评价
加快仿制药一致性评价速度,使更多药品有资格参与竞标,竞标药企数量越大则药品市场越近似完全竞争市场,越有利于市场机制得以充分利用。为此可考虑借助临床用药大数据评估未过评药品的既往疗效,进一步再探讨其是否有资格参加带量采购的竞标[12]。
5.2 药品市场管理制度应“未雨绸缪”
“后带量采购”时代要防止少数中标企业形成卖方垄断,随着带量采购的实施,部分药企可能会被淘汰或被兼并,这将推动部分药品的市场类型向寡头市场过度,垄断性在此过程中不断增强。为防备少数中标企业之间结成利益联盟形成卖方垄断,进而损害到患者福利,政府应对此做好防备,及时完善药品市场配套监管制度[13]。
5.3 创新型药企需要适当的产业政策
为激励药企创新,改变我国药品制造业相对落后的局面,政策后部分中小企业在资金运转和利益空间方面的脆弱性需要得到政府的关注 。对有创新潜力的中小医药企业可设定有针对性的产业政策进行扶持,如:提供低息贷款资助和税收优惠等。这里借鉴林毅夫的主张:在相对落后的产业领域如果想实现快速追赶离不开针对性的产业政策。
5.4 合理保障集采药品的使用
为保障集采药品使用,一方面政府可借助新媒体做好对政策内容的宣传普及以提高患者对政策的知晓度,进而提高其对政策涉及药品的认可度,打消患者对低价药品质量的顾虑[14]。另一方面医生作为药品使用的“桥梁”,政府应对医生处方集采药品设定合适的激励政策,例如尝试将节省的医保资金用于医生的收入补贴,从而确保集采药品的销量。但应切忌“一刀切”的模式,避免过度强调集采药品的使用而限制了患者的选择空间[15]。药品销售终端要根据实际情况制定“弹性化”的集采药品销售制度,兼顾患者药品消费意愿的多样性。
