鼻内镜下腺样体切除联合鼓膜置管治疗对分泌性中耳炎患儿炎性反应及免疫功能的影响
2022-08-10巴晓梅张肖林王延飞
巴晓梅,张肖林,王延飞,陈 军
(滨州医学院附属医院耳鼻喉科,山东滨州 256600)
分泌性中耳炎是一种中耳非化脓性炎症类疾病,其主要特征为传导性耳聋、中耳鼓室积液及听力下降。临床认为,分泌性中耳炎是由感冒迁延不愈、鼻窦炎等疾病诱发,从而使得咽鼓管功能产生障碍,进而使中耳内形成负压、周围血管向中耳腔产生漏出液[1]。该病主要患病人群为儿童,儿童与成年人相比,其抵抗力更差,且咽鼓管较成年人更短、平、宽。分泌性中耳炎会导致儿童鼓膜生理解剖改变,听力下降,严重者会引发脑膜炎、血栓性静脉炎等并发症,甚至有一定致命风险,因此及时治疗尤为重要。有研究显示,儿童分泌性中耳炎发病率呈增加趋势,寻找安全、有效的治疗该病的方法成为研究热点[2]。鼓膜置管术是治疗分泌性中耳炎常用手段,但存在恢复时间慢、易脱管,且单一使用疗效不佳的缺点[3]。有研究发现,腺样体肥大也是诱发分泌性中耳炎原因之一,故鼻内镜下腺样体切除可成为该病治疗方案,且此术可在直视下操作,可避免对咽鼓管咽口的损伤[4]。基于此,本研究旨在探讨鼻内镜下腺样体切除联合鼓膜置管治疗对分泌性中耳炎患儿临床疗效、炎症因子及免疫功能的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2018年3月至2020年3月滨州医学院附属医院收治的126例分泌性中耳炎患儿作为研究对象,按照随机数字法分为研究组和对照组,各63例。研究组中男患儿34例,女患儿29例;年龄2~13岁,平均年龄(6.25±0.81)岁;病程4~18个月,平均病程(9.97±0.96)个月;参照《分泌性中耳炎临床应用指南(2004 版修订)》[5]对患儿病情进行分期,其中:Ⅰ度12例,Ⅱ度36例,Ⅲ度15例。对照组中男患儿37例,女患儿26例;年龄2~12岁,平均年龄(5.97±0.73)岁;病程5~18个月,平均病程(10.16±1.03)个月;分期:Ⅰ度11例,Ⅱ度34例,Ⅲ度18例。两组患儿一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。本研究经滨州医学院附属医院医学伦理委员会批准,患儿法定监护人对研究知情并签署知情同意书。纳入标准:①均符合《分泌性中耳炎临床应用指南(2004版修订)》[5]中分泌性中耳炎的诊断标准,且经鼓气电耳镜检测、声导抗等检查确诊;②临床资料完整。排除标准:①合并遗传性疾病者;②合并其他并发症者;③存在交流障碍者。
1.2 治疗方法 对照组患儿行鼓膜置管术。给予患儿全身麻醉或局部麻醉,完成后,采用耳镜(上海朗逸医疗器械有限公司,型号: EJ-IIB型)暴露鼓膜,可看见鼓膜内有积液。采用耳内刀在鼓膜拉伤部位作一个小切口,将中耳腔内的液体完全吸出,使用导尿装置将管子放置中耳腔内。如管口有分泌物,需将分泌物或血液吸出完成导尿。研究组患儿行鼻内镜下腺样体切除联合鼓膜置管术。首先采用鼻内镜(佛山市轩科医疗科技有限公司,型号:7230AA)下腺样体切除术,给予患儿气管插管静脉复合全身麻醉,进行鼻腔冲洗。完成后采用吸引器(北京若水合科技有限公司,型号:wi8411)将鼻腔分泌物吸出,应用鼻腔镜(江苏泰德医药有限公司,型号:20162140003)放置鼻腔内,直视操作下采用弯电动切割器(宁波维尔凯迪医疗器械有限公司,型号:20182220148)将腺样体切除,经口咽从下向上直至递到鼻咽顶部。手术完成后止血,如有出血可采用双击电凝进行止血。然后使用鼓膜置管术,操作过程与对照组一致。治疗后3 d内为预防感染发生可使用常规抗生素,治疗后3个月拔除鼓膜通气管。
1.3 观察指标 ①比较两组患儿临床疗效。6月龄至2.5岁的患儿采用视觉强度化测听法(VRA)进行听力测试。2.5岁至6岁的患儿,采用游戏测听法(PA)测试听阈。6岁以上患儿采用声阻抗-导纳测试法确认听力恢复程度。痊愈:患儿接受治疗后完全愈合,鼓膜穿刺无液体产生,听力完全恢复;显效:患儿接受治疗后耳闷现象、鼓膜动度进一步恢复,听力改善;进步:患儿接受治疗后耳闷现象、鼓膜动度稍微改善,但鼓膜穿刺仍有液体产生;无效:治疗后,患儿听力无好转,且持续下降[6]。总有效率=(痊愈+显效)例数/总例数×100%。②比较两组患儿治疗前后炎症因子水平变化。分别于治疗前后抽取患儿肘静脉血3 mL,采用离心机(长沙英泰仪器有限公司,型号:TGL20MC)以3 000 r/min转速离心15 min,取上清液,并放置-40 ℃冰箱冷藏待检。采用酶联免疫吸附(ELISA)法检测血清C反应蛋白(CRP)、白细胞介素(IL)-2(IL-2)、IL-10水平。③比较两组患儿治疗前后免疫功能。分别于治疗前后抽取患儿外周血5 mL,采用流式细胞检测仪器(深圳迈瑞生物医疗电子股份有限公司,型号:BriCyte E6),使用流式细胞技术检测患儿的CD8+百分比、CD4+百分比及CD4+/CD8+比值,严格按照说明书进行操作;正常范围值:CD8+百分比为15%~44%,CD4+百分比为27%~51%,CD4+/CD8+:0.71~2.87。④比较两组患儿治疗前后生活质量。应用中耳炎儿童生活质量问卷(OM-6)[7]评估标准,包括躯体病痛、听力损失、言语障碍、情感障碍、活动限制和家长担忧,评分越低,说明生活质量越好。⑤比较两组患儿并发症发生率、复发率。并发症包括中耳感染、听力减退、鼓室硬化症等,随访1年统计复发率。
1.4 统计学分析 采用SPSS 18.0统计学软件进行数据处理,计量资料以()表示,组间比较行独立样本t检验,组内比较行配对样本t检验;计数资料以[例(%)]表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿临床疗效比较 研究组患儿治疗总有效率高于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组患儿临床疗效比较 [例(%)]
2.2 两组患儿治疗前后炎症因子水平比较 治疗后,两组患儿CRP、IL-2、IL-10水平低于治疗前,研究组患儿CRP、IL-10水平低于对照组,IL-2水平高于对照组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患儿治疗前后炎症因子水平比较(ng/L,)
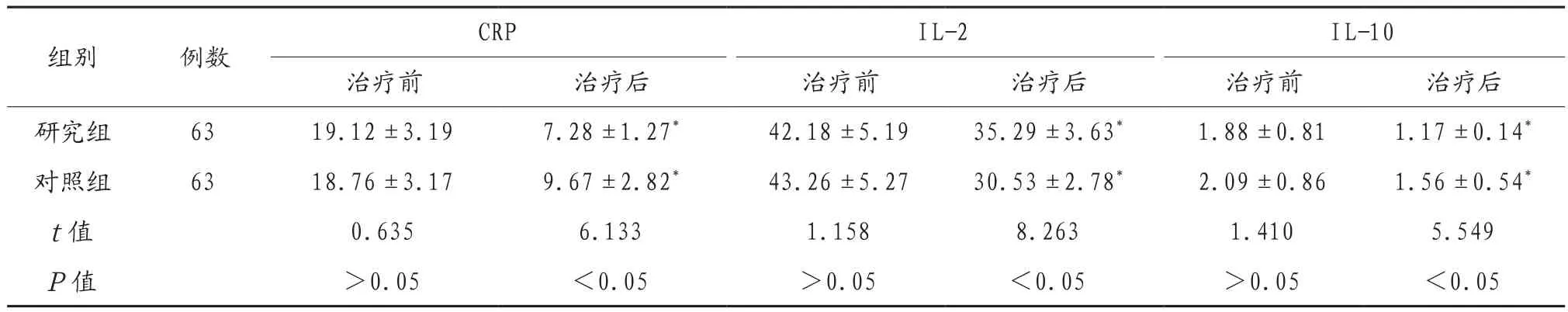
表2 两组患儿治疗前后炎症因子水平比较(ng/L,)
注:与同组治疗前比较,*P<0.05。CRP:C反应蛋白;IL-2:白细胞介素-2;IL-10:白细胞介素-10。
组别 例数 CRP IL-2 IL-10治疗前 治疗后 治疗前 治疗后 治疗前 治疗后研究组 63 19.12±3.19 7.28±1.27* 42.18±5.19 35.29±3.63* 1.88±0.81 1.17±0.14*对照组 63 18.76±3.17 9.67±2.82* 43.26±5.27 30.53±2.78* 2.09±0.86 1.56±0.54*t值 0.635 6.133 1.158 8.263 1.410 5.549 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.3 两组患儿治疗前后免疫功能比较 治疗后,两组患儿CD8+百分比均降低,CD4+百分比、CD4+/CD8+比值均升高,且研究组患儿CD8+百分比低于对照组,CD4+百分比、CD4+/CD8+比值均高于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患儿治疗前后免疫功能比较()

表3 两组患儿治疗前后免疫功能比较()
注:与同组治疗前比较,*P<0.05。
组别 例数 CD8+(%) CD4+(%) CD4+/CD8+治疗前 治疗后 治疗前 治疗后 治疗前 治疗后研究组 63 32.69±4.07 24.83±2.18* 32.94±3.33 45.63±4.86* 1.14±0.13 1.97±0.86*对照组 63 33.29±4.12 30.76±3.53* 33.89±3.41 41.19±4.27* 1.18±0.19 1.33±0.16*t值 0.822 11.344 1.582 5.447 1.379 5.807 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.4 两组患儿治疗前后OM-6评分比较 治疗后两组患儿在躯体病痛、听力损失、言语障碍、情感障碍、活动限制和家长担忧等方面的OM-6评分均低于治疗前,且研究组低于对照组,差异均有统计学意义(均P<0.05),见表4。
表4 两组患儿治疗前后OM-6评分比较(分,)

表4 两组患儿治疗前后OM-6评分比较(分,)
注:与同组治疗前比较,*P<0.05。OM-6:中耳炎儿童生活质量问卷。
组别 例数 躯体病痛 听力损失 言语障碍治疗前 治疗后 治疗前 治疗后 治疗前 治疗后研究组 63 3.17±1.54 1.42±0.56* 3.06±1.46 1.26±0.48* 0.51±0.25 0.06±0.01*对照组 63 3.67±1.65 2.52±1.15* 3.46±1.59 2.73±1.08* 0.59±0.26 0.29±0.11*t值 1.758 6.825 1.470 9.872 1.760 16.527 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05组别 例数 情感障碍 活动限制 家长担忧治疗前 治疗后 治疗前 治疗后 治疗前 治疗后研究组 63 3.43±1.52 1.43±0.83* 1.53±0.86 0.58±0.18* 3.76±1.36 1.37±0.52*对照组 63 3.96±1.62 2.67±1.02* 1.68±0.93 1.07±0.59* 3.99±1.47 2.43±1.01*t值 1.893 7.484 0.939 6.305 0.911 7.406 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.5 两组患儿术后并发症发生情况比较 对照组患儿:中耳感染发生1例,听力减退发生1例,鼓室硬化症2例,并发症总发生率为4例(6.35%),复发率7例(14.58%);研究组患儿:中耳感染发生1例,听力减退发生0例,鼓室硬化症1例,并发症总发生率为2例(3.17%),复发率1例(1.72%)。两组患儿并发症发生率比较,差异无统计学意义(χ2=0.700,P=0.402);研究组复发率低于对照组,差异有统计学意义(χ2=4.805,P=0.028)。
3 讨论
中耳作为一个独立的免疫防御系统,在儿童时期该系统尚未发育成熟,故分泌性中耳炎是儿童常见疾病之一。分泌性中耳炎治疗原则为改善患儿咽鼓管功能、免疫功能及切除腺样体[8]。分泌性中耳炎具有一定治愈性,但只限于小部分人群,且该病如致病因素未消除,会频繁发作。
目前该病治疗主要分为药物治疗和手术治疗,但是单纯的药物治疗难以通过抗菌、排脓实现穿孔的愈合,难以根治中耳炎,故多行手术治疗。其中鼓膜置管术因易清除鼓室和咽鼓管鼓口病变组织,停止流脓,从而达到干耳的目的,成为该病常用手段,但其缺点无法达到清除病灶的目的,复发率极高[9]。有研究提出,腺样体肥大也是引发分泌性中耳炎原因,可利用鼻内镜下腺样体切除联合鼓膜置管治疗该病[10]。本研究中研究组患儿应用鼻内镜下腺样体切除联合鼓膜置管,发现研究组患儿临床疗效高于对照组,且复发率低于对照组,说明两者联合临床疗效优于单一应用鼓膜置管术,降低复发率。推测原因是鼻内镜下腺样体通过直观操作,可直接观察到其病变部位和解剖结构,方便及时切除腺样体,且通过改善鼓咽关机械性压迫可弥补鼓膜置管术缺点。另一方面,有学者认为,腺样体肥大会对咽鼓管口造成堵塞、感染,从而引发炎症[11]。炎症因子是炎症反应的主要介质,在体内的炎症反应中起着关键作用[12]。CRP是反映各种感染性疾病和非感染性疾病的敏感性指标,其水平上升意味着治疗后感染率增加;IL-2作为临床常见的免疫调节剂,通过诱导细胞毒性T细胞增殖,有利于维持细胞的正常运转;IL-10是一种参与炎症和免疫抑制的细胞因子,在人体免疫介导中发挥重要作用[13]。本研究中研究组患儿CRP、IL-10水平低于对照组,IL-2水平高于对照组,说明鼻内镜下腺样体切除联合鼓膜置管术未对机体造成创伤,有利于改善炎症反应。分析原因如下,在内镜辅助下,腺样体切除术可扩大手术视野,有利于鼓管圆枕和鼻孔周围的腺样体被完全去除,有效去除细菌、病毒等物质,从而减少炎症介质的释放,减弱局部炎症反应,保护患者咽鼓管、咽口等组织。同时,免疫功能减低也是分泌性中耳炎的原因之一,T淋巴细胞亚群作为判断细胞免疫功能的重要指标之一,其表达水平失衡也提示着机体免疫功能处于混乱状态[14]。其中CD4+作为免疫系统的主要细胞,中耳受到一定侵袭时,该细胞水平下降;CD8+可扼制B淋巴细胞和抗体产生,如机体免疫功能处于失衡状态,CD8+表现为异常升高[15]。本研究研究组患儿CD8+百分比低于对照组,CD4+百分比、CD4+/CD8+比值高于对照组,说明鼻内镜下腺样体切除联合鼓膜置管术可改善中耳免疫系统,调节免疫反应,可能是因为两者联合既快速有效清楚鼓室积液、咽鼓管圆枕边腺样体,同时手术过程中未对咽鼓管造成损伤,维持了咽鼓管功能。
综上,鼻内镜下腺样体切除联合鼓膜置管治疗对分泌性中耳炎患儿临床疗效显著,有利于改善其炎症因子及免疫功能,且复发率低。
