数字乳腺断层摄影特征与浸润性乳腺癌分子亚型相关性
2022-08-06古力吉热太来提古兰白尔买买提
古力吉热·太来提, 王 辉, 赫 娟, 古兰白尔·买买提
新疆维吾尔自治区人民医院 放射科,新疆 乌鲁木齐830001
乳腺癌是女性最常见的癌症之一,近年来发病率呈年轻化趋势,早期诊断和预后预测是临床研究热点[1-7]。 乳腺癌分子水平表现为高度异质性,根据雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)、人表皮生长因子受体-2(human epidermal growth factor receptor-2,HER-2)、Ki67 等表达分为Luminal A、Luminal B、三阴性、HER-2 过表达等分子亚型[8]。 不同分子亚型乳腺癌的临床表现、治疗反应及预后存在显著差异,临床实践中早期识别乳腺癌分子亚型对乳腺癌早期特异性治疗非常重要[9]。 数字乳腺断层摄影(digital mammography,DBT)可清晰显示乳腺病变的X 线直接征象和间接征象,提高乳腺癌检出率,但既往研究多集中于DBT 与传统数字乳腺X 线摄影诊断效能的比较,DBT 与乳腺癌分子亚型关系的研究较少见[10]。 本研究旨在探讨DBT 特征与浸润性乳腺癌分子亚型的相关性。 现报道如下。
1 资料与方法
1.1 一般资料 选取新疆维吾尔自治区人民医院自2020 年1 月至2021 年12 月收治的281 例经病理诊断为浸润性乳腺癌并进行术前DBT 检查的患者为研究对象。 纳入标准:首次诊断乳腺癌,在我院接受手术治疗,术后经病理诊断为浸润性乳腺癌;单侧乳腺癌,术前未接受过放疗、化疗、生物免疫治疗等抗肿瘤治疗;术前在我院接受DBT 检查;患者病历资料完整可供分析。 排除标准:累及整个乳房的弥漫性浸润性病变或未做DBT 检查的病变;术前接受抗肿瘤治疗。 入组患者均为女性,年龄31 ~74 岁,中位年龄53 岁。根据ER、PR、HER-2、Ki67 表达,将患者分入A 组(Luminal A,n =29)、B 组(Luminal B,n =177)、C 组(三阴性,n =33)、D 组(HER-2 过 表 达,n =42)。 A 组 平 均 年 龄(50.48 ±11.46)岁,更年期16 例,乳腺分型脂肪、少量、多量、致密分别为3、10、6、10 例;B 组平均年龄(48.63 ±9.85)岁,更年期93 例,乳腺分型脂肪、少量、多量、致密分别为19、63、31、64 例;C 组平均年龄(48.05 ±9.11)岁,更年期19 例,乳腺分型脂肪、少量、多量、致密分别为2、9、11、11 例;D 组平均年龄(49.63 ±9.47)岁,更年期22 例,乳腺分型脂肪、少量、多量、致密分别为5、10、16、11 例。 4 组患者一般资料比较,差异无统计学意义(P >0.05),具有可比性。 患者及其家属均签署知情同意书。 本研究经医院伦理委员会批准。
1.2 病理检查 病理检查基于术后样本,检查结果包括ER、PR、HER-2、细胞角蛋白(cytokeratin,CK)5/6、Ki67 等。Luminal A 特征是ER( +)和(或)PR( +),HER-2( -),CK5/6( +/ -),Ki67 <14%;Luminal B 特征是ER( +)和(或)PR( +),HER-2( +),CK5/6( +/ -),Ki67≥14%;三阴性特征是ER( -),PR( -),HER-2( -),CK5/6( +)和(或)表皮生长因子(epidermal growth factor,EGFR)( +);HER-2 过表达特征是ER( -),PR( -),HER-2( +),CK5/6( +/ -)。
1.3 DBT 检查 采用Selenia Dimensions 数字乳腺X 线摄影系统进行DBT 检查,摄取乳腺头足位、内位侧斜位片。X 线管球旋转限制于15°内,每次旋转1°时进行1 次低剂量照射,获得一系列二维图像。 扫描数据合并创建3D DBT 图像,并同时处理2D 合成乳腺X 线图像,传送至系统IDI 工作站。 采用Secur View 8.1 软件对采集的图像进行后处理。根据BI-RADS 分类诊断标准进行分类,由2 名有3 年以上DBT 工作经验的医师进行图像审查,诊断不一致时二者达成共识。 为分析DBT 对乳腺癌分子亚型的诊断价值,定义肿瘤大小、钙化评分、淋巴结大小等指标的阈值。 本研究将肿瘤直径2.0 cm 作为肿瘤预后阈值[11],9.0 分作为钙化评分阈值[12],1.5 cm 作为淋巴结直径阈值[12]。
1.4 统计学方法 采用SPSS 23.0 统计学软件对数据进行处理。 计量资料以均数±标准差(¯x±s)表示,组间比较采用单因素方差分析;计数资料以例(百分率)表示,组间比较采用χ2检验。 以P <0.05 为差异有统计学意义。
2 结果
2.1 4 组患者临床资料和病理特征比较 4 组肿瘤直径、肿瘤边缘、钙化评分、淋巴结直径、淋巴转移比较,差异有统计学意义(P <0.05)。 C 组和D 组肿瘤直径高于A 组且高于B 组,肿瘤边缘粗糙比例低于A 组且低于B 组,差异有统计学意义(P <0.05)。 A 组、B 组、C 组钙化评分均低于D 组,差异有统计学意义(P <0.05)。 A 组和D 组淋巴结直径高于B 组且高于C 组,差异有统计学意义(P <0.05)。 B 组、C 组、D 组淋巴转移比例均高于A 组,差异有统计学意义(P <0.05)。 见表1。 DBT 图像中乳头位置变化、皮肤粘连、血管增粗见图1,肿瘤边缘变化见图2。
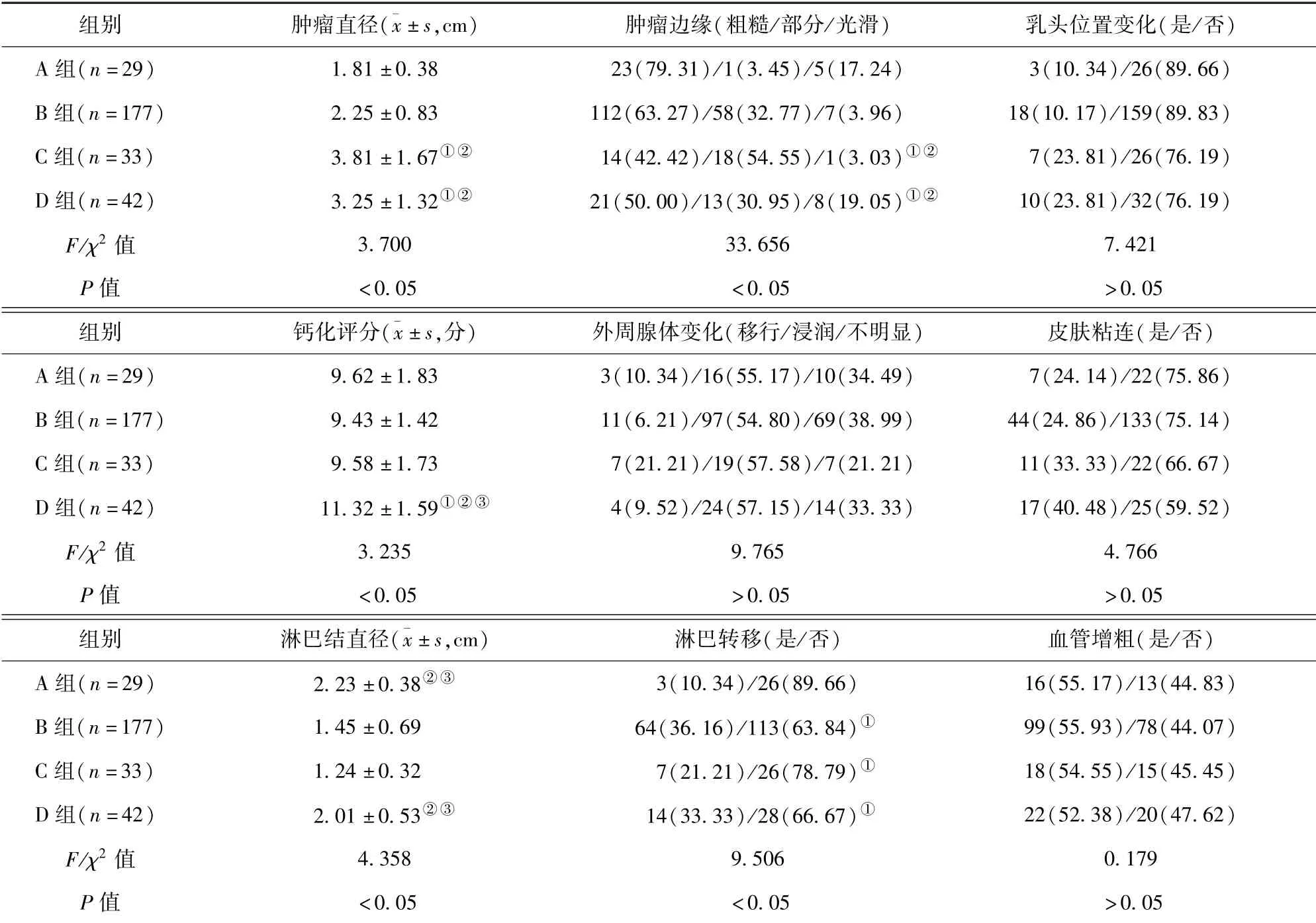
表1 4 组患者临床资料和病理特征比较/例(百分率/%)
2.2 4 组患者DBT 检测指标比较 4 组钙化评分、淋巴结直径比较,差异有统计学意义(P <0.05)。 A 组、B 组、C 组钙化评分≥9 分比例低于D 组,B 组和C 组淋巴结直径≥1.5 cm 比例低于A 组且低于D 组,差异有统计学意义(P <0.05)。 见表2。
3 讨论
乳腺癌是高度异质性疾病,其分子亚型的判断依赖于ER、PR、HER-2、EGFR 等标志物的表达状态,不同分子亚型对激素和靶向治疗的反应存在差异,因此,乳腺癌分子亚型对预后和治疗方案选择至关重要[13]。 目前尚缺乏非侵入性乳腺癌分子分型的检测方法。 有研究显示,DBT 诊断乳腺癌的敏感性高于传统数字乳腺X 光摄影(82.9% 比60.0%)[14]。 本研究探讨了乳腺癌分子亚型与DBT 成像特征之间的关联,结果显示,DBT 测定的诊断影像学特征(钙化评分和淋巴结直径)可作为浸润性乳腺癌分子亚型的辅 助诊断指标。
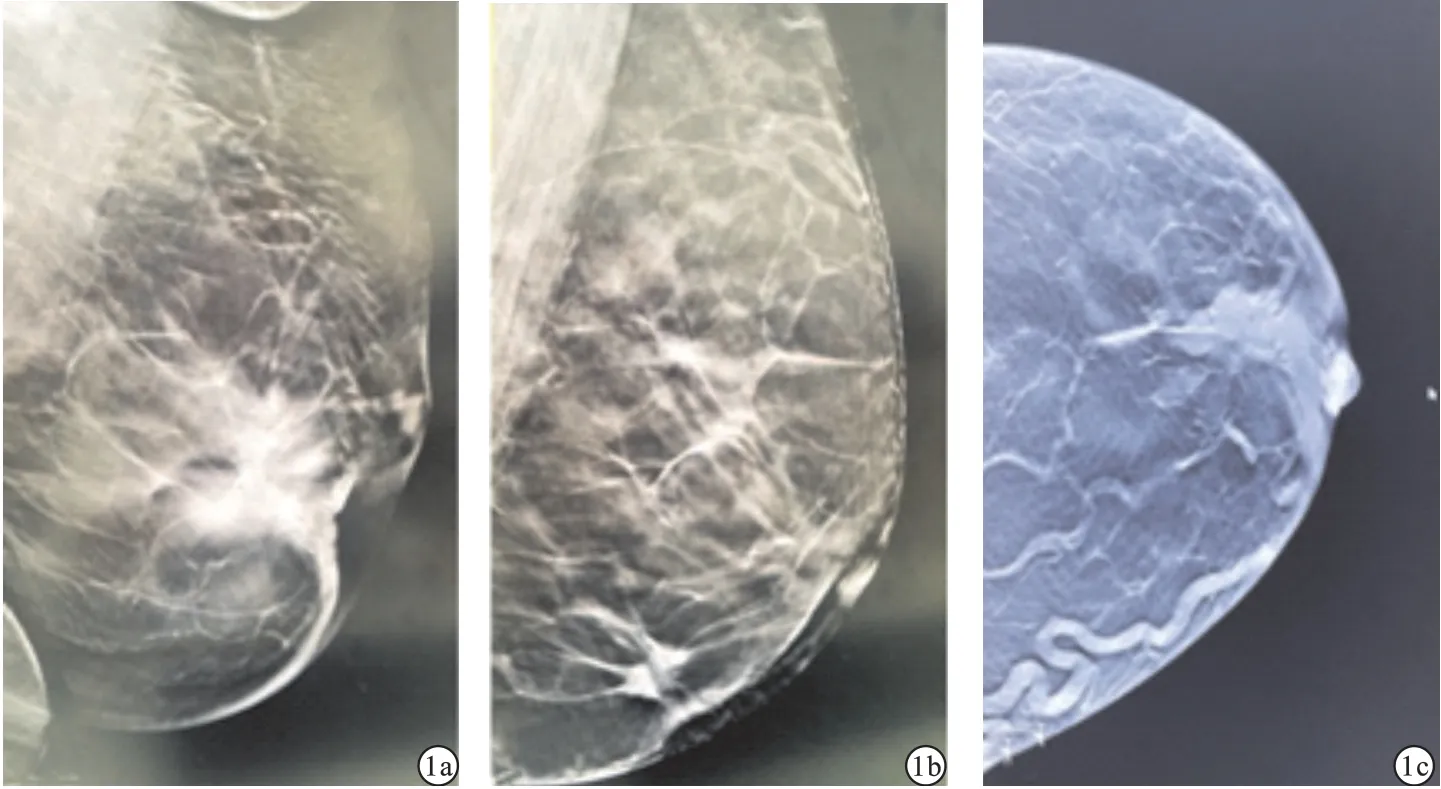
图1 DBT 图像(a. 乳头位置变化;b. 皮肤粘连;c. 血管增粗)
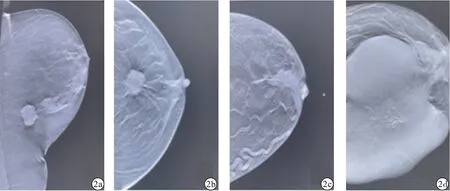
图2 肿瘤边缘变化DBT 图像(a.Luminal A;b.Luminal B;c. 三阴性;d.HER-2 过表达)
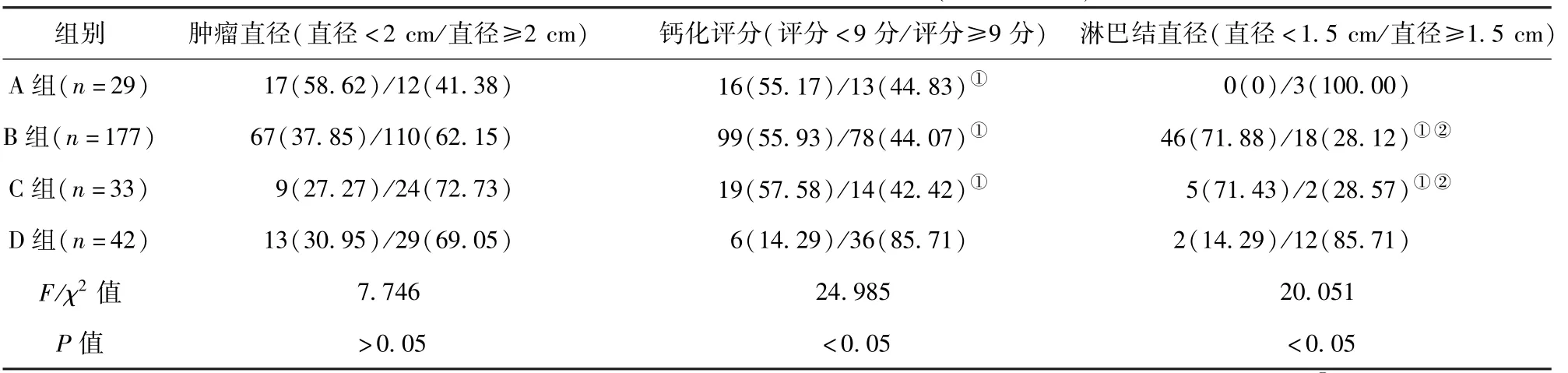
表2 4 组患者DBT 检测指标比较/例(百分率/%)
免疫组织化学可用于乳腺肿瘤的分子亚型分类,不同亚型在肿瘤大小、组织学分级、淋巴结阳性率、淋巴血管栓塞方面存在显著差异,有助于指导治疗计划和靶向治疗。 本研究结果显示:在临床资料和病理特征中,4 组患者肿瘤直径、肿瘤边缘、钙化评分、淋巴结直径、淋巴转移比较,差异有统计学意义(P <0.05);在DBT 检测中,4 组患者钙化评分、淋巴结直径比较,差异有统计学意义(P <0.05)。 这提示,DBT可能作为乳腺癌分子亚型测定的诊断工具。
本研究发现:C 组和D 组肿瘤直径高于A 组且高于B 组,A 组、B 组、C 组钙化评分均低于D 组,差异有统计学意义(P <0.05)。 Yang 等[15]研究显示,乳腺X 线摄影检查确定的三阴性、HER-2 阳性、ER 阳性乳腺癌的钙化率分别为15%、67%、61%,即HER-2 和ER 表达的患者钙化率更高。 Ko 等[16]研究表明,在X 线检查中,三阴性乳腺癌患者最常见的症状之一是肿瘤肿块或部分结构不对称,而不是细微的钙化。 Kim 等[17]发现,与HER-2 表达的患者比较,ER阴性亚型乳腺癌患者的钙化更明显。 本研究还发现:A 组、B 组、C 组钙化评分≥9 分比例低于D 组,差异有统计学意义(P <0.05)。 这表明,钙化评分可用于预测分子亚型和预后。
本研究中:B 组、C 组、D 组淋巴转移比例均高于A 组,差异有统计学意义(P <0.05)。 转移淋巴结与被切除淋巴结的比率被称为淋巴结比率,可作为预后评估的指标,对评估淋巴结具有较高的敏感性[18]。 一项对469 例腋窝淋巴结转移乳腺癌患者的回顾性研究显示,Luminal A、Luminal B、HER-2 过表达、三阴性的淋巴结比率分别为35.2%、43.2%、46.9%、39.1%,Luminal A 与HER-2 过表达亚型之间存在显著差异[19]。
综上所述,DBT 影像学指标中的钙化评分、淋巴结直径可能与浸润性乳腺癌分子亚型相关,其有望成为乳腺癌分子亚型的辅助诊断标志物。
