0.5%碘伏睑缘清洁治疗睑缘蠕形螨引起的眼部瘙痒
2022-08-04袁创孙恒张远平通信作者查旭周坤毅
袁创,孙恒,张远平(通信作者,查旭,周坤毅
(昆明医科大学第二附属医院眼科,云南 昆明650032)
睑缘蠕形螨是一种小型的寄生性螨类,它们广泛分布于自然界,寄生在人体的蠕形螨主要有毛囊蠕形螨和皮脂腺蠕形螨两种[1]。近年来,越来越多的研究证明眼部螨虫感染者与睑缘炎、酒糟鼻、睑板腺功能障碍等具有关联性,并在除螨治疗后,症状缓解[2]。临床眼科门诊工作中,相当一部分患者并没有明确的过敏性疾病病史,却有眼部瘙痒主诉,有研究证明,这些患者也存在螨虫的感染[3]。由此我们使用临床工作中常用于清洁消毒的0.5%碘伏来观察其在体外实验中杀灭螨虫的效果,并尝试运用睑缘清洁的方式来治疗睑缘蠕形螨所致的眼部瘙痒症状。
1 对象与方法
1.1 对象
选择2020 年7 月至2020 年9 月于昆明医科大学第二附属医院眼科门诊以眼部瘙痒为主诉就诊的20 例50 岁以上患者,其中男7 例,女13 例,年龄52~81 岁,平均(67.05±9.29)岁。纳入标准:(1)所有患者均在裂隙灯下拔下睫毛并在显微镜下镜检示睑缘蠕形螨感染阳性;(2)无基础疾病如糖尿病、高血压等;(3)尽管之前使用过抗生素、激素或抗过敏类滴眼液,但症状均无明显改善。排除标准:(1)有其他眼部疾病,如青光眼、细菌性结膜炎、眼底病变等;(2)无法配合睑缘清洁或自理能力较差的患者。正常对照纳入标准:选择同期因年龄相关性白内障住院治疗的15 例50 岁以上患者作为对照组,其中男6 例,女9 例,年龄51~83 岁,平均(64.60±10.72)岁,全部15 例患者,均无眼部瘙痒的不适主诉及症状,无基础疾病,除白内障外无其他眼部病变。本研究符合医学伦理学要求,所有患者均签署知情同意书。
1.2 体外实验
为证实碘伏确实对睑缘蠕形螨有杀伤作用,我们进行了体外实验,随机选取门诊病人,拔下其睫毛观察是否存在睑缘蠕形螨(相应方法同睑缘清洁实验,但不滴加松节油,直接镜检),并选择至少带有4 只螨虫的睫毛置于载玻片上,将其作为一个观察组,分别滴加不同的药物或其他溶液,于显微镜下观察蠕形螨变化。尽量选择带有圆柱形鳞屑样的睫毛,因为这类睫毛发现螨虫的概率更高,且螨虫数量更多[6]。拔下睫毛后直接放置在载玻片上于显微镜下观察,因为睑缘蠕形螨的幼虫和若虫是没有运动能力的,为避免观测误差,我们只观察有4 对发育良好的足且正常运动的成虫,我们将包裹在毛囊或皮脂中的无法准确计数的睑缘蠕形螨,规定为2 只。分组完成后,盖上盖玻片,由盖玻片的一端滴入不同的溶液,包括0.5%碘伏、复合碘(有效碘含量0.45%-0.55%,醋酸氯己定含量0.028%-0.034%)、茶树油、生理盐水、空白对照有盖玻片、空白对照无盖玻片、食用油、松节油、75%酒精、左氧氟沙星、香波沐浴露、肥皂、吡罗卡品、毛果芸香碱。每隔10min 进行连续观察,我们将螨虫从开始加入不同溶液到螨虫停止运动(见图1,A-B)1 分钟之间的时间记为生存时间(stoptime,ST),比较不同溶液中的螨虫的平均ST。
1.3 睑缘清洁实验
1.3.1 眼部常规检查
所有患者均于裂隙灯下检查眼表情况、睑缘及睫毛分布、睑板腺形态和开口情况、眼前节等,睫毛采样,泪膜破裂时间,角膜荧光染色,泪液分泌实验等。
1.3.2 睫毛取样及螨虫计数
在裂隙灯下,使用消毒后的眼科睫毛镊于双眼上下睑各拔取4 根睫毛,总计16 根睫毛,拔睫毛时选择眼睑中三分之一的部位,且选择较为粗壮的带有圆柱形鳞屑样的睫毛(见图1,C-E),将拔下的左右眼睫毛分为放在两个载玻片上,为求精确计数将每根睫毛平行置于玻片上,滴加松节油于睫毛标本上,之后放置5min 后置于光学显微镜下进行螨虫计数,计数包括睑缘蠕形螨各个生活时期包括:卵、若虫、成虫等(见图1,F-G),无论其活动与否。
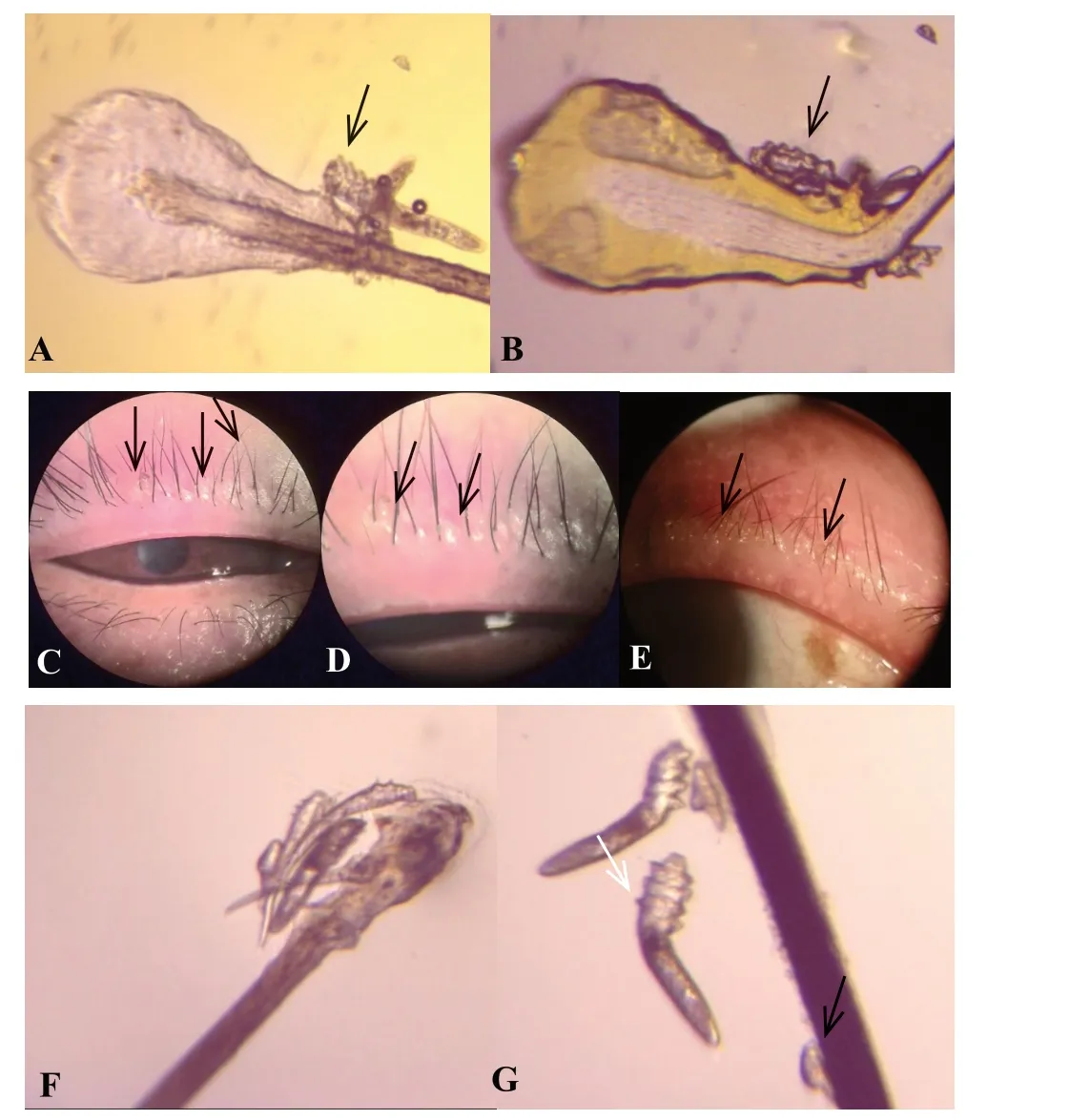
图1
1.3.3 睑缘清洁方法
先嘱患者用清水及干净毛巾正常擦洗清洁眼部皮肤及眼周围,然后用干净棉签蘸取0.5%碘伏溶液,为防止蘸取过多,导致碘伏溶液进入眼内,损伤角膜或其他部位,所以仅将干棉签蘸湿大约前三分之一(见图2)即可,然后嘱患者向上看用另一根干净的棉签向下扒开患者下眼睑,同时用蘸有碘伏的棉签以下眼睑睑缘睫毛根部为中心来回擦洗下眼睑睑缘,同样的方法嘱患者向下看,用另一根干净的棉签向上扒开患者上眼睑,同时用蘸有碘伏的棉签以上眼睑睑缘睫毛根部为中心来回擦洗上眼睑睑缘,之后嘱患者闭眼并以睑裂为中心用蘸湿的棉签擦眼睑周围皮肤,同样的方法清洁另一眼,每只眼重复三次。患者第一次就诊时由医生进行上诉操作,并放置一面镜子或手机录像,让患者学习该清洁方式,第二天仍由医生进行一遍操作,之后让患者自己对镜操作,并由医生指导,直到患者掌握这种清洁方式,并且告知患者每晚洗脸后自行对镜行睑缘清洁。

图2
1.3.4 检查方法及临床症状体征评分
对患者治疗前和治疗2 周后进行下列检查和评分:
(1)主观症状评分:干涩感、异物感、视物模糊、疼痛、眼红、畏光、流泪、眼痒、分泌物增多和口干,存在一项记一分,累计总分并记录。
(2)泪膜破裂时间(Tear film break-up time,BUT):双眼进行荧光染色后于裂隙灯钴蓝灯照射下观察患者双眼,观察并记录从睁眼开始到出现第一个破裂斑为止的泪膜破裂时间,连续记录三次取平均值。
(3)角膜荧光素染色评分(Fl):将角膜平均分为鼻上、鼻下、颞上、颞下四个象限,并对角膜上每个象限分别评分,0 分:无点状染色;1 分:1~5 个点状染色;2 分:5~10 个点状染色;3 分:>10 个点状染色或斑块染色,最后4 个象限评分累加。
(4)泪液分泌Schirmer Ⅰ实验(Schirmer Ⅰ aTest,S Ⅰ aT):在无表面麻醉的前提下进行,将长35mm宽5mm 滤纸条分别置于患者下眼睑中外三分之一结膜囊内,记录5min 后纸条浸湿长度。
(5)患者眼部瘙痒感受评分量表:我们借鉴了疼痛学中常用的视觉模拟量表(VisualAnalogueScale,VAS),VAS 是 由Sehtt 和Huskisson[4]提 出 的 一 条0~100mm 的直线量尺,0 表示无痛,100 表示剧痛,并由患者自己将疼痛的感受标记在直线上,VAS通常用来描述患者当前或过去24h 内的疼痛强度。同样的我们将一条0~100mm 的直线量尺用于表示患者眼部的瘙痒感受,将这条直线分为10等分,并将起点标记为0,终点标记为10,中间由1 至9 的9 个整数依次标记,10 为患者就诊时自己感觉自身眼部的瘙痒感受,0 为无任何眼部不适,待进行相关治疗后,由患者自己判断现在自己眼部瘙痒感受是否有改善,并在直线相应位置进行标记。
1.4 统计学方法
前瞻性临床研究。采用SPSS 23.0 进行统计学分析。计量资料以±s 表示。治疗前后眼表症状评分和蠕形螨计数符合正态性检验,比较采用两独立样本t检验及配对t检验。以P<0.05 认为差异有统计学意义。
2 结果
2.1 体外实验结果
我们首先研究了盖玻片是否会对螨虫的生存时间产生影响,所以我们设置了两个组,空白对照有盖玻片(941.00±136.49)min 和空白对照无盖玻片(1092.00±175.16)min,P值为0.066(P>0.05),两组之间差异无统计学意义,且二者与生理盐水相比,P值均大于0.05,差异无统计学意义。在实验的11 种溶液中(见表1),对螨虫生存时间影响最大的是75%酒精(90.00±10.54)min,然而其与空白对照有盖玻片组无统计学差异(见表2),其次除5%茶树油(131.00±23.78)min 之外,其余溶液中的睑缘蠕形螨生存时间均与空白对照有盖玻片组无统计学差异。
表1 睑缘蠕形螨在不同溶液中的生存时间(±s,min)

表1 睑缘蠕形螨在不同溶液中的生存时间(±s,min)
溶液名称 0.5%碘伏 5%茶树油 复合碘 生理盐水 空白对照有盖玻片 托吡卡胺生存时间(ST) 312.00±119.42 131.00±23.78 388.00±60.51 1258.00±251.47 941.00±136.49 525.00±147.51实验次数 10 10 10 10 10 10
续表1 睑缘蠕形螨在不同溶液中的生存时间(±s,min)

续表1 睑缘蠕形螨在不同溶液中的生存时间(±s,min)
溶液名称 空白对照无盖玻片 食用油 毛果芸香碱 75%酒精 左氧氟沙星 香波 肥皂水生存时间(ST) 1092.00±175.16 883.00±171.92 702.00±243.16 90.00±10.54 993.00±109.54 1138.00±153.82 1224±169.52实验次数 10 10 10 10 10 10 10
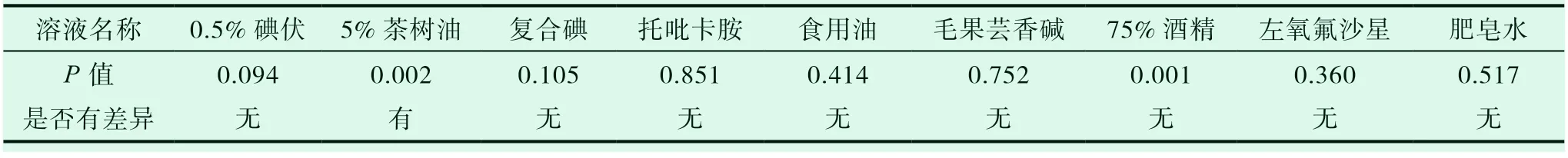
表2 睑缘蠕形螨在不同溶液中的生存时间与空白对照有盖玻片组的差异
2.2 对照组与实验组患者治疗前对比(见表3)
表3 对照组与实验组治疗前相关指标比较(±s)

表3 对照组与实验组治疗前相关指标比较(±s)
注:od: 右眼,os:左眼,S:泪液分泌Schirmer Ⅰ实验/mm(Schirmer Ⅰa Test,S ⅠaT),B:泪膜破裂时间/s(Tear film break-up time, BUT),F:角膜荧光素染色评分/分(Fl),*:P<0.05 两组数据差异有统计学意义
组别 年龄 主观症状评分 螨虫数 Sod Sos Bod Bos Fod Fos对照组 64.60±10.71 2.27±2.09 7.27±5.10 18.27±9.32 15.13±8.93 7.09±6.36 6.80±6.19 0.27±1.03 0实验组 67.05±9.29 5.45±1.85 10.55±6.33 13.65±7.71 13.05±8.69 4.57±2.81 4.23±2.78 0.65±1.27 0.55±1.15*
对照组与实验组患者的年龄差异无统计学意义(P>0.05),左眼与右眼螨虫取样计数无统计学差异(P>0.05),实验组与对照组就诊时螨虫取样,双眼螨虫总数差异无统计学意义(P>0.05)。另外在一些其他指标上,实验组与对照组左右眼的泪液分泌Schirmer Ⅰ实验、泪膜破裂时间,差异均无统计学意义(P>0.05)。对照组与实验组右眼角膜荧光素染色评分差异无统计学意义(P>0.05),左眼角膜荧光素染色评分差异有统计学意义(P<0.05)。
2.3 实验组患者治疗前后对比
实验组患者首次行睑缘蠕形螨取样计数时,男性螨虫数(11.00±8.43 只,7 例)与女性螨虫数(10.31±5.27 只,13 例)相比差异无统计学意义(P>0.05)。实验组20 例患者50 至60 岁共5 人,60 至70 岁共6 人、70 岁以上9 人,各年龄段患者螨虫取样计数差异无统计学意义(P>0.05)。实验组患者行睑缘清洁后螨虫数量变化(见表四):实验组患者第一次行螨虫采样计数时为10.55±6.33 只,与进行了0.5%碘伏睑缘清洁后第二天9.80±6.03只相比,数量有所减少但无统计学意义(P>0.05),行睑缘清洁后的第一周(6.30±5.01)只和第二周(6.10±4.08)只与第一次螨虫采样计数时相比数量均减少,且差异有统计学意义(P<0.05)。行睑缘清洁后的第二天与一周后和两周后相比数量减少,且差异有统计学意义(P<0.05)。但第一周与第二周相比差异无统计学意义(P>0.05)。
实验组患者行睑缘清洁后眼部瘙痒评分变化(见表4):患者行0.5% 碘伏睑缘清洁后的第二天与首次检查相比,眼部瘙痒症状改善,眼部瘙痒评分下降(4.55±1.57)分,差异有统计学意义(P<0.05),并且连续睑缘清洁后的第一周及第二周同首次检查相比,眼部瘙痒评分均下降,且差异有统计学意义(P<0.05)。行睑缘清洁后的第二天同连续清洁一周后及两周后相比,差异无统计学意义(P>0.05)。连续清洁一周与连续清洁两周后差异有统计学意义(P<0.05)。
表4 实验组患者睑缘清洁后睑缘蠕形螨数量及眼部瘙痒评分的变化(±s)

表4 实验组患者睑缘清洁后睑缘蠕形螨数量及眼部瘙痒评分的变化(±s)
注:* 表示同首次检查相比差异有统计学意义(P<0.05)
观察指标 首次检查 第二天 一周后 两周后睑缘蠕形螨数量/只 10.55±6.33 9.80±6.03 6.30±5.01* 6.10±4.08*眼部瘙痒评分/分 10 4.55±1.57* 5.00±1.78* 4.40±1.64*
实验组患者行睑缘清洁两周后眼部其他相关指标变化(见表5):连续行睑缘清洁两周后,除右眼角膜荧光染色评分下降有统计学意义(P<0.05),其余双眼泪液分泌、泪膜破裂时间以及左眼角膜荧光染色评分,差异均无统计学意义(P>0.05)。
表5 实验组患者行睑缘清洁两周后眼部其他相关指标变化(±s)

表5 实验组患者行睑缘清洁两周后眼部其他相关指标变化(±s)
注:od: 右眼,os:左眼,S:泪液分泌Schirmer Ⅰ实验/mm(Schirmer Ⅰa Test,S ⅠaT),B:泪膜破裂时间/s(Tear film break-up time, BUT),F:角膜荧光素染色评分/分(Fl),*:P<0.05 两组数据差异有统计学意义
时间 Sod Sos Bod Bos Fod Fos首次检查 13.65±7.71 13.05±8.69 4.57±2.81 4.23±2.78 0.65±1.27 0.55±1.15连续清洁两周后 16.20±8.95 14.60±7.52 4.90±2.56 4.63±2.28 0.45±0.95* 0.45±1.00
3 讨论
睑缘蠕形螨主要以毛囊中的油脂为食,故睑缘蠕形螨以颜面部等皮脂分泌旺盛的部位寄生率较高,眼睛更易感染蠕形螨,因为眼睛被隆起的鼻子、额头、脸颊等器官包围,眼睛处于最低处,四周的污染源向眼部汇聚,故颜面部蠕形螨感染,很容易传播到眼睛并寄居繁殖。尽管,相关研究调查发现有睑缘蠕形螨感染的人群不一定出现相关症状,出现症状的患者其螨虫感染也可能为阴性[5],所以对于睑缘蠕形螨的致病性仍有一些争议,但更多的研究还是指出,螨虫与角结膜炎[6]、倒睫乱睫[7]、睑板腺功能障碍[8]等眼部疾病密切相关。
对于螨虫所引起的眼部瘙痒症状,KIM[9]发现螨虫感染患者其泪液中IL-17 含量明显升高,并在除螨治疗后泪液中的IL-1 和IL-1β 的含量明显下降,证明螨虫感染者眼部症状与其眼部炎症因子增高具有相关性。微生物学方面,在Lee[8]和Szkaradkiewicz[10]的研究中认为睑缘蠕形螨其虫体本身凹凸不平具有很多凹槽及皱褶,这些空隙中就可能带有相应的致病细菌,包括链球菌、葡萄球菌以及蔬菜芽孢杆菌等,这些细菌产生的抗原蛋白,引起人体的炎症反应。同时虫体本身和它的生活运动就是致炎因子。
在螨虫的取样与计数方面,我们借鉴了Gao[11]的改良版睑缘蠕形螨取样与计数方法,拔睫毛时尽量选择带有圆柱状鳞屑样的睫毛,这种睫毛螨虫检出率时普通睫毛检出率的十倍,其改良法每睑取2根睫毛双眼共8 根,我们采用每睑4 根睫毛双眼共16 根,以进一步提高检出率。
在体外实验中,因为担心盖玻片是否会对螨虫产生压迫抑或是减少了螨虫摄取氧气的机会,从而影响实验结果,所以我们首先研究了盖玻片是否会对螨虫的生存时间产生影响,通过实验,发现使用盖玻片与否其螨虫生存时间的差异没有统计学意义。从体外实验的结果可以看出,患者常用的肥皂水、左氧氟沙星及香波等对于睑缘蠕形螨的生存时间并无明显影响,而0.5%碘伏虽然缩短了螨虫的生存时间,但是其与空白对照的差异无统计学意义,只有5%的茶树油和75%酒精缩短了螨虫的存活时间且差异有统计学意义。这一结果同Gao[12]的体外实验结果基本一致。
在实验组患者与对照组患者的对比中,实验组患者有明确眼部瘙痒主诉,对照组患者无相应主诉,但两者的睫毛取样后螨虫计数却无统计学差异,这进一步证明,为了产生症状,并不存在螨虫最少数量的标准。
连续行0.5%碘伏睑缘清洁后的第一周及第二周螨虫数与第一次检查时相比数量减少,且差异具有统计学意义,说明0.5%碘伏的睑缘清洁治疗方法对于睑缘蠕形螨具有一定的杀伤作用,但第一周与第二周相比无明显差异,说明0.5%碘伏无法做到螨虫的根除。对于患者主观感受,在行0.5%碘伏睑缘清洁后的第二天,患者眼部瘙痒感受即有明显改善,眼部瘙痒评分明显降低,且在进行睑缘清洁后第一周及第二周,评分继续降低,差异有统计学意义,说明对于患者而言,该方法具有实际作用,但其作用机理有待进一步明确。另外在眼科手术治疗中,0.5%的碘伏溶液也是术前常用消毒药品,在多数眼科手术专家共识中,均提到手术前运用0.5%的碘伏或5%聚维酮碘进行手术部位消毒,其安全性已得到实践证明[13-14],同时在我们的实验中,患者行睑缘清洁前后,其泪液分泌、泪膜破裂时间、角膜荧光染色评分这些眼表指标无明显变化,证明了0.5%碘伏睑缘清洁的安全性。
睑缘蠕形螨感染患者的眼部瘙痒,除了与螨虫本身的感染及螨虫的活动密切相关之外,也可能与螨虫携带的致病细菌或抗原性微生物产生的炎性物质相关,所以睑缘蠕形螨感染患者的眼部瘙痒症状迁延不愈,既往所用的抗生素及激素眼药水,对于患者的症状并无改善作用。本研究所用0.5%碘伏,一方面,对于螨虫具有一定的杀灭作用,我们考虑更多的是碘伏改变了螨虫所处的微环境,抑制了螨虫活动,另一方面碘伏作为一种广谱的杀菌药物,其本身的消毒杀菌作用,在睑缘的皮肤、毛囊或是睑板腺周围微环境中起到了关键作用。另外碘伏作为家庭常备物品,其价格便宜,获取方便,这一点对比市场上其他除螨商品优势明显。同时本研究中的睑缘清洁方法,简单易学,操作方便,在专业医师指导下一般患者可独立居家进行,避免了需要长期来往医院的不便,患者接受度好。仍需指出的是,本治疗方案前期需要在医师指导下进行,周期为2 周,更长期治疗效果、机理及相关影响因素,仍需进一步研究。综上所诉,0.5%碘伏睑缘清洁治疗睑缘蠕形螨所致眼部瘙痒的方法,为治疗相关疾病提供了新的治疗方案及治疗思路。
