术前口服肠内营养液对肺癌根治术患者加速康复的效果观察
2022-08-01朱晓绵
朱晓绵
广东省佛山市第一人民医院胸外科 528000
《欧洲营养学会外科营养指南》建议对于外科手术患者,应及时针对性制定营养支持计划,加强营养状况,以降低营养不良相关并发症,促进患者良性转归[1]。膳食指导、肠内营养与肠外营养是外科手术患者的营养支持方式,其中肠内营养排在第一顺位;但患者由于手术应激、创伤疼痛、麻醉药物残留、术中大量输液、术后久卧的影响,多伴不同程度的胃肠功能紊乱,术后经鼻胃管输注肠内营养液易引起患者腹胀、腹泻、腹痛、胃潴留等不耐受症状[2],降低肠内营养支持效果。报道指出,术前积极纠正营养状况,让肠道提前适应肠内营养液,可提升术后肠内营养的顺应性[3]。本文旨在探讨术前口服肠内营养液对促进肺癌根治术患者康复的效果,报道如下。
1 资料与方法
1.1 一般资料 选取我院2020年1月—2021年5月择期行肺癌根治术64例患者作为观察对象,采用数字表法随机分为对照组与观察组,每组32例。对照组中男20例,女12例;年龄42~76岁,平均年龄(58.40±8.25)岁,TNM分期:Ⅱ期14例,Ⅲ期18例;肿瘤最长径3.2~8.4cm,平均最长径(5.80±2.45)cm;美国麻醉医师协会麻醉风险(ASA)分级:Ⅱ级 15例,Ⅲ级 17例;体质量指数(BMI)17.90~27.58,平均BMI 25.80±2.65;术前营养筛查工具2002(NRS 2002)评分3~5分,平均评分(4.08±0.67)分。观察组中男22例,女10例;年龄45~74岁,平均年龄(57.95±8.36)岁,TNM分期:Ⅱ期12例,Ⅲ期20例;肿瘤最长径3.5~8.9cm,平均最长径(5.96±2.70)cm; ASA 分级:Ⅱ级 15例,Ⅲ级 17例;BMI 17.60~27.32 ,平均BMI 25.59±2.52; 术前NRS 2002评分3~6分,平均评分(4.15±0.70)分。两组患者一般资料比较无统计学差异(P>0.05)。
1.2 纳入与排除标准 纳入标准:(1)均为择期肺癌根治术的肺癌患者,入院时间与择期手术时间间隔≥3d;(2)均可肠内营养支持;(3)患者知情知悉并同意。排除标准:(1)伴严重心、肝、肾脏器官病变;(2)伴其他肿瘤或血液肿瘤患者;(3)咽喉、食管、肠道解剖异常,无法行肠内营养支持者;(4)ASA分级Ⅳ级及以上;(5)术后严重并发症,如神经损伤、血管残端瘘、胸膜残腔等;(6)肠内营养液不耐受。
1.3 方法 对照组:术前禁食8h,术前4h口服200ml清饮料补充能量。术后口服肠内营养液,肠内营养液为我院营养科配置的专用肠内营养液,包含50.0%葡萄糖溶液500ml,生理盐水600ml,30.0%脂肪乳300ml,8.5%的乐凡命700ml,微量元素10ml,有机磷酸盐 10ml,总营养液量为2 120ml,营养液加热至37~39℃后口服。初始口服150~200ml/次,后根据耐受情况逐渐增加至250~300ml/次,若在营养支持期间出现轻度腹胀、腹痛,则减少营养液口服量至50~100ml/次;若出现中重度的腹胀、腹痛或严重的胃潴留,暂停口服6~8h,若仍旧无法耐受则暂停口服,改为流质饮食或肠外营养支持。研究组:术前饮食种类及禁食、禁饮时间同对照组;自术前第3天起,开始口服肠内营养液,营养液种类与对照组一致。术前3d口服肠内营养液500ml,术前2d口服肠内营养液1 000ml,术前1d口服肠内营养液1 500ml;分3次三餐后口服。口服营养液期间,适当减少经口摄取其他食物量,责任护士加强患者对营养液耐受情况评估,从饱胀感、腹痛及腹泻3个方面评价耐受情况;耐受良好的按照既定量逐渐增加;耐受差的记录不耐受症状,适当减少术前口服量,并由医生开具促胃动力相关药物,如吗丁啉悬浮液、莫沙必利等,提升肠道对肠内营养的耐受性。术后肠内营养支持方案与对照组一致。
1.4 评价指标 (1)术后肠内营养支持耐受情况。记录两组患者术后肠内营养支持期间的腹痛、腹胀、腹泻及脱水发生率。腹痛、腹胀以患者主诉为标准;腹泻[4]:大便稀薄,排便次数≥3次/d;胃潴留[5]:空腹8h以上,胃内残留量≥200ml;脱水[6]:皮肤弹性下降、尿量减少或无尿、肌肉无力、血容量下降。(2)营养指标比较。于患者入组时及术后5d采集静脉血5ml,采用酶联免疫吸附测定检查前白蛋白(PA)、视黄醇结合蛋白(RBP)、转铁蛋白(TRF)水平。(3)术后恢复指标。术后首次排气时间、术后首次排便时间及术后住院时间。

2 结果
2.1 两组术后肠内营养支持耐受情况比较 观察组术后腹痛、腹胀、胃潴留及脱水发生率低于对照组,差异有统计学意义(P<0.05)。详见表1。
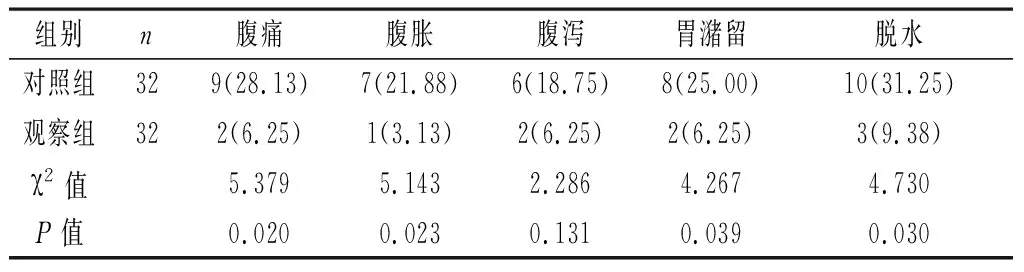
表1 两组患者术后肠内营养耐受情况比较[n(%)]
2.2 两组营养指标比较 术后第5天研究组的PA、RBP及TRF水平均高于同期对照组,差异有统计学意义(P<0.05)。详见表2。

表2 两组患者营养指标比较
2.3 两组术后恢复指标比较 研究组术后首次排气时间、术后首次排便时间及术后住院时间均短于对照组,差异有统计学意义(P<0.05)。详见表3。

表3 两组患者术后恢复指标比较
3 讨论
肺癌根治术是肺癌的主流术式,可相对彻底切除肿瘤病灶,减少肿瘤转移,提升生存率。但肺癌根治术是有创性手术,该术式会让患者处于应激状态,营养物质处于高分解、低合成状态,引发患者蛋白质分解增加、合成减少,诱发或加重营养不良。营养不良可引起患者消瘦、抵抗力下降,增加感染与切口愈合不良风险,延长住院时间。研究[7]发现,术后早期肠内营养不仅可为患者提供必要的能量、蛋白质、脂肪、碳水化合物,还可维持患者术后的代谢平衡,协助建立肠道消化吸收与屏障功能,是优先推荐的营养支持方式。但术后短期内口服或鼻饲大量营养液,可引发患者胃肠道不耐受症状,导致腹胀、腹痛、腹泻、胃潴留等症状,胃肠道不耐受将增加术后肠内营养支持的失败率,影响肠内营养效果。因此,需重视术后肠内营养支持不耐受问题,采取切实措施提升术后肠内营养的顺应性。
Lee等[8]的研究发现,术前口服肠内营养制剂在肝叶切除术患者,可提升术后肠内营养支持的耐受性,减少低蛋白血症发生率,缩短住院时间。拾春婷[9]对胃癌切除术患者术前给予整蛋白型肠内营养混悬液口服,术后采用鼻空肠管喂养,有效提升了胃肠道耐受性,改善了营养状况。本文结果显示,观察组术后腹痛、腹胀、胃潴留及脱水发生率低于对照组(P<0.05)。说明术前口服肠内营养液在肺癌根治术患者中应用,可减少术后肠内营养支持胃肠道不适症状,促进胃肠动力的恢复。原因主要为:术前患者胃肠道功能相对完好,口服肠内营养液后可提前让肠道适应肠内营养液,降低术后肠内营养支持中营养液引起的应激性刺激;同时肠内营养液营养物质均衡,术前口服后可直接作用在肠道黏膜,改善肠道黏膜通透性、减少炎性因子的释放,降低炎性反应程度,协助患者建立良好的肠道屏障功能,这对于维持术后肠内营养支持的顺应性有重要帮助。
RBP是血液中维生素转运蛋白,半衰期约12h,RBP的下降往往预示着低蛋白血症、肝功能损伤及吸收不良综合征。PA由肝脏合成,半衰期约1.9d,是灵敏度较高的营养蛋白质指标。在创伤、炎症影响下,PA浓度出现明显下降,PA还可与RBP结合,形成具备运载维生素A的复合物。TRF的半衰期约7d,是血浆中重要的含铁蛋白,可促进成熟红细胞的生成,TRF的下降预示着感染性疾病及慢性溶血性贫血。本文结果显示,术后第5天研究组的PA、RBP及TRF水平均高于同期对照组,差异有统计学意义(P<0.05),提示术前口服肠内营养液可改善肺癌根治术患者的营养状况。分析其原因:(1)肠内营养液含各类氨基酸、蛋白质、脂肪、维生素、有机磷酸盐、微量元素等成分,术前从小剂量开始口服,逐渐增加,经消化道吸收后,可直接改善营养状况。(2)术前小剂量口服,可协助肠道提前适应肠内营养液,维持良好的肠道屏障功能,继而减少术后肠内营养支持带来的胃肠道不耐受问题,提升肠内营养支持成功率,有助于改善其营养状况。术后首次排气时间、术后首次排便时间及术后住院时间是反应康复进程的重要指标,术后排气、排便时间与肠道功能、消化功能有关,术后肠道有效蠕动、各类消化酶正常分泌是术后排气、排便的基础;而良好营养状况有助于减少相关并发症,继而缩短住院时间。本文结果显示,研究组术后首次排气时间、术后首次排便时间及术后住院时间均短于对照组(P<0.05),说明术前口服肠内营养液可加速肺癌根治术患者康复进程。
综上所述,术前口服肠内营养液在肺癌根治术患者中应用,可有效提升肠内营养耐受性,改善营养状况,加速康复进程,值得应用。
