AQP4-IgG阳性复发型视神经脊髓炎谱系疾病视野随访1例
2022-07-31李盼盼朱妍宋愈
李盼盼 朱妍 宋愈
患者,女,56 岁,因“左眼疼痛伴视力下降5 d”于2021年1月19日至南通市第一人民医院眼科就诊。患者自诉2012年因双下肢无力至复旦大学附属华山医院就诊,诊断为脊髓炎,病程中予以地塞米松磷酸钠抗炎治疗(具体剂量不详),双下肢无力好转。现患者双上肢肌力5 级,双下肢肌力2级(肌力的六级记录法[1])。眼科专科检查示:右眼裸眼视力0.2,左眼光感(双眼矫正无提高);眼压:右眼眼压为20 mmHg(1 mmHg=0.133 kPa),左眼为21 mmHg;右眼光反射正常,左眼光反射迟钝,相对性传入性瞳孔功能障碍(Relative afferent papillary,RAPD)(+),散瞳后眼底未见异常。查视觉诱发电位(Visual evoked potential,VEP)示:右眼P100的潜伏期及振幅正常,左眼P100波形未引出。光学相干断层扫描(OCT)未见异常。头颅核磁共振成像(MRI)未见异常。颈椎MRI示:胸椎术后改变,局部脊髓变细移位,颈椎胸椎退行性改变。患者免疫球蛋白、甲状腺激素及甲状腺功能自身抗体检查未见异常。初步拟诊为:左眼视神经脊髓炎谱系疾病(Neuromyelitis optica spectrum disorders,NMOSD)。治疗方案:2021年1月19日起予以银杏达莫(贵州益佰制药)25 ml,静脉滴注,1次/d,连续12 d,以改善微循环;甲钴胺(瑞阳制药)2 mg,静脉滴注,1次/d,连续12 d,以营养神经;甲泼尼龙(比利时辉瑞制药)500 mg,静脉滴注,1次/d,连续5 d冲击治疗。2021年1月21日,患者眼底荧光素血管造影(FFA)示双眼后极部散在点状荧光;吲哚青绿血管造影(ICGA)示双眼脉络膜血管高通透,晚期斑片状弱荧光。治疗方案:给予螺内酯片(江苏正大丰海制药)每次20 mg,口服,2次/d,以改善脉络膜血供。2021年1月24日起甲泼尼龙减量至每次250 mg,静脉滴注,1次/d,连续3 d,且每连续治疗3 d后甲泼尼龙予以依次减半治疗。2021年1月25日,患者行脑脊液常规、脑脊液免疫球蛋白检查未见异常,脑脊液生化测定结果示:葡萄糖4.96 mmol/L(2.5~4.5 m m o l/L);乳酸3.3 0 m m o l/L(参考值:1.19~2.09 mmol/L)。2021年1月26日,血清液抗水通道蛋白 4(Aquaporin 4,AQP4)抗体IgG示1:1000(强阳),抗少突胶质细胞糖蛋白(Myelin oligodendroeyte glycoprotein,MOG)抗体IgG阴性,抗髓鞘碱性蛋白(Myelin basic protein,MBP)抗体IgG阴性;脑脊液抗AQP4 抗体IgG示1:32(弱阳),抗MOG抗体IgG阴性,抗MBP抗体IgG阴性。复查视野示右眼视野缺损较前好转。重新诊断:双眼NMOSD。治疗方案:给予吗替麦酚酯胶囊(上海罗氏制药)每次0.5 g,2次/d,长期口服。患者2021年1月30日出院,予以甲泼尼龙(天津天药公司)每次56 mg,1次/d口服,每2周依次减8 mg至维持剂量16 mg,吗替麦酚酯胶囊每次0.5 g,2次/d口服。复查血常规、肝肾功能均未见明显异常。患者视力、视野均较前明显改善(见表1和图1),VEP示右眼正常,左眼P100波形峰时延迟、振幅降低。
讨论
NMOSD是一种主要由体液免疫介导的中枢神经系统炎性脱髓鞘疾病,累及视神经和脊髓,以急性视神经炎(Optic neuritis,ON)和脊髓炎(Ransverse myelitis,TM)同时或相继发作为特征,可导致患者失明和瘫痪[2]。复发型NMOSD患者常因反复发生的ON而导致视力低下,甚至致盲。AQP4 抗体是NMOSD的特异性自身抗体标记物[3]。临床上根据血清学AQP4-IgG结果将其分为AQP4-IgG阳性的NMOSD和AQP4-IgG阴性的NMOSD。临床研究表明AQP4-IgG阳性预示疾病易复发,AQP4-IgG滴度在疾病复发前及复发时明显升高[3-4]。既往研究显示患者女性、发病年龄大以及ON与TM初次发病间隔时间超过半年等均为患者复发的危险因素[4]。
NMOSD导致视力损伤的机制可能是由于视神经炎引起的视神经和视网膜神经组织损伤[5]。NMOSD的视神经损害主要累及视神经和视交叉,VEP主要反映视网膜神经节细胞、视路及视皮层的生物电活动。不同程度的P波潜伏期延长及振幅降低是ON的典型表现,但并非特异性表现[6]。视野检查是评估视功能的重要手段,NMOSD患者早期视野改变表现多样,可表现为视野敏感度普遍下降,中心及旁中心暗点,环形暗点,半视野缺损,管状视野,视野向心性缩小等,部分患者发病后视力严重受损不能行视野检查[4]。朱丽平等[7]研究发现弥漫性视野缺损是NMODS患者最常见的视野改变,而局灶性视野缺损中以水平型视野缺损和周围型视野缺损最为常见。本研究患者首次视野检查右眼视野缺损表现为弥漫型视野缺损,左眼表现为局灶性视野缺损中的周围型视野缺损,在病程中定期复查视野,显示双眼视野缺损较前均明显好转。有研究发现,40%的患者在第1次发病后视野全部丧失,但经激素冲击治疗后视野重新开放[8]。NMOSD产生自身抗体攻击视神经的髓鞘,导致髓鞘脱失而致病。完整的髓鞘是保证视神经电信号快速跳跃式传导的基础,髓鞘的脱失使得视神经的视觉电信号传导明显减慢,从而导致明显的视觉障碍。经治疗后髓鞘逐渐修复,视功能也逐渐恢复正常[9]。本例患者以ON急性发病,病程中积极予以激素、免疫抑制剂、营养神经和改善微循环等药物治疗,髓鞘再生后视神经恢复传导功能。
目前临床上多数患者无明显诱因复发,首次发病后糖皮质激素类药物过早停用或不规律使用是其复发的可能因素。2014 年,视神经炎诊断和治疗专家共识中关于视功能损害严重且合并AQP4阳性,或者反复发作、呈现糖皮质激素依赖现象的患者激素的冲击治疗建议采用以下治疗方案:予甲强龙1 g,静脉滴注,连续3~5 d,其后酌情将剂量依次减半,每个剂量连续使用2~3 d,至120 mg以下,改为口服泼尼松片每日1 mg/kg,并逐渐缓慢减量,维持总疗程不少于 6~12个月[10]。本研究患者入院时诉胃部不适,起始剂量予以每天500 mg治疗5 d,其后酌情将剂量依次减半,每个剂量连续使用2~3 d。大剂量甲泼尼龙冲击均可显著缩短NMOSD病程,缓解症状,但全身糖皮质激素的应用也可能导致泡性视网膜脱离。患者激素治疗过程中ICGA显示双眼脉络膜血管高通透,晚期斑片状弱荧光,其对应处FFA检查显示视网膜色素上皮受损,为预防泡性视网膜脱离给予螺内酯以改善脉络膜血管、视网膜血供,促进视网膜下积液吸收[11]。
免疫抑制剂主要用于降低视神经炎患者的复发率以及通过防止或降低脊髓和脑损害发生[10],硫唑嘌呤、环孢素A、麦考酚酸酯等适用于NMOSD患者的恢复期及慢性期治疗[12]。因药物起效较慢(多为2~3个月开始起效),建议与口服糖皮质激素有2~3个月叠加期,但不良反应较大,可能会出现肝肾功能损伤、骨髓抑制、重症感染、生育致畸等现象[12]。因为免疫抑制剂的不良反应较多且NMOSD的病程是难以预测的,关于免疫抑制剂预防治疗的最佳开始及持续时间的建议还未达成共识。NMOSD的其他治疗包括血浆置换、免疫球蛋白静脉滴注等。
以眼部症状作为首发症状的NMOSD患者常先就诊于眼科,临床上遇到视力下降、视野缺损的患者除分析视野缺损的形态特征外,还应详细追问是否伴有肢体乏力、感觉异常等病史。除完善免疫学检查外,必要时辅助头颅及颈部MRI、血清AQP4抗体等检查,有助于NMOSD的早期诊治。NMOSD常为双眼发病,对于一眼发病视力下降至0.1以下不能行视野检查时,另一眼即便没有症状也应及时完善视野检查。在使用激素治疗NMOSD时除关注全身情况外还需关注泡性视网膜脱离等并发症;在使用免疫抑制剂药物治疗上需注意其肝肾功能损伤、骨髓抑制等不良反应,及时检查血常规以及肝肾功能等。
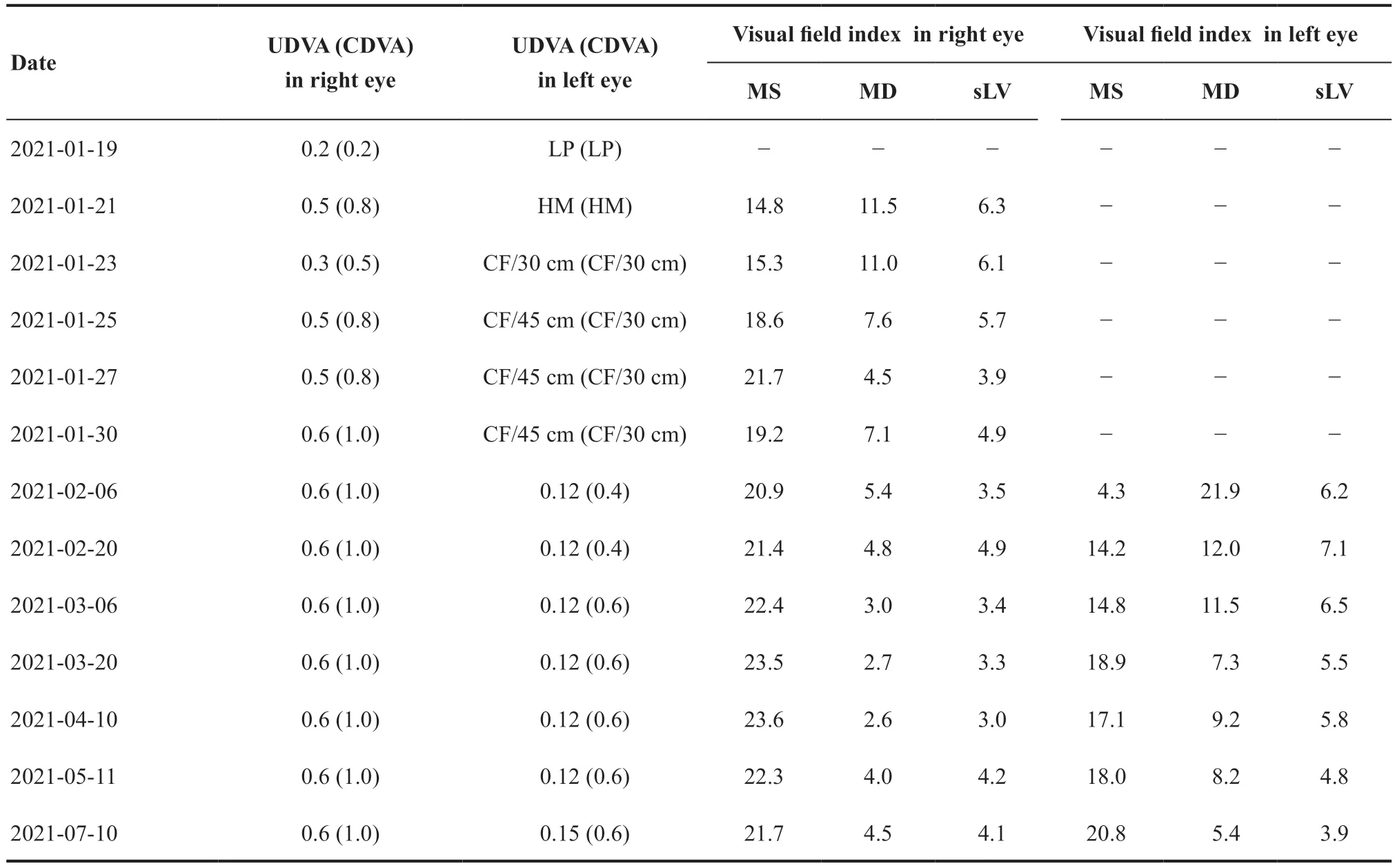
表1.患者视力及视野指数随访情况Table 1.Follow-up status of patients' visual acuity and visual field index

图1.NMOSD患者双眼视野检查A:甲泼尼龙500 mg冲击治疗3 d右眼视野检查(2021-01-21);B:甲泼尼龙减量至120 mg治疗3 d右眼视野检查(2021-01-27);C:甲泼尼龙减量至56 mg治疗1周右眼视野检查(2021-02-06);D:甲泼尼龙减量至40 mg治疗2周右眼视野检查(2021-03-06);E:甲泼尼龙减量至16 mg治疗3周右眼视野检查(2021-04-10);F:甲泼尼龙16 mg治疗2个月右眼视野检查(2021-05-11);G:甲泼尼龙16 mg治疗4个月右眼视野检查(2021-07-10);H:甲泼尼龙减量至56 mg治疗1周左眼视野检查(2021-02-06);I:甲泼尼龙减量至40 mg治疗2周左眼视野检查(2021-03-06);J:甲泼尼龙16 mg治疗3周左眼视野检查(2021-04-10);K:甲泼尼龙16 mg治疗2个月左眼视野检查(2021-05-11);L:甲泼尼龙16 mg治疗4个月左眼视野检查(2021-07-10)Figure 1.NMOSD patient binocular visual field inspection.A:Right eye visual field examination after 500 mg methylprednisolone shock treatment for 3 days (2021-01-21);B:Right eye visual field examination after methylprednisolone reduced to 120 mg treatment for 3 days (2021-01-27);C:Right eye visual field examination after methylprednisolone reduced to 56 mg for 1 week (2021-02-06);D:Right eye visual field examination after methylprednisolone reduced to 40 mg for 2 weeks (2021-03-06);E:Right eye visual field examination after methylprednisolone reduced to 16 mg for 3 weeks (2021-04-10) ;F:Right eye visual field examination after methylprednisolone reduced to 16 mg for 2 months (2021-05-11);G:Right eye visual field examination after methylprednisolone reduced to 16 mg for 4 months (2021-07-10);H:Left eye visual field examination after methylprednisolone reduced to 56 mg for 1 week (2021-02-06);I:Left eye visual field examination after methylprednisolone reduced to 40 mg for 2 weeks (2021-03-06);J:Left eye visual field examination after methylprednisolone reduced to 16 mg for 3 weeks (2021-04-10);K:Left eye visual field examination after methylprednisolone reduced to 16 mg for 2 months (2021-05-11);L:Left eye visual field examination after methylprednisolone reduced to 16 mg for 4 months (2021-07-10).NMOSD,neuromyelitis optica spectrum disorders.
利益冲突申明 本研究无任何利益冲突
作者贡献声明 李盼盼:收集数据,参与选题、设计及资料的分析和解释;撰写论文;对编辑部的修改意见进行修改。宋愈:参与选题、设计和修改论文的结果、结论。朱妍:参与选题、设计、资料的分析和解释,修改论文中关键性结果、结论,根据编辑部的修改意见进行核修
