急性肺栓塞患者血清肾上腺髓质素前体中段肽、25-羟维生素D水平与院内死亡的关系分析*
2022-07-29韩其政
姬 峰,邵 磊,韩其政,亓 梅,张 鹏△
1.山东省第二人民医院/山东省耳鼻喉医院/山东省耳鼻喉研究所呼吸与危重症医学科,山东济南 250022;2.山东第一医科大学附属中心医院感染性疾病科,山东济南 250013
急性肺栓塞(APE)是继急性心肌梗死、脑梗死之后第三大致死性心血管疾病,由内源或外源性栓子阻塞肺动脉引起,以肺循环和右心功能障碍为主要表现[1-2]。APE可导致肺动脉血管阻塞、肺动脉压力升高,当压力超过负荷时引起右心衰竭,是APE患者死亡的主要原因[3]。肾上腺髓质素(ADM)是一种血管舒张肽,具有利钠、扩血管作用,ADM以肾上腺髓质素前体中段肽(MR-proADM)的形式释放和存在,ADM能抑制胶原合成,减轻肺动脉胶原蛋白积聚,在高血流量引起的肺动脉高压的发展中起保护作用[4],肺动脉高压患者血浆ADM水平升高,ADM与肺动脉高压发生及严重程度有关[5]。维生素D是人体不可或缺的营养元素,维生素D缺乏可能加剧肺局部炎症反应,减弱对外界病原菌的清除能力,引起肺功能低下,增加呼吸系统疾病易感风险[6],此外维生素D活化后转换为25-羟维生素D[25(OH)D],可抑制缺氧诱导的肺动脉内皮细胞增殖和迁移以及肺动脉压增高[7]。目前MR-proADM、维生素D与APE是否存在关联尚不清楚,本研究拟检测APE患者血清MR-proADM、25(OH)D水平,并评估其预测APE预后的价值。
1 资料与方法
1.1一般资料 选择2019年5月至2021年3月在山东省第二人民医院(简称“本院”)收治的179例APE患者为研究对象,纳入标准:(1)肺动脉电子计算机断层扫描血管成像(CTA)提示肺动脉腔内充盈缺损或完全阻断,伴或不伴D-二聚体水平增高[大于传统阳性临界值(500 μg/L)或年龄校正的阳性临界值(年龄≥50岁时,年龄×10 μg/L)],符合《急性肺栓塞诊断与治疗中国专家共识(2015)》诊断标准[2];(2)发病至入院时间小于24 h;(3)年龄18周岁以上。排除标准:(1)严重心脏瓣膜疾病,急性冠状动脉综合征、左心室射血分数低于40%;(2)主动脉夹层动脉瘤破裂、严重肺炎、心包炎,心包积液;(3)肺癌、纵隔肿瘤、胸外伤史。根据肺栓塞严重程度指数(PESI)分为低危组(PESI分级Ⅰ~Ⅱ级)46例、中危组(PESI分级Ⅲ~Ⅳ级)71例和高危组(PESI分级Ⅴ级)62例,另选择65例同期于本院门诊体检的健康志愿者为对照组,均排除APE、肺炎、肺癌、支气管哮喘等呼吸系统疾病。本研究已经获得本院伦理会批准,患者及其家属均知情同意签署同意书。
1.2PESI评分 PESI从年龄(以年龄为分数)、性别(男,10分)、肿瘤(是,30分)、慢性心力衰竭(是,10分)、慢性肺部疾病(是,10分)、脉搏(≥110次/分,20分)、收缩压(<100 mm Hg,30分)、呼吸频率(>30次/分,20分)、体温(<36 ℃,20分)、精神状态(改变,60分)、动脉血氧饱和度(<90%,20分)评分,Ⅰ级≤65分,Ⅱ级,66~85分,Ⅲ级86~105分,Ⅳ级106~125分,Ⅴ级>125分[2]。
1.3方法
1.3.1实验室检测 APE患者入院1、3、6、24 h(对照组体检当日仅检测1次)采集静脉血3 mL注入干燥试管,待血液凝固后取上层液4 ℃下10 701×g(离心半径10 cm)离心10 min,上机检测。采用BIOBASE2000全自动酶联免疫分析仪(山东博科医疗器械有限公司)检测血清MR-proADM、25(OH)D水平。试剂盒购自上海酶联生物科技公司(批号190517、SJ0521,1905FG),试剂盒的批内和批间变异系数分别<10%和<12%。APE患者另在入院当日采集静脉血1.8 mL加入枸橼酸钠的抗凝管混匀,离心(4 ℃ 3 000 r/min,离心半径10 cm)10 min,采用希森美康CS 5100全自动血凝分析仪运用免疫比浊法检测D-二聚体水平。
1.3.2超声心动图检查 APE患者入院当日进行超声心动图检查,仪器为美国Philips 公司Sonos 7500型心脏彩色多普勒超声诊断仪,探头频率2.0~5.0 MHz,测量肺动脉主干内径(MPA)、肺动脉收缩压(SPAP),SPAP=三尖瓣反流压差+右心房压(5~15 mm Hg),取3个心动周期平均值。
1.3.3院内结局追踪和危险因素收集 所有患者均追踪临床结局,根据是否发生院内死亡分为死亡组(35例)和生存组(144例),死亡组中低危组0例,中危组8例,高危组27例,生存组中低危组46例,中危组63例,高危组35例。收集APE患者预后相关危险因素,包括基础疾病(糖尿病、高血压、高脂血症)、合并疾病(慢性心力衰竭、慢性阻塞性肺部疾病、肺和纵隔除外的恶性肿瘤)、并发症(深静脉血栓形成、晕厥、肺部感染、电解质紊乱、凝血功能障碍)、动脉血气(pH值、氧分压、二氧化碳分压)、心脏超声等。
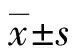
2 结 果
2.1基线资料、超声心动图指标比较 4组性别、年龄、基础疾病比较差异无统计学意义(P>0.05),高危组MPA、SPAP、D-二聚体、PESI评分、二氧化碳分压高于中危组和低危组,且中危组高于低危组(P<0.05)。高危组氧分压低于中危组和低危组,且中危组低于低危组(P<0.05)。见表1。

表1 各组基线资料、超声心动图指标比较
2.2血清MR-proADM、25(OH)D水平比较 低危组、中危组和高危组血清MR-proADM水平均高于对照组(P<0.05),低危组、中危组和高危组入院3 h、入院6 h、入院24 h血清MR-proADM水平均高于入院1 h(P<0.05),高危组入院6 h、入院24 h血清MR-proADM水平高于中危组和低危组,且中危组高于低危组(P<0.05),3组入院1 h、入院3 h血清MR-proADM水平比较差异无统计学意义(P>0.05)。低危组、中危组和高危组血清25(OH)D水平低于对照组(P<0.05),不同时间点低危组、中危组和高危组血清25(OH)D水平比较差异无统计学意义(P>0.05),高危组入院后血清25(OH)D水平低于中危组和低危组,且中危组低于低危组(P<0.05)。见表2。

表2 各组血清MR-proADM、25(OH)D水平变化

续表2 各组血清MR-proADM、25(OH)D水平变化
2.3死亡组和生存组血清MR-proADM、25(OH)D水平比较 死亡组和生存组入院3 h、入院6 h、入院24 h血清MR-proADM水平均高于入院1 h(P<0.05),死亡组入院3 h、入院6 h、入院24 h血清MR-proADM水平高于生存组(P<0.05),两组入院1 h血清MR-proADM水平比较差异无统计学意义(P>0.05)。死亡组和生存组入院后各时点血清25(OH)D水平比较差异无统计学意义(P>0.05)。死亡组入院后血清25(OH)D水平低于生存组(P<0.05),见表3。

表3 死亡组和生存组血清MR-proADM、25(OH)D水平差异
2.4影响APE患者院内死亡的影响因素分析 单因素分析结果显示,死亡组晕厥比例、恶性肿瘤比例、电解质紊乱比例、慢性心力衰竭比例、PESI高危比例、MPA、SPAP、D-二聚体高于生存组,pH值、氧分压低于生存组(P<0.05),见表4。

表4 APE患者院内死亡的单因素分析结果

续表4 APE患者院内死亡的单因素分析结果
以APE院内死亡为因变量(0=存活,1=死亡),晕厥(0=否,1=是)、恶性肿瘤(0=否,1=是)、电解质紊乱(0=否,1=是)、慢性心力衰竭(0=否,1=是)、PESI(1=低危,2=中危,3=高危)、pH值(原值代入)、氧分压(原值代入)、MPA(原值代入)、SPAP(原值代入)、D-二聚体(原值代入)、入院1 h、入院3 h、入院6 h、入院24 h MR-proADM(原值代入)、入院1 h、入院3 h、入院6 h、入院24 h 25(OH)D(原值代入),采用向后逐步法筛选变量,多因素Logistic回归分析结果显示,高SPAP、PESI分级为高危、入院24 h高水平MR-proADM是APE患者院内死亡的危险因素,入院24 h高水平25(OH)D是APE患者院内死亡的保护因素(P<0.05),见表5。
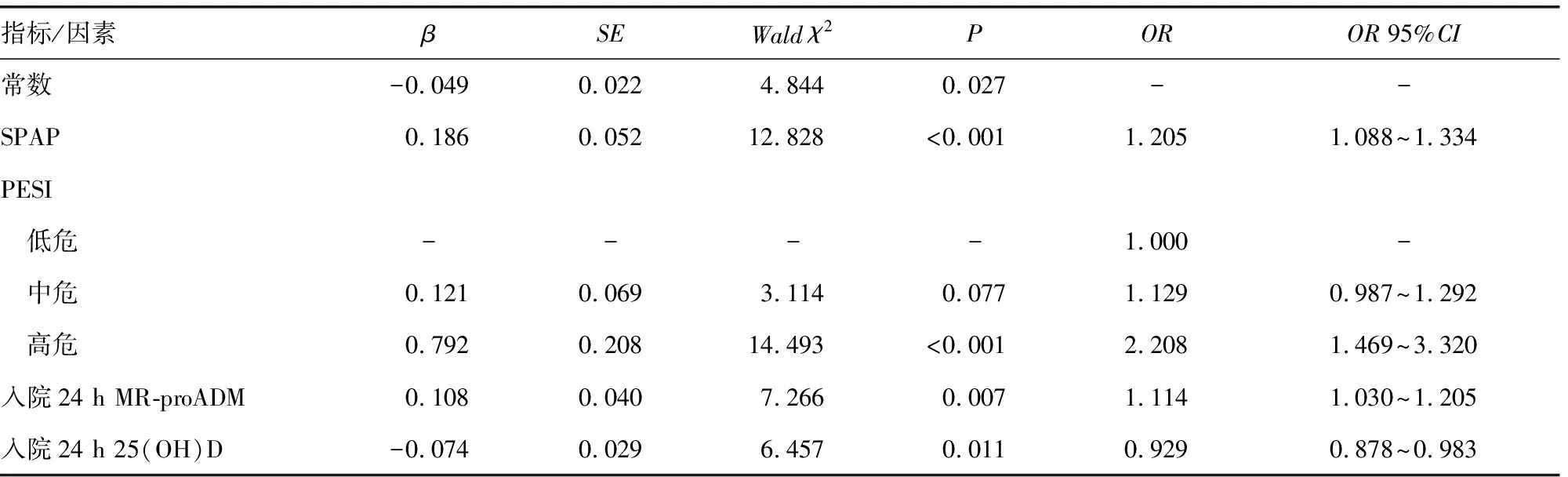
表5 APE患者院内死亡的多因素Logistic回归分析
2.5血清MR-proADM、25(OH)D联合预测APE患者院内死亡的价值分析 入院24 h检测MR-proADM、25(OH)D预测APE患者院内死亡的曲线下面积分别为0.723、0.779,联合两者指标预测APE患者院内死亡的曲线下面积为0.896,大于单独预测,见表6和图1。

表6 血清MR-proADM、25(OH)D联合检测预测APE患者院内死亡的效能

图1 血清MR-proADM、25(OH)D联合检测预测APE患者院内死亡的ROC曲线
3 讨 论
APE危险评估有助于识别高死亡风险患者,指导临床治疗,进而改善患者预后。常规胸片、心电图、血气分析、超声心动图缺乏特异性,识别效能有限,肺动脉造影诊断效能高,但是具有侵入性,并且费用高。PESI是预测APE患者预后应用最为广泛的评测量表之一,在APE风险评估、复发以及预后预测均有较高价值[8-9],但是PESI操作相对繁琐,生物学标志物以其操作简便、重复性强、无创等优势在临床备受关注,并表现出更高的应用优势。
ADM是由血管内皮细胞产生的多肽类物质,由52个氨基酸组成,最早发现于人类嗜铬细胞瘤组织,后来在心、肺、肾、胃肠、脑、血管内皮和血管平滑肌细胞中均检测到ADM存在,ADM具有扩张血管、支气管,增加正性肌力,降低血压,增加心输出量,利尿排钠等作用,外周循环血中ADM可被快速清除,难以检测,MR-proADM则更稳定,能反映ADM活性水平[10-11]。ADM作为强血管舒张剂,具有抗高血压作用,可抑制肺动脉平滑肌细胞增殖并减轻肺动脉胶原蛋白积累,在肺动脉高压中起到保护作用[12]。现有报道显示先天性心脏病合并肺动脉高压患者血清ADM水平代偿性升高,ADM水平与肺动脉高压严重程度有关,ADM浓度升高可延缓肺动脉高压的发生发展,是机体的防御反应[13]。本研究发现APE患者血清MR-proADM水平明显升高,入院24 h血清MR-proADM水平升高是APE患者院内死亡的危险因素,说明MR-proADM水平与APE肺动脉压增高,病情严重程度以及院内结局有关,提示MR-proADM有望成为APE预后评估的潜在生物学指标。HEINING等[14]也指出急性呼吸困难患者血清MR-proADM水平明显增高,MR-proADM预测其死亡的曲线下面积为0.84,TRAVAGLINO等[15]也指出MR-proADM有助于评估急性呼吸困难患者入院后30 d、90 d死亡风险。本研究ROC曲线分析结果显示入院24 h血清MR-proADM水平预测APE患者院内死亡的曲线下面积为0.723,灵敏度为74.3%,特异度为71.5%,验证了MR-proADM在APE预后评估中的价值,提示MR-proADM可为临床APE高死亡风险评估提供依据。
25(OH)D是一种亲脂性的类固醇激素,具有抗炎、免疫调节、促进细胞分化生长等作用,现有研究发25(OH)D缺乏与肺动脉高压也密切相关,肺动脉高压患者体内25(OH)D水平普遍偏低[16]。本研究发现,APE患者入院后血清25(OH)D水平均低于对照组,回归分析结果显示低水平25(OH)D是APE患者院内死亡的危险因素。ENTEZARI-MALEKI等[17]、FOLSOM等[18]同样发现25(OH)D缺乏与静脉血栓栓塞症发生有关,推测25(OH)D缺乏引起APE的机制如下:25(OH)D缺乏与肺动脉高压有关,25(OH)D可抑制肾素-血管紧张素系统,25(OH)D缺乏则引起血浆肾素活性升高,诱导心室重构并增加动脉血压[19]。25(OH)D可增加肺动脉血管内皮细胞表面K+2-孔隙域通道亚家族成员K3表达稳定肺动脉平滑肌细胞膜稳定,25(OH)D不足则导致肺动脉总钾电流和TASK-1电流减弱,进一步引起肺动脉平滑肌细胞膜去极化,诱导肺血管内皮功能障碍引发肺动脉高压[20]。因此25(OH)D缺乏可能通过诱导肺动脉高压引起APE和院内不良结局的发生。本研究ROC曲线分析结果显示25(OH)D预测APE患者院内死亡具有较高的灵敏度和特异度,说明25(OH)D可作为APE患者预后预测的辅助指标。联合检测25(OH)D和MR-proADM预测APE预后的效能明显提高,提示MR-proADM水平升高伴25(OH)D缺乏患者具有更高的院内死亡风险,临床应警惕此类患者不良预后的可能,应早期调整治疗方案。
综上所述,血清MR-proADM水平升高,25(OH)D水平降低与APE病情加重和院内死亡有关,25(OH)D、MR-proADM可作为APE预后预测的辅助生物学指标。
