胸腔镜食管癌根治术远期预后的危险因素分析
2022-07-26陆世民常江华胡江文冯冬杰
陆世民,常江华,胡江文,冯冬杰,张 勤
(1.南京江北医院胸心外科,江苏 南京,210048;2.江苏省肿瘤医院胸外科)
现有数据显示,我国食管癌数量呈明显上升态势,目前临床多采用外科手术进行治疗[1]。随着医学技术水平的不断提升,食管癌患者的远期预后效果虽有改善,但总体预后效果仍难以达到预期,严重影响患者的生活质量,甚至威胁其生命[2]。既往治疗多采取传统手术方式,虽然可实现恶性肿瘤的有效切除,但会给患者机体带来较大创伤;胸腔镜食管癌根治术疗效明显,但患者受到术后疼痛、并发症等多项因素影响,术后会引发炎症反应导致预后不佳,部分患者仍存在疾病复发或转移现象,进而导致远期预后无法达到预期,因此明确食管癌患者胸腔镜手术后远期预后的影响因素对改善远期预后结局具有一定的指导意义[3]。目前关于食管癌患者远期预后影响因素的研究较少,且需要进一步探讨并分析影响远期预后的危险因素。因此,本文现就胸腔镜食管癌根治术的临床疗效及生存情况展开调查,分析影响远期预后的危险因素,将结果报道如下。
1 资料与方法
1.1 临床资料 选取2017年7月至2018年7月入院并被诊断为食管癌的117例患者,按照随机数字表法将58例患者纳入胸腔镜组,59例纳入传统对照组。两组患者性别、年龄、病程、肿瘤位置等方面差异无统计学意义(P>0.05),具有可比性,见表1。纳入标准:(1)符合食管癌诊断标准[4];(2)术前除中晚期患者均未接受新辅助治疗;(3)资料完整;(4)依从性好,可耐受手术并愿意配合本研究。排除标准:(1)合并严重器质性疾病;(2)合并其他恶性肿瘤或存在免疫功能障碍;(3)配合性差或中途退出本研究。行胸腔镜食管癌根治术的患者根据术后生存情况建立亚型分组,死亡患者纳入死亡组,生存患者纳入常规组。本研究经医院伦理委员会批准,伦理批号为2017(年)伦审第(68)号。

表1 两组患者临床资料的比较
1.2 手术方法 对照组行传统食管癌根治术,采用全身麻醉,于患者左颈部、右胸处、腹部做切口,右后外侧第5肋间做切口完成对皮下组织及肌肉部位的充分剥离,辅以撑开器暴露胸壁,探查肿瘤位置并切除,结扎切断奇静脉,充分游离食管,清扫上、下纵隔及隆突下、食管旁淋巴结,胸部缝合完毕,患者取平卧位,做腹部正中切口进行胃部游离,清扫贲门旁及胃左动脉旁淋巴结,制作管状胃,取左颈切口将管状胃自胸腔食管床拉至颈部吻合。胸腔镜组行胸腔镜食管癌根治术,全麻后选择右腋中线第7肋间做观察孔,了解肿瘤情况,分别于右腋前线第4肋间及腋后线第4、8肋间做切口为操作孔,在四孔共同配合下首先将食管游离至胸顶处,再用血管切割缝合器离断奇静脉弓,最后清扫隆突下、食管旁及主支气管处淋巴结,然后患者由侧卧改平卧,经腹制作管状胃,最后将胸段位置处的食管自左颈切口拉出,切除病灶并将残端与管状胃吻合。术后两组均予以院内常规护理及治疗。
1.3 随访 采用电话及门诊复查方式完善随访。嘱患者于术后1个月入院完成复查,此后每隔3个月复查,复查项目包括术后症状、体征、血常规、肿瘤标志物、血生化、胸腹部CT、上消化道造影、胃镜、颈部彩超,复查过程中完善患者资料并记录生存情况、生活方式、病理结果、复查情况等。随访时间从手术当日算起,随访终点为末次随访时间(患者死亡)或随访截止时间(2021年7月)。
1.4 观察指标 (1)对比两组患者术后疗效及预后情况,包括术后胸腔引流液总量、淋巴结清扫数量、住院时间、复发转移情况及三年累积生存率;(2)单因素分析胸腔镜组内临床资料差异,包括性别、年龄、病变部位、肿瘤直径、脉管瘤栓、分化程度;(3)对比胸腔镜组内并发症发生情况,包括肺部感染、心律失常、呼吸功能障碍等;(4)多因素Logistic回归分析食管癌根治术后远期预后的影响因素。

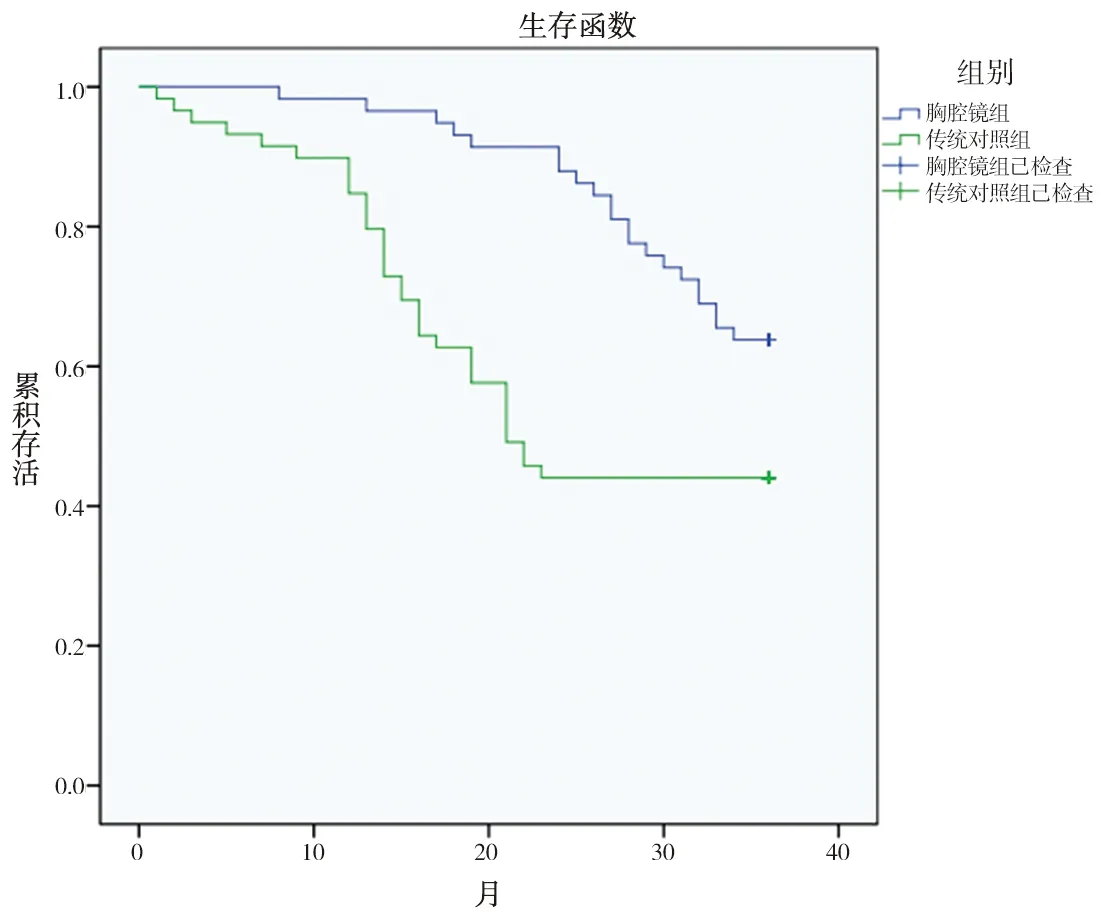
图1 两组患者生存曲线
2 结 果
2.1 两组术后疗效及预后情况的比较 胸腔镜组术后胸腔引流液总量少于对照组,淋巴结清扫数量多于对照组,住院时间短于对照组,胸腔镜组复发转移率低于对照组,三年累积生存率高于对照组,差异均有统计学意义(P<0.05),见表2,生存曲线见图1。
表2 两组患者术后疗效及预后情况的比较
2.2 单因素分析胸腔镜组内患者临床病理资料 截至随访结束,死亡患者纳入死亡组(n=21),生存患者纳入常规组(n=37),两组患者性别、年龄、病变部位差异无统计学意义(P>0.05),肿瘤直径、脉管瘤栓、分化程度差异有统计学意义(P<0.05),见表3。
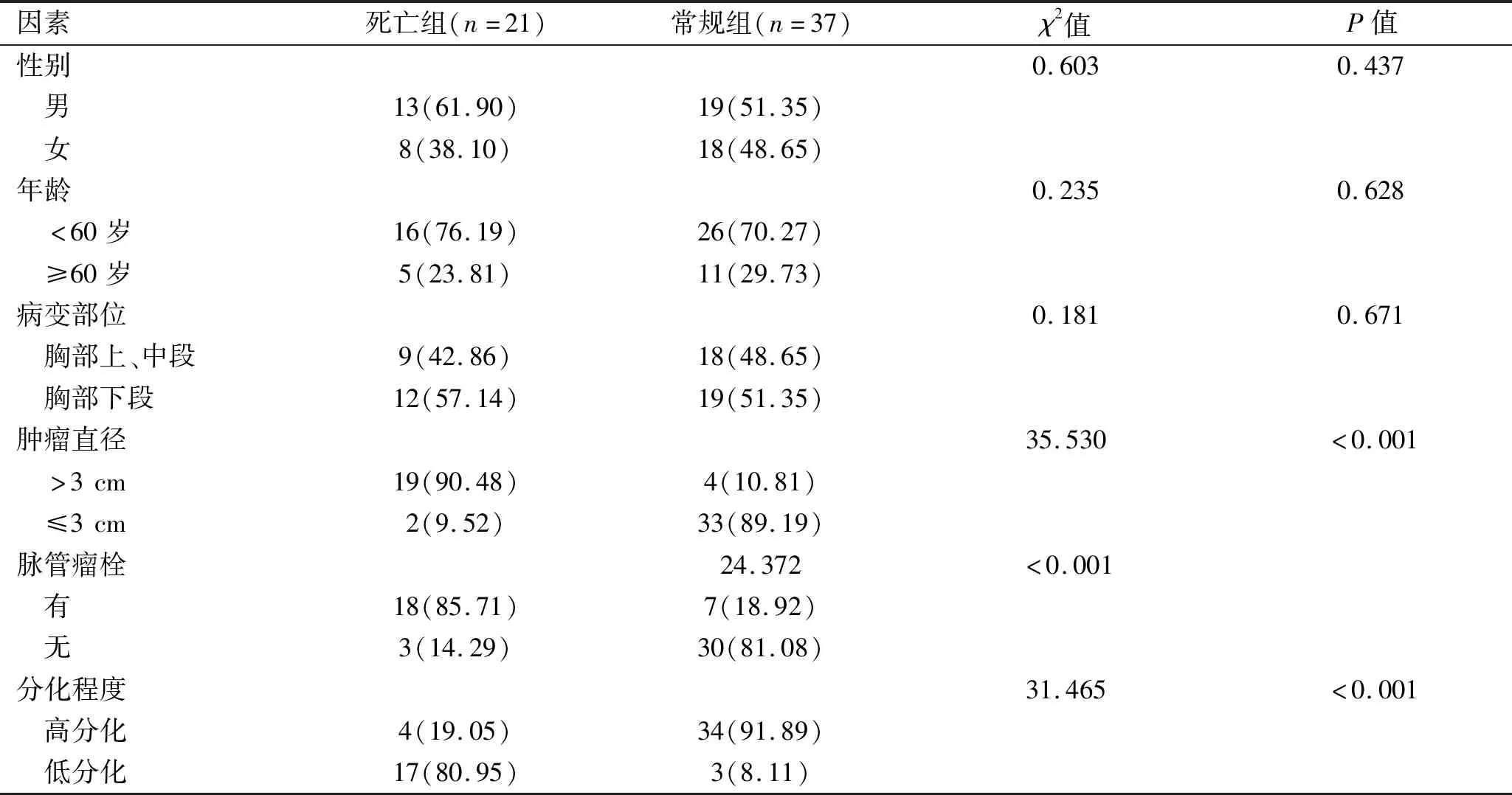
表3 单因素分析胸腔镜组内患者临床资料[n(%)]
2.3 两亚组术后并发症发生情况的比较 死亡组术后并发症总发生率高于常规组(P<0.05),见表4。
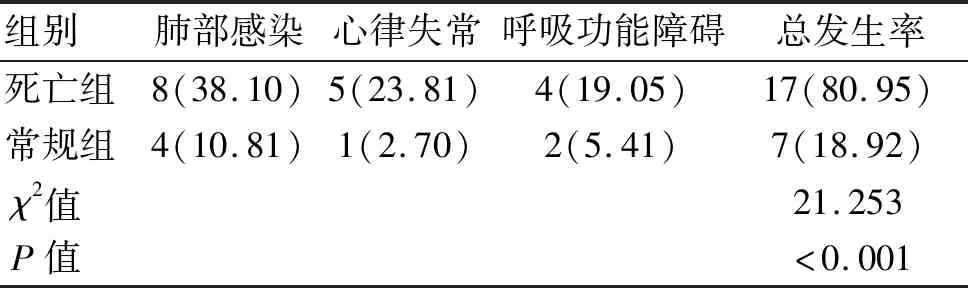
表4 两组患者并发症发生情况的比较[n(%)]
2.4 多因素Logistic回归分析食管癌根治术后远期预后的危险因素 将单因素分析中P<0.05的因素及并发症作为自变量,将胸腔镜食管癌根治术后死亡事件作为因变量,变量赋值见表5。采用多因素Logistic回归分析食管癌根治术后远期预后的危险因素,肿瘤直径>3 cm、脉管瘤栓、低分化、术后并发症是独立危险因素。见表6。

表5 变量赋值表
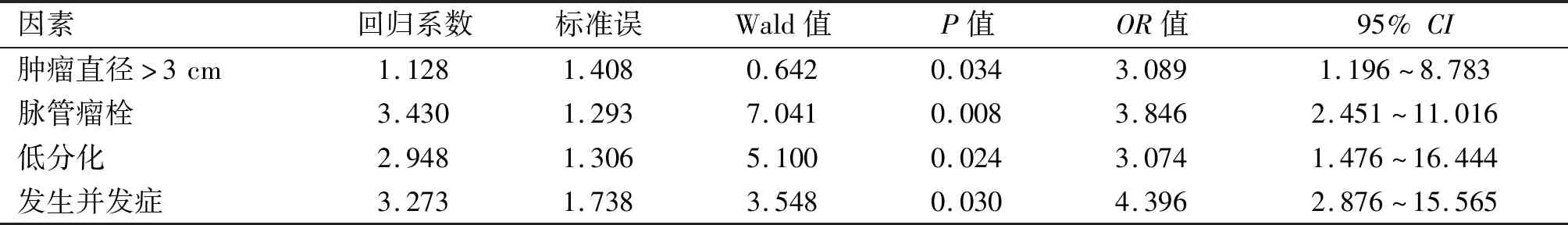
表6 胸腔镜食管癌根治术后患者远期预后的多因素Logistic回归分析
3 讨 论
食管癌发病机制复杂,与饮食习惯、遗传因素、环境状态等多种因素有关,临床数据显示,我国食管癌多发于40岁以上的中老年人群,具有较高的致死率,临床治疗包括外科手术治疗、放射治疗、化学药物治疗与综合治疗等[5]。胸腔镜根治术可显著降低对患者肺功能及免疫功能的影响,逐渐受到医师与患者的认可[6]。胸腔镜食管癌根治术的临床疗效虽有较大改善,但仍有预后不良事件发生[7]。分析并评价该类患者远期预后的危险因素对后续手术方案的制定与完善具有重要意义。
本研究结果显示,胸腔镜组胸腔引流液总量减少,复发转移率低,住院时间短,淋巴结清扫数量、三年累积生存率提高,与对照组相比,差异有统计学意义(P<0.05),与马荣等[8]的研究结果相似。分析其原因可能是传统手术采用三切口完成操作,对患者机体创伤程度更高,术中游离食管时间较长,术后胸腔引流液总量更高,而胸腔镜下根治术可依托胸腔镜设备的视野放大作用,帮助术者缩短游离食管的时间,术中淋巴结清扫较传统方式更为彻底,有效降低了术后复发转移率,三年累积生存率提升[9]。
本研究中单因素分析结果显示,肿瘤直径、脉管瘤栓、分化程度差异有统计学意义(P<0.05),提示胸腔镜根治术的远期预后受多种因素影响。本研究针对组间并发症进行了对比分析,死亡组发生肺部感染、心律失常、呼吸功能障碍的总发生率较常规组高(P<0.05),这与彭建明等[10]的研究结果相似。本研究中多因素Logistic回归分析结果显示,肿瘤直径>3 cm、低分化、脉管瘤栓、术后并发症是远期预后不佳的危险因素,与宋春洋等[11]的研究结果相似。肿瘤直径是影响胸腔镜食管癌根治术远期预后的危险因素之一,肿瘤直径在早期食管癌中具有预测价值,肿瘤直径是患者病理分期的重要表现,直径>3 cm时,提示病灶范围更大,行胸腔镜根治手术时视野会受限制,难度较大,手术效果不良,术后复发风险更大,容易诱发预后不良事件[12]。研究[13]表明,具备脉管瘤栓的食管癌患者复发转移率更高,分析其原因可能与脉管瘤栓在患者体内的形成机制有关。脉管瘤栓主要由患者肿瘤细胞及其聚合物在小动脉、静脉及淋巴管内聚集,当体内脉管损伤时,癌细胞可经脉管创口处迁移至机体远处组织中,诱发机体恶性肿瘤复发转移。本研究结果与现有研究数据相似,提示脉管瘤栓是淋巴结转移前状态,可能是微转移表现。现阶段有多项研究数据表明,食管癌患者体内肿瘤分化程度与远期预后、复发转移情况息息相关,分化程度越低,意味肿瘤细胞密度更大,提示肿瘤细胞数量增加且癌细胞增殖快;张玉双等[14]认为,食管癌的分化程度不但影响淋巴结转移,而且是术后复发转移的独立危险因素,分化程度越高,治疗失败风险越低。本研究针对胸腔镜食管癌根治术患者的并发症情况展开分析,死亡组并发症发生率较高,可能因肺部感染等机体炎性反应导致患者免疫功能障碍、免疫系统紊乱,诱发机体恶性肿瘤细胞增殖与转移,同时并发症也不利于术后恢复,部分患者在术后康复期间受并发症困扰,心理状态及临床依从性发生变化,导致远期肿瘤复发转移[15]。
本研究也存在一定不足,样本量较少且术后随访时间较短,可能使研究结果存在一定偏倚,后续研究需继续扩大样本范围及样本量,延长随访时间。
综上所述,胸腔镜食管癌根治术具备微创优势,可有效改善临床疗效,提高患者生存率。针对食管癌患者远期预后的危险因素需考虑肿瘤直径、脉管瘤栓、细胞分化程度、并发症情况制定与完善治疗方案,以提高患者远期预后。
