肌骨超声评价类风湿性指关节炎的病理特征研究*
2022-07-23马玉娜肖海萍
马玉娜,肖海萍
1.河南省职业病防治研究院,河南郑州 450000;2.郑州大学第二附属医院,河南郑州 450000
类风湿性指关节炎属于致残性、慢性进展的疾病,主要是因机体免疫系统异常,或因炎症、血管病变等众多因素致使患者指关节发生滑膜增生或损坏的疾病[1]。此类患者常有指关节晨僵、酸胀、疼痛或活动受限等临床表现,病程较长,可反复发作,常会给患者带来巨大的身心痛苦,影响患者正常生活[2]。对于此类患者,需动态关注其病情变化情况,以便对患者关节损伤情况准确评估,了解疾病进展情况,为治疗方案的制定提供依据。目前影像学检查是判定类风湿性指关节炎的常用方法,虽然能够检查骨侵蚀、滑膜增生、关节积液等病理学改变,但无法查看滑膜血流信号情况[3]。肌骨超声可对类风湿性指关节炎的典型病理特征进行观察,同时还能对滑膜内动脉血流信号予以显示,能够为此类疾病的诊断提供更多信息。本研究选取58例疑似患者,以对照分析方式,探索肌骨超声的应用价值,现将结果报告如下。
1 资料与方法
1.1 临床资料
选取2019年4月—2020年8月在样本医院就诊的58例类风湿性指关节炎疑似患者,患者获得明确诊断,可伴随关节活动障碍或关节疼痛,无其他结缔组织疾病,排除脊柱关节炎、系统性红斑狼疮患者、合并严重感染性疾病、妊娠期及哺乳期女性,所有患者对本研究知情同意。其中男21例,女37例,年龄32~68岁,平均年龄(61.35±3.47)岁;病程7~25个月,平均病程(14.25±1.63)个月。本研究经样本医院医学伦理委员会审核批准。
1.2 方法
(1)肌骨超声:所有患者均先行肌骨超声检查,所用仪器:Philips IU2型彩超,探头频率7.5~13.0 MHz。患者采用坐位,双手平放在检查床上,将耦合剂涂抹到关节表面,对患者2~5掌指关节、附近节指间关节背侧、掌侧检查,行纵切、横切扫查。(2)磁共振成像(Magnetic Reso⁃nance Imaging,MRI)检查:以GE Signa 1.5 T行MRI检查,应用多通道专用线圈,行冠状面及矢状面扫查,如有必要增加T2W1横断面扫查。
1.3 观察指标
(1)根据中华医学会风湿病学分会制定的《类风湿关节炎诊断及治疗指南》判断标准,将之作为金标准,分析患者诊断结果,统计两种检查方法用于类风湿性指关节炎的漏诊及误诊情况。(2)统计两种方法用于类风湿性指关节炎的诊断效能,包含对敏感度、特异度、准确度的评价,计算方法:敏感度=真阳性/(假阴性+真阳性);特异度=真阴性/(假阳性+真阴性);准确度=(真阳性+真阴性)/总例数。(3)对检查所得病理特征进行分析,包括骨侵蚀(关节软骨局部厚度减少不超过1 mm)、滑膜增生(滑膜厚度为1 mm及以上)、关节积液(关节间隙无回声区深度为1 mm以上)。(4)统计确诊的46例患者的类风湿性关节炎疾病活动评分(Disease activity score 28,DAS28)及肌骨超声半定量评分情况,肌骨超声半定量评分包含滑膜增生(0~3分,增生局限于关节夹角中记为1分,超声骨面最高点连线记为2分,增生延伸至骨干记为3分)、骨侵蚀(骨皮质粗糙且无缺损记为1分,缺损明显记为2分,大面积缺损记为3分)、关节积液(少量、中量、多量依次记为1、2、3分)、滑膜内动脉阻力指数(滑膜彩色血流根据分级记录为0~3分;腱鞘炎若有则记录为1分,无则记录为0分)。
1.4 统计学方法
采用SPSS 22.0软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料用例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 患者诊断结果情况
根据金标准判定,58例疑似患者中,类风湿性关节炎患者46例。肌骨超声准确诊断类风湿性关节炎44例,其中肌骨超声检查漏诊2例,误诊1例;MRI检查漏诊1例,具体诊断结果,见表1。
2.2 两种方法的诊断效能
肌骨超声诊断的敏感度为44/46×100%=95.65%,特异度为11/12×100%=91.67%,准确度为(44+11)/58×100%=94.83%。MRI诊断类风湿性关节炎的敏感度为45/46×100%=97.83%,特异度为12/12×100%=100.00%,准确度为(45+12)/58×100%=98.28%。两种方法诊断的敏感度、特异度及准确度差异无统计学意义(P>0.05),见表2。
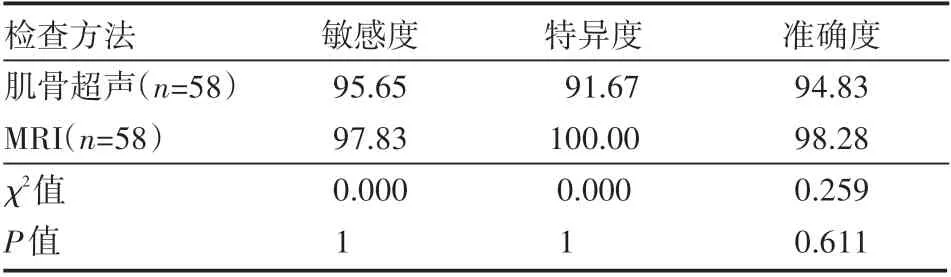
表2 两种方法的诊断效能%
2.3 两种方法对患者病理特征的检查结果情况
两种方法对患得骨侵蚀、滑膜增生、关节积液等病理特征的检出率比较,差异无统计学意义(P>0.05),见表3。
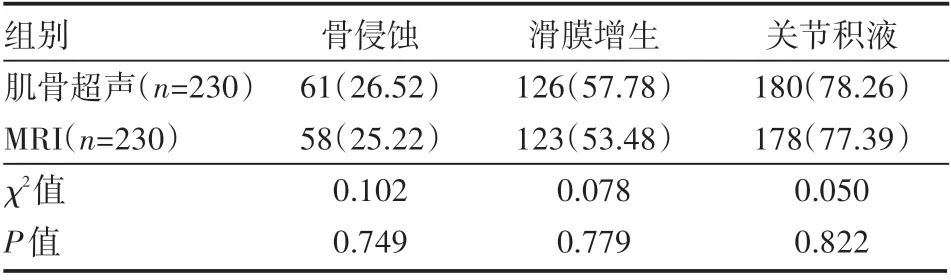
表3 两种方法对患者病理特征的检查结果情况 例(%)
2.4 两组患者DAS28评分及肌骨超声半定量评分情况
疼痛亚组和无痛亚组患者的DAS28评分、骨侵蚀、滑膜增生、关节积液、滑膜内动脉阻力指数等肌骨超声半定量评分对比,差异有统计学意义(P<0.05),见表4。
表4 两组患者DAS28评分及肌骨超声半定量评分情况(±s)分
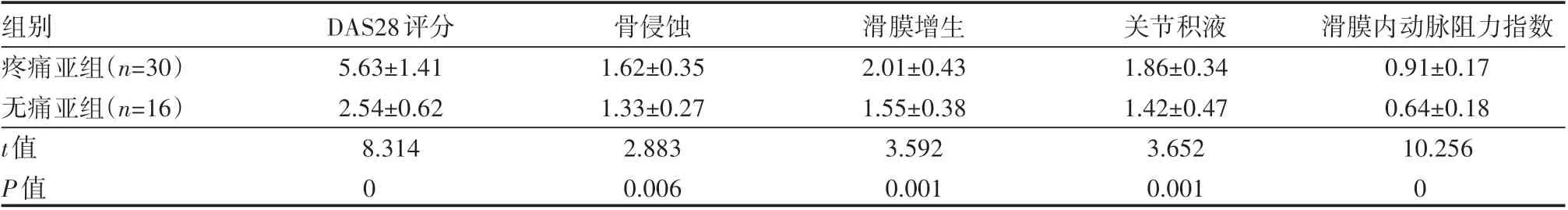
表4 两组患者DAS28评分及肌骨超声半定量评分情况(±s)分
组别疼痛亚组(n=30)无痛亚组(n=16)t值P值DAS28评分5.63±1.41 2.54±0.62 8.314 0骨侵蚀1.62±0.35 1.33±0.27 2.883 0.006滑膜增生2.01±0.43 1.55±0.38 3.592 0.001关节积液1.86±0.34 1.42±0.47 3.652 0.001滑膜内动脉阻力指数0.91±0.17 0.64±0.18 10.256 0
3 讨论
类风湿性关节炎起病缓慢,疾病进展较慢,属于自身免疫性疾病,常会累及膝关节、指关节及腕关节,主要特征为:周围血管增生、滑膜厚度增加、骨质遭受破坏。此类疾病的患者通常会遭受疾病反复发作、病程漫长的折磨[6]。
对类风湿性关节炎患者,尽早诊断能够明确病情,为患者治疗提供重要参考。影像学技术是诊断此类疾病的重要方法,过去临床多运用X线、MRI或CT来对这一疾病进行诊断,其中MRI为主要方法,对组织有较强的分辨能力,不会被骨伪影所干扰[7],且可多参数呈现,多方位成像,不仅能展示患者关节解剖形态有无改变,同时还能提供生化、病理方面的一些信息。虽然这些方法能够发现此类患者的重要病理特征,但在滑膜内血流观察上还存在欠缺。另外,MRI检查费用高,用时较长,作为常规诊断方法而言存在一定不足。
肌骨超声是影像学技术近年来研究的新领域,这一方法可通过高频探头,对骨骼系统、肌肉等疾病进行诊断,其对细微结构的分辨能力大幅升高[8],可对浅表软组织(如韧带、肌肉、周围神经、肌腱等)有无病变进行观察,对于畸形、炎症、损伤及肿瘤等所致结构异常,均能及时发现,且检查效果和MRI、CT接近。同时,这一技术借助专用高分辨率探头,可对关节组织动态的解剖情况予以清晰展示,能够动静态结合进行分析,让医师对患者健侧、患侧展开超声图像的对比,医师借助这一工具,可从任一角度、任一方向来查看患者指关节的病变情况[9],这为患者病理情况评估提供了充足信息。总体看来,在类风湿性指关节炎诊断中,肌骨超声具有如下优势:(1)可灵活扫查,能够多切面成像。(2)对韧带、肌肉等的细微结构能够清晰分辨。(3)可动静结合呈现声像图,便于医师实时、动态地关注组织病变情况[10]。
为分析肌骨超声对类风湿性指关节炎的诊断价值,本研究以MRI检查结果为对比,结果发现,对类风湿性关节炎,肌骨超声和MRI诊断效能差异无统计学意义。从这一结果可以看出,在判定类风湿性关节炎疾病时,作为辅助性分析手段,肌骨超声能够取得和MRI相当的价值。对两种方法检查46例确诊患者的病理特征进行分析,可以发现,肌骨超声对骨侵蚀、滑膜增生、关节积液等病理特征的检出率和MRI差异无统计学意义。从这一结果可以看出,在检查类风湿性指关节炎典型的病理特征方面,肌骨超声和MRI两者效果相当。然而肌骨超声操作的简便及迅速,是MRI所不及的。另外,在治疗过程中,若需重复、多次实施MRI检查,因这一方法费用较高,会给患者造成一定经济负担。而肌骨超声费用相对较低,可重复操作,结果稳定,可通过这一手段在治疗不同阶段对患者病情进展情况、治疗效果进行评估,为治疗方案的改善提供重要参考。
指关节疼痛是类风湿性指关节炎患者的一个典型表现,也是该病给患者生活质量造成影响的重要因素,故而疼痛情况可在一定程度上反映患者病情程度[11]。本研究根据患者有无疼痛将其分组,经分析,发现疼痛亚组肌骨超声评分明显高于无痛亚组。胡健[12]在研究中,将50例类风湿关节炎患者根据有无关节疼痛分组,甲组存在疼痛,乙组无痛,结果发现甲组的超声评分明显高于乙组,这和本研究的结果一致,这表明肌骨超声能对患者病情程度予以揭示。另外,本研究还创新性地对比了疼痛及无痛患者的滑膜内动脉阻力指数,疼痛亚组的滑膜内动脉阻力指数则低于无痛亚组,可见滑膜内动脉阻力指数能够作为评价此类患者病情程度的一个重要指标。
值得注意的是,肌骨超声对于操作人员的专业技能和仪器设备有较高要求,且这一方法目前还未在临床中普及。相信随着影像学技术不断发展,医疗领域不断创新,肌骨超声会得到进一步的发展,其在临床中的应用范围也将进一步拓展。另外,本研究在选取样本时,可能存在一定偏倚,后期可扩大样本量,对肌骨超声的应用价值展开进一步分析,并且可对肌骨超声与患者炎症反应之间的关联进行分析,从而为类风湿性关节炎的判定提供更多有用信息。
综上所述,肌骨超声在评价类风湿性指关节炎中的病理特征中,效用和MRI相当,医师可借助肌骨超声的滑膜内动脉阻力指数、血流信号情况,从而为病情评估、治疗方案制定提供重要依据。
