腹腔镜下改良结肠肛管吻合术治疗超低位直肠癌的临床疗效
2022-07-18韩晓伟李国利张素云刘书成套格苏
韩晓伟,李国利,张素云,刘书成,套格苏
(赤峰市医院肛肠外科,内蒙古 赤峰 024000)
直肠癌是临床常见的恶性肿瘤,是指距齿状线5 cm以内的直肠恶性肿瘤,手术是目前治疗的主要方式之一[1]。既往临床中,腹、会阴联合切除术(Miles术)被认为是标准手术方式。随着临床对直肠癌病灶研究的深入,手术器械尤其是吻合器的升级,使诸多原来需要结肠造口的直肠癌患者,避免了人造肛门的痛苦[2]。随着近年来腹腔镜技术不断发展,保肛手术预后疗效明显提升,不断有患者选择保肛手术,其中结肠肛管吻合术(Parks术)已经在临床获得一定认可[3-4]。本研究通过观察腹腔镜下改良Parks术治疗超低位直肠癌的临床疗效,为临床治疗提供参考,现报道如下。
1 资料与方法
1.1 一般资料 选取2015年1月至2021年1月赤峰市医院收治的80例超低位直肠癌患者为研究对象,进行回顾性分析,根据不同术式分为Parks术组(36例)、Dixon术组(23例)和Miles术组(21例)。Parks术组患者中男性19例,女性17例;年龄45~68岁,平均年龄(56.87±5.05)岁;肿瘤距离肛门1.8~3.8 cm,平均距离(2.67±0.21)cm。Dixon术组患者中男性12例,女性11例;年龄45~69岁,平均年龄(56.23±5.01)岁;肿瘤距离肛门1.8~3.8 cm,平均距离(2.62±0.24)cm。Miles术组患者中男性11例,女性10例;年龄45~67岁,平均年龄(56.65±5.43)岁;肿瘤距离肛门1.8~3.8 cm,平均距离(2.67±0.22)cm。3组患者一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。本研究经赤峰市医院医学伦理委员会批准。纳入标准:①均符合《外科学》[5]中超低位直肠癌的诊断标准;②CT或MRI检查直肠肿瘤与周围组织无广泛浸润且未侵犯浆膜;③未出现远处转移。排除标准:①中转开腹手术;②存在既往腹部手术史,肠粘连严重;③合并肠梗阻。
1.2 手术方法 Parks术组行Parks术:气管插管全身麻醉后,取改良截石位,右侧截石位近乎放平,对患者进行头垫保护。完成气腹后,确定一次性无菌腹腔镜穿刺器(Trocar)位置,与右髂前上棘内两横指稍偏下及脐上,各置入1枚12 mm的Trocar(江苏弘爱医疗科技有限公司,苏械注准20192021591,型号:A-5),在左髂前上棘内两横指稍偏上脐平左右腹直肌外缘位置,置入5 mm Trocar 3枚。探查结束进行手术,找到肠系膜下动脉,在肠系膜下神经丛平面结扎切断,高位结扎切断肠系膜下静脉。顺骶前间隙行隧道式分离,直肠骶骨韧带切断,侧方、前壁均分离到直肠系膜末端,完成直肠癌全系膜切除,做弧形切开肛提肌,进入括约肌间沟。改良肛门拉钩拉开肛门,会阴组在直视下,距离齿状线上方1 cm,需要环形切开直肠黏膜,向上呈圆筒状剥离肛管直肠环,再环形切断直肠壁或肛管全周至内外括约肌间间沟,与腹腔镜组会合。切除标本后结肠经钢管括约肌环,拉出肛门,使用3-0可吸收线(山东博达医疗用品股份有限公司)间断缝合结肠肛管,盆腔置引流管1根,术后留置尿管1周,卧床1周,术后1~2 d开始进食流质饮食。
Dixon术组行直肠低位前切术(Dixon术):常规麻醉置入腹腔镜,术后遵循无菌原则,乙状结肠系膜根部解剖肠系膜下血管,合成夹夹闭根部离断,清扫肠系膜下血管周围脂肪与淋巴结,布带结扎肿瘤近端肠管,保护输尿管,锐性分离疏松结缔组织间隔,避免损伤。分离直肠下段,盆侧壁仅留壁层盆筋膜覆盖达到“裸化”,远端肛尾附着处离断直肠系膜以保证完全切除,保留肛内外肛提肌。扩大耻骨联合上穿刺孔切口至4~5 cm,使用切口保护膜,肿瘤上缘10~15 cm切断肠管,近端结肠置入吻合器钉座后还纳腹腔,远端结肠断端封闭后从肛门拖出,直视下距肿瘤下缘2 cm离断直肠,缝合腹壁切口,重建气腹。在腹腔镜直视下,肛门内放入29~33 mm圆形吻合器[普瑞斯星(常州)医疗器械有限公司,型号:PYGX-17],对合钉座完成结肠-直肠或肛管吻合。不关闭盆底腹膜,腹腔用蒸馏水或5-FU溶液冲洗,经右麦氏点穿刺孔置入引流管,位于盆腔吻合口侧后方。
Miles术组行Miles术:取截石位,脐孔穿刺建立CO2气腹,右下腹麦氏点插入10 mm Trocar并置入超声刀,钝性分离覆膜间歇,并游离系膜血管,注意保护生殖血管与腰背交感神经末端,行全直肠系膜切除联合盆腔清扫。显露双侧输尿管,自主神经干内侧分离,清除直肠远端的全部系膜组织,肿瘤下端3~4 cm处离断肠管,左下腹壁Trocar为中心作直径3 cm圆形造口,结肠拉出体外距肿瘤上端10~15 cm以强生直线切割闭合器切断结肠,远端结肠回纳腹腔自会阴部切口拖出,近端结肠左下腹造瘘,腹部无开放切口。
1.3 观察指标 ①比较3组患者手术情况。包括手术时间、手术出血量、淋巴结活检数、术后排气时间、住院时间。②比较3组患者并发症发生情况。包括肛门粪污、排尿困难、吻合口狭窄、排便次数增多。③比较3组患者排便功能。采用排便功能评价标准(Williams)[6]评估排便功能。优:能自主控制排便,且夜间无失禁,能区别排便或排气,排便控制在2 min以上,排便1~2次/d;良:能自主控制干便,稀便不能自控,伴有少量夜间失禁,区别排便、排气能力差,排便3~4次/d;差:无法自控排便,无法区分排气、排便,排便前无便意。
1.4 统计学分析 采用SPSS 18.0统计学软件进行数据处理,计量资料以(x)表示,多组间比较采用F分析,其两两比较采用LSD-t检验;计数资料以[例(%)]表示,组间比较行Bonferroniχ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 3组患者手术情况比较 所有患者均手术成功,直肠系膜切除完整,无直肠破裂,肿瘤上切缘于肿瘤距离(12.01±2.21)cm。3组患者淋巴结活检数比较,差异无统计学意义(P>0.05);Dixon术组患者手术时间短于Parks术组、Miles术组,Parks术组短于Miles术组;Dixon术组患者手术出血量少于Parks术组、Miles术组,Parks术组少于Miles术组;Miles术组患者术后排气时间短于Parks术组、Dixon术组,Parks术组短于Dixon术组;Parks术组患者住院时间短于Dixon术组、Miles术组,Dixon术组短于Miles术组,差异均有统计学意义(均P<0.05),见表1。
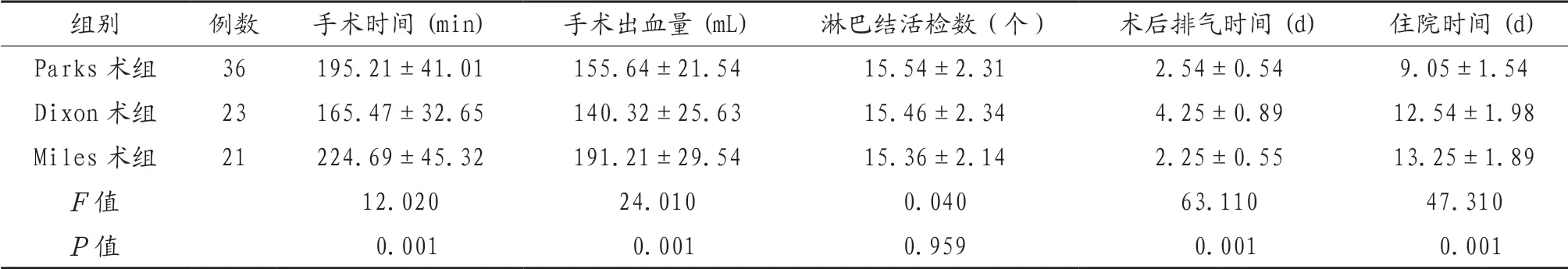
表1 3组患者手术情况比较(x)
2.2 3组患者并发症发生情况比较 Parks术组患者并发症总发生率低于Dixon术组、Miles术组,差异有统计学意义(P<0.05),见表2。

表2 3组患者并发症发生情况比较[例(%)]
2.3 3组患者排便功能比较 Parks术组患者排便功能优良率高于Dixon术组、Miles术组,差异有统计学意义(P<0.05),见表3。
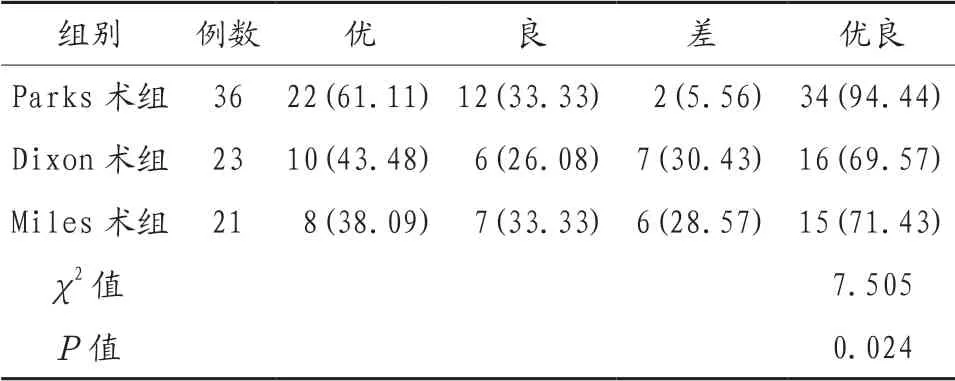
表3 3组患者排便功能比较[例(%)]
3 讨论
低位直肠癌手术治疗原则在于彻底切除肿瘤病灶,并尽量保留患者肛门功能[7]。临床对直肠癌患者进行Miles术,术后需要永久性造口,对泌尿、性功能造成一定影响,造口长期护理也对患者术后生活造成影响[8]。目前临床中微创外科手术应用良好,腹腔镜下手术具有恢复快且创伤小的优势,术后住院时间短,与开腹手术比较,腹腔镜手术切口小,术后感染率较低[9]。
低位直肠癌淋巴回流方向,主要为侧方与上方,远端浸润距离不超过2 cm,国内标准是远端直肠切除3 cm[10]。在腹腔镜下进行直肠癌根治手术,可保证近端直肠与直肠两侧系膜切出范围准确,达到良好的根治要求。改良Parks手术的优势在于保留了肛门括约肌,但对两侧淋巴结清扫无影响,肿瘤下缘距离肛门少于2 cm,导致可能出现淋巴结沿远端转移情况[11]。而肿瘤距肛缘4~7 cm,保留肛门括约肌对手术根治性不会产生影响。该手术在保留了3 cm直肠肛门肌管后,会出现直肠反射,手术原则也是根治性治疗直肠肿瘤,彻底清扫腹盆腔淋巴结,保留肛门控制功能,从而提高患者生活质量[12]。
本研究结果显示,Parks术手术时间短于Miles术,手术出血量少于Miles术,术后排气时间短于Dixon术,住院时间短于Dixon术、Miles术,并发症总发生率低于Dixon术组、Miles术组,排便功能优良率高于Dixon术、Miles术。证实在改良Parks术下,患者手术情况较好,且排便优良率较高,并发症发生率明显降低。与Dixon术组相比,Parks手术患者结肠游离长度更多,最终手工吻合肠管,增加Parks操作难度,导致手术时间较长。且有学者指出,术后半年两者排便功能有望相当,且术后恢复快,术后积极进行肛门锻炼,能够有效提高术后肛门功能[13]。与Miles手术相比,术后排气时间时间相似,证实两者手术后肠道功能恢复均较快,可达到与Miles术造口相当的水平。
综上所述,超低位直肠癌患者通过腹腔镜下改良Parks手术,有效改善患者排便功能,术后并发症发生率较低,手术期间出血量少,且手术时间短,术后恢复较快,值得临床应用。
