无创正压通气治疗不同病因所致急性呼吸衰竭的效果
2022-07-16李晓燕
李晓燕
276400 临沂市中心医院普外一科(胃肠外科),山东临沂
当前临床治疗慢性病阻塞性肺疾病导致的慢性病呼吸衰竭急性加重期大多选择采用无创正压通气治疗,这种治疗方案能够尽快纠正患者呼吸衰竭状态,降低病死率及气管插管率[1]。由于造成急性呼吸衰竭的病因较多,本次研究选择了心源性肺水肿、慢性病阻塞性肺疾病、重症肺炎3种病因导致的急性呼吸衰竭患者,观察了在无创正压通气治疗下患者血气水平改善效果以及治疗相关并发症情况,现报告如下。
资料与方法
选取2019年10月-2020年12月临沂市中心医院收治的急性呼吸衰竭住院患者共90 例,按照致病原因(心源性肺水肿、慢性病阻塞性肺疾病及重症肺炎)均分三组。心源性肺水肿组30 例,男16 例,女14 例;年龄49~73岁;体重53~83 kg,平均(58.47±2.31)kg;发病至就诊时间1~7 h,平均(2.68±0.29)h。慢性病阻塞性肺疾病组30例,男18例,女12例;年龄44~70 岁;体重51~85 kg,平均(58.62±2.41)kg;发病至就诊时间1~7 h,平均(2.71±0.27)h。重症肺炎组30例,男17例,女13例;年龄39~72岁;体重50~86 kg,平均(58.71±2.37)kg;发病至就诊时间1~5 h,平均(2.44±0.31)h。三组患者基本资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:①临床资料完整;②呼吸功能在短时间内失去代偿导致换气功能障碍或肺通气障碍;③出现呼吸困难、胸腹矛盾呼吸;④动脉血气分析显示PaO2<60 mmHg。
排除标准:①急性肝肾功能衰竭;②误吸致呼吸衰竭;③明显吞咽反射异常;④因畸形、烧烫伤致气道梗阻、出血;⑤拒绝无创正压通气治疗者。
方法:依照患者呼吸衰竭病因结合其基础疾病给予对症用药,在此基础上实施无创正压通气治疗。机械设备选用美国GE 呼吸机(多功能)、飞利浦伟康呼吸机(V60)、美国伟康无创呼吸机与配套口鼻面罩。取半卧位,设定初始呼气压力5 cmH2O、吸气压力12 cmH2O,备用呼吸支持频率12 次/min。观察患者耐受程度、呼吸衰竭好转情况,逐渐上调呼气及吸气压力,上调速度控制在2~3 cmH2O/次,上调间隔在5~10 min,令患者脉氧饱和度在吸入氧浓度的调解下逐渐>90%。需注意,呼气压力<10 cmH2O,吸气压力<25 cmH2O 内。最初使用无创正压通气时,除必要的口腔护理、说话及咳嗽外,应保障持续使用。待呼吸衰竭症状逐渐好转后可下调呼气压力及吸气压力,直至脱机成功。脱机标准为患者动脉血氧分压(PaO2)>55 mmHg、pH 值>7.35、呼吸频率(RR)<25 次/min、持续完全自主呼吸≥24 h,则认定为无创正压通气成功。气管插管标准为若患者出现气道分泌物增多需引流、咳嗽无力及意识恶化,增加吸氧浓度FiO2下PaO2仍<45 mmHg、pH 值<7.30、呼吸(RR)>35 次/min,则考虑做好插管上机准备。治疗过程中患者出现严重躁动、丧失意识、心搏骤停、呼吸暂停、心源性休克及动脉收缩压<90 mmHg、血液循环不稳定、升压治疗或液体复苏无效者,需立即实施气管插管救治。
观察指标:对比三组患者血气水平,统计在无创正压通气前后患者心率(HR)、RR、PaO2及动脉血二氧化碳分压(PaCO2)水平,以此了解患者呼吸衰竭好转情况。对比三组患者治疗效果,统计三组平均通气时间、症状改善时间、住院时间,以此作为呼吸衰竭治疗效果对比项;记录组内需气管插管人数并计算发生率。对比三组患者并发症发生率,统计无创正压通气常见并发症发生率,包含面部损伤、呼吸机相关性肺炎(VAP)及胃肠胀气。
统计学方法:采用SPSS 21.0统计学分析系统,展开数据处理;计量资料用(±s)表示,采用t检验;计数资料用[n(%)]表示,采用χ2检验;以P<0.05 为差异有统计学意义。
结 果
三组患者血气水平比较:无创正压通气治疗后三组患者HR、RR、PaO2及PaCO2水平均改善,与治疗前比较,差异均有统计学意义(P<0.05)。见表1。
表1 三组患者血气水平比较(±s)
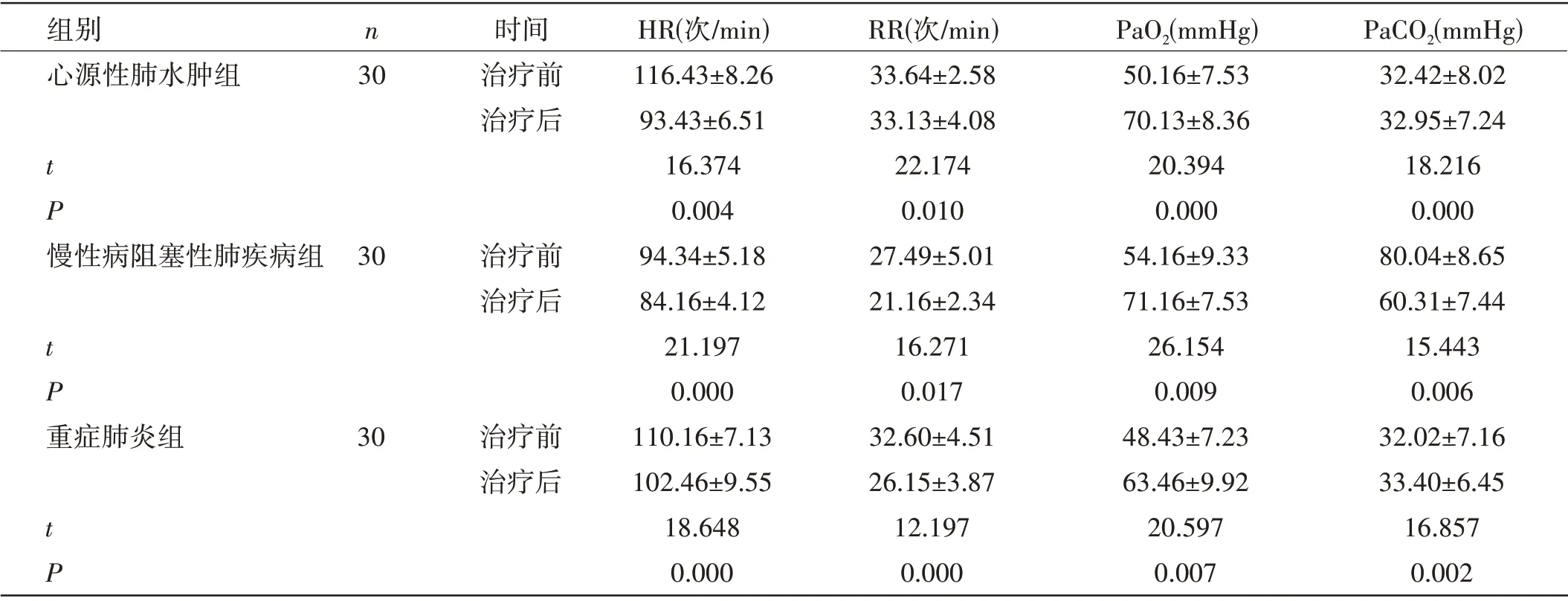
表1 三组患者血气水平比较(±s)
组别n时间HR(次/min)RR(次/min)PaO2(mmHg)PaCO2(mmHg)心源性肺水肿组30治疗前116.43±8.2633.64±2.5850.16±7.5332.42±8.02治疗后93.43±6.5133.13±4.0870.13±8.3632.95±7.24 t 16.37422.17420.39418.216 P 0.0040.0100.0000.000慢性病阻塞性肺疾病组 30治疗前94.34±5.1827.49±5.0154.16±9.3380.04±8.65治疗后84.16±4.1221.16±2.3471.16±7.5360.31±7.44 t 21.19716.27126.15415.443 P 0.0000.0170.0090.006重症肺炎组30治疗前110.16±7.1332.60±4.5148.43±7.2332.02±7.16治疗后102.46±9.5526.15±3.8763.46±9.9233.40±6.45 t 18.64812.19720.59716.857 P 0.0000.0000.0070.002
三组患者治疗情况比较:心源性肺水肿组通气时间、症状改善时间、住院时间及气管插管率均低于慢性病阻塞性肺疾病组和重症肺炎组,差异有统计学意义(P<0.05)。见表2。
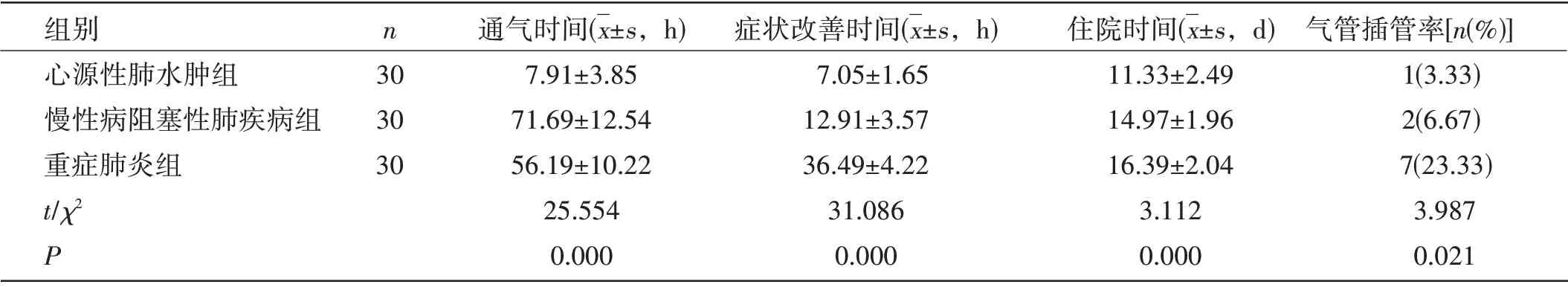
表2 三组患者治疗情况比较
三组患者并发症发生率比较:三组并发症总发生率比较,差异无统计学意义(P>0.05)。见表3。
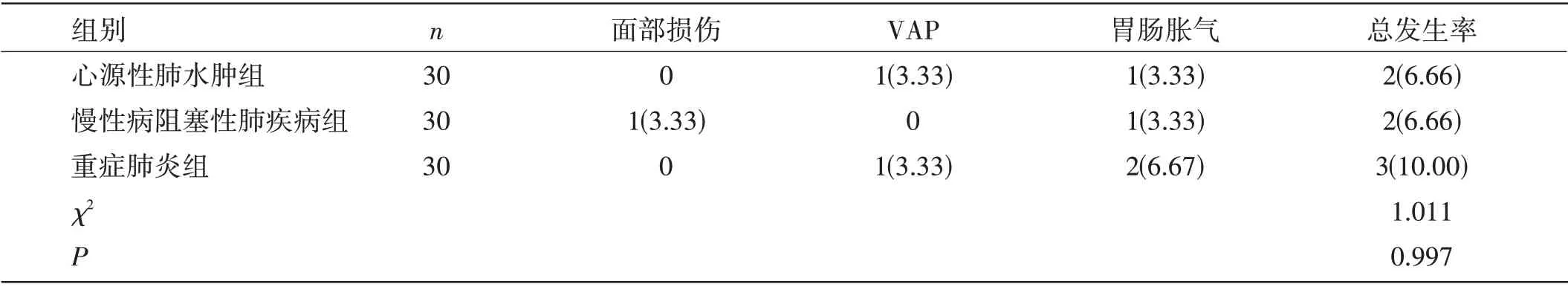
表3 三组患者并发症发生率比较[n(%)]
讨 论
当前临床治疗慢性病阻塞性肺疾病所致的急性呼吸衰竭采用无创正压通气病例较多,但在其他不同病因所致急性呼吸衰竭治疗方面仍存在深度研究空间,例如特发性肺部纤维化、哮喘急性发作、急性呼吸窘迫综合征及免疫抑制相关性肺病等[2-3]。不同病因导致的急性呼吸衰竭能否在无创正压通气操作下有效恢复肺容量、降低呼吸消耗及改善氧合,仍需临床长期观察。
本次研究选择了心源性肺水肿、慢性病阻塞性肺疾病及重症肺炎所致急性呼吸衰竭患者各30 例。血气分析方面,三组患者在接受无创正压通气后,HR、RR、PaO2及PaCO2水平均得到了显著改善,患者呼吸衰竭状态均有所好转。无创正压通气建立在患者呼吸触发基础之上,每次吸气都能够通过事先设定的正压支持值来帮助患者努力吸气,减少呼吸功和氧的消耗。让单位压力下容积改变增多,调节压力-容积曲线特征,也就是增加肺顺应性[4]。在无创正压通气治疗下,患者潮气量可得到明显提升,让浅速呼吸指数逐渐恢复,从而有效增加通气量,进一步改善血气交换[5]。肺重新开放,减少氧气消耗,改善通气与血流比例。因此,本次研究中选择的3种病因所致急性呼吸衰竭均可在无创正压通气治疗下得到显著改善。治疗效果方面,因心源性肺水肿所致呼吸衰竭的心源性肺水肿组患者在无创正压通气治疗时间、症状改善时间、总住院时间方面均明显短于另两组。且心源性肺水肿组患者气管插管率仅为3.33%。说明相对而言无创正压通气对心源性肺水肿所致呼吸衰竭的效果更为明显。研究中重症肺炎组患者为重症肺炎所致急性呼吸衰竭病患,该组症状改善耗时最长。这是由于重症肺炎患者存在炎性渗出肺组织水肿情况,肺实质存在改变,肺泡部分存在陷闭情况,无法在短时间内消除造成肺泡陷闭的感染因素,影响治疗效果,因此在通气治疗操作下其症状缓解速度相对偏慢,但仍可达到改善通气的效果[6]。对于心源性肺水肿患者而言,患者处于急性心衰状态下时呼吸困难严重,无创正压通气源于患者自主呼吸,可克服机械通气与自主呼吸相对抗的缺点,降低患者氧耗量和自发呼吸做功,其通气模式更符合生理状态,可在短时间内改善患者低氧血症。并发症方面,三组因无创正压通气所致并发症总发生率并无明显差异。总体来说,胃肠胀气是最为常见的并发症,在后续临床操作中需注意预防,减少对患者造成不良刺激,影响患者的治疗效果。
总之,采用无创正压通气治疗不同病因所致急性呼吸衰竭能够有效改善患者血气水平,达到良好的通气效果且并不会造成较大概率并发症,治疗有效性及安全性有所保障,具有临床急救操作价值。
