腹腔镜辅助阴式全子宫切除术治疗子宫肌瘤的疗效及术后并发症危险因素分析
2022-07-09鲍爱利梁婧邵超
鲍爱利 梁婧 邵超
子宫肌瘤是临床中较常见的疾病,且对患者身体健康造成较严重伤害[1]。一般对子宫肌瘤患者以手术治疗为主,是最为有效也是最常见的临床治疗方案[2]。但也有学者指出,临床中常规开腹子宫切除术治疗子宫肌瘤的安全性不佳[3]。随着微创手术技术和理念不断提升,微创手术方案在子宫肌瘤治疗中也逐渐受到重视,并具有更加有效的临床疗效[4]。术后并发症也是目前亟待解决的子宫肌瘤手术治疗的临床难题,因此有效分析可能影响术后并发症发生的危险因素,具有十分重要的意义[5]。本研究选取我院2017年1月~2020年12月收治的子宫肌瘤患者作为研究对象,分析腹腔镜辅助阴式全子宫切除术(Laparoscope-assisted vaginal hysterectomies,LAVH)治疗子宫肌瘤的疗效及术后并发症危险因素。
1 材料与方法
1.1 一般资料 选取我院2017年1月~2020年12月收治的80例子宫肌瘤患者,经我院伦理委员会审议并批准,根据随机数表法分为两组,每组40例。观察组患者年龄26~65岁,平均(44.82±5.83)岁,单发肌瘤19例,多发肌瘤21例;对照组患者年龄27~69岁,平均(45.13±5.91)岁,单发肌瘤21例,多发肌瘤19例。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。所有患者均无可影响患者病情的其他合并症。
1.2 方法
1.2.1 观察组 采用LAVH治疗,取膀胱截石位,应用气管插管全身麻醉,在患者脐孔下缘处做小切口,建立气腹,将气腹压力控制在12~14mmHg。置入腹腔镜,观察子宫及附件情况,电凝切断子宫附属韧带,切开子宫,将腹膜反折,在直肠宫颈及膀胱的间隙注入肾上腺素生理盐水,切开阴道壁,将子宫切除,由阴道引出,抗感染处理。
1.2.2 对照组 采用开腹切除术治疗,取平卧位,应用椎管内全身麻醉,在患者耻骨联合处做一个横向切口,保证术野清晰,观察子宫及附件情况,提拉子宫,处理附件,分离子宫动脉及周围韧带,将子宫切除,缝合,术毕。
1.3 观察指标 记录两组患者肛门排气时间、术中出血量、胃肠功能恢复时间、住院时间、手术时间。记录患者感染、皮下气肿、腹腔脏器损伤等并发症发生情况。术后第2天空腹采集患者静脉血,离心收集血清,应用酶联免疫吸附法进行血中干扰素、TNF-α、IL-1、CRP及IL-8等炎症因子水平检测。1.4 统计学方法 采用SPSS 21.0软件进行统计学分析,计数资料以率(%)表示,计量资料以±s表示,组间比较分别采用χ2、t检验,采用Logistic回归模型分析患者并发症发生的影响因素,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者治疗后一般情况比较 观察组患者肛门排气时间、术中出血量、住院时间、胃肠功能恢复时间及手术时间均优于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者治疗后一般情况比较(±s)
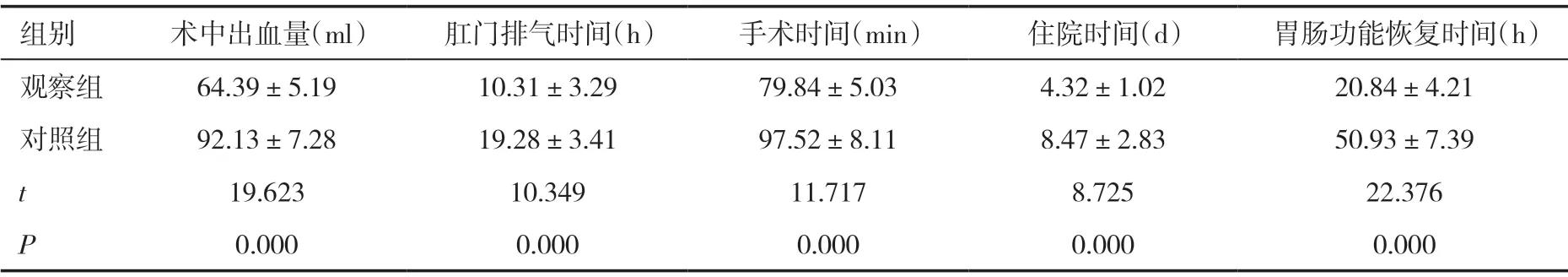
表1 两组患者治疗后一般情况比较(±s)
组别 术中出血量(ml) 肛门排气时间(h) 手术时间(min) 住院时间(d) 胃肠功能恢复时间(h)观察组 64.39±5.19 10.31±3.29 79.84±5.03 4.32±1.02 20.84±4.21对照组 92.13±7.28 19.28±3.41 97.52±8.11 8.47±2.83 50.93±7.39 t 19.623 10.349 11.717 8.725 22.376 P 0.000 0.000 0.000 0.000 0.000
2.2 两组患者并发症发生情况比较 观察组并发症总发生率低于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组患者并发症发生情况比较(n)
2.3 有无并发症患者一般资料比较 有并发症组切口长度>4cm、手术时长>90min、术前未使用抗生素患者占比均明显高于无并发症组,差异有统计学意义(P<0.05),见表3。
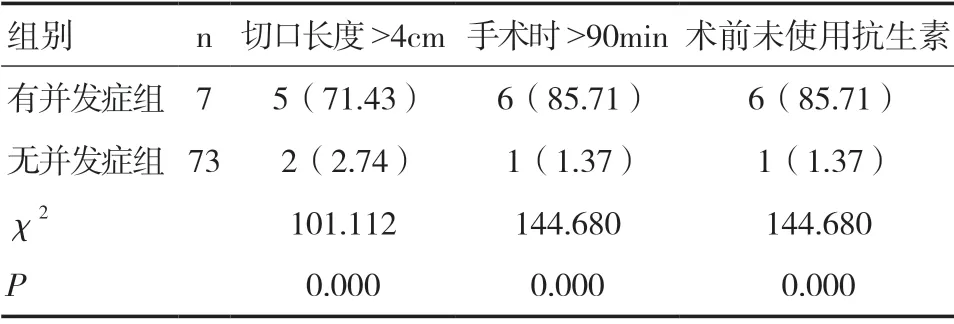
表3 有无并发症患者一般资料比较[n(%)]
2.4 有无并发症患者炎症因子水平比较 有并发症组干扰素、TNF-α、IL-1、CRP及IL-8水平高于无并发症组,差异有统计学意义(P<0.05),见表4。
表4 有无并发症患者血清炎症因子水平比较(±s)

表4 有无并发症患者血清炎症因子水平比较(±s)
组别 n 干扰素(μg/L) TNF-α(ng/ml) IL-1(pg/ml) CRP(mg/L) IL-8(pg/L)有并发症组 7 21.83±3.94 2.75±0.39 2.54±0.43 15.32±2.83 96.48±5.99无并发症组 73 15.21±2.11 1.43±0.21 1.41±0.25 7.44±1.02 80.23±6.54 t 4.386 14.139 10.331 7.322 8.828 P 0.005 0.000 0.000 0.000 0.000
2.5 患者术后并发症发生因素分析 患者体内干扰素、TNF-α、IL-1、CRP、IL-8水平,切口长度>4cm、手术时长>90min和术前未使用抗生素是术后并发症发生的独立危险因素(P<0.05),见表5。

表5 影响患者术后并发症发生的因素
3 讨论
研究表明,子宫肌瘤会给患者健康造成较大威胁,病情严重时甚至可能导致死亡[6]。子宫肌瘤是临床中常见的良性肿瘤,一般情况下患者在发病早期无明显症状,发展至晚期时肿瘤的体积已经相对较大[7]。目前,治疗子宫肌瘤最主要的方式是手术切除,多数患者由于可能存在子宫肌瘤剥离困难需采用全子宫切除术治疗[8]。LAVH与开腹全子宫切除术均是治疗子宫肌瘤的主要方法,尤其是巨大子宫肌瘤,开腹全子宫切除术的操作相对简单,可有效暴露手术视野,但研究发现采用该术式创口较大,使得腹腔脏器暴露于外界坏境,导致患者出现多种并发症的风险增大[9]。此外,也有平行比较研究发现,采用传统开腹全子宫切除术治疗后还会导致患者创口恢复速度慢,极易导致出现瘢痕,所以无法满足女性审美需求[10]。采用普通阴式全子宫切除术,也会因为术野受限,在术中操作不便,从而出现术中出血,在临床中也有待进一步提高和改善[11]。近年来,腹腔镜技术与微创技术在临床中逐渐广泛应用[12]。LAVH已成为临床研究热点,且具有阴式手术与开腹手术的优点,在多种疾病的治疗过程中已成熟运用[13]。
本研究显示,观察组患者肛门排气时间、术中出血量、住院时间、胃肠功能恢复时间及手术时间均优于对照组,观察组并发症总发生率低于对照组。采用LAVH对患者治疗时造成的创伤小,借助腹腔镜清晰观察盆腹腔情况,有利于更为有效的精准分离组织。手术切口感染是最常见的术后并发症,其发生主要原因为患者皮肤清洁不彻底、手术器械消毒不完全、手术时间过长、患者术后不注意患处清洁等多种因素。术前应加强消毒处理,并给予有效的抗感染治疗,术后加强患者病房消毒处理,嘱患处清洁。皮下气肿的发生主要由手术过程中进气太快、未完全穿透腹直肌膜开始进气、腹内压力过高、手术治疗时间长等因素诱发。腹腔脏器损伤多是由于患者出现腹部胀气后诱发的继发并发症,因此手术过程中应密切关注操作准确率及气腹压力值,加强腹腔穿刺练习,减少患者皮下气肿和腹腔脏器损伤发生。
子宫肌瘤患病率较高,其主要以手术剔除方案进行治疗,也是常见的根治子宫肌瘤方法[14]。由于患者年龄、体质、手术操作等,会导致临床治疗效果不同,患者术后并发症发生几率不同。术后并发症给患者造成极大痛苦,引起机体抵抗力降低,因此,有效降低患者术后并发症发生率具有十分重要的意义,也是目前临床外科急需解决的问题。国外研究报道,子宫肌瘤患者术后并发症的发生情况与患者手术时间等因素密切相关[15]。本研究结果显示,有并发症组患者血中干扰素、TNF-α、IL-1、CRP及IL-8水平均明显高于无并发症组,有并发症组手术时长>90min、切口长度>4cm、术前未使用抗生素患者占比均明显高于无并发症组。多元回归模型分析显示,患者体内干扰素、TNF-α、IL-1、CRP、IL-8水平,切口长度>4cm、手术时长>90min和术前未使用抗生素是术后并发症发生的独立危险因素。提高医生手术熟练程度,给予抗生素抗感染,尽量缩短手术时间并有效控制患者体内炎症因子水平,有助于降低患者术后并发症发生率。
综上所述,腹腔镜辅助阴式全子宫切除术治疗子宫肌瘤可有效提高临床治疗效果,且手术时长、切口长度、炎症状态及术前抗生素使用是患者术后并发症发生的独立影响因素。但本研究样本数较少,且未对患者做长期随访,有待后续研究进一步分析。
