钛网颅骨修补术后癫痫发作的相关研究
2022-07-05高岩侯晓峰张春阳王孟辉叶小健吴启润王勇董艳芳
高岩,侯晓峰,张春阳,王孟辉,叶小健,吴启润,王勇,董艳芳
颅脑外伤通常是由于交通意外、高空坠跌、钝器或锐器击打等造成的损伤,而重度颅脑外伤会引起颅内高压,严重者形成脑疝。此时,保守治疗通常无效,因此需要手术治疗[1]。去骨瓣减压术是治疗颅内高压和脑疝的有效方式,但救治患者的同时会引起术后颅骨缺失。一方面缺失使脑组织支撑和保护不足,进而导致神经功能受损;另一方面也会影响外观,对患者身体及心理造成一定程度的影响。因此对颅骨缺损患者而言,颅骨修补术是积极的治疗手段。颅骨修补术不仅能保护颅内容物免受进一步损伤,改善脑血流和神经功能,同时也是一种美容手术[2]。可用于修补的材料有自体骨瓣、peek材料、硅橡胶、有机玻璃、钛网等。虽然,颅骨修补术操作相对简单,且比较成熟,但术后并发症的出现仍然不可避免[3-4]。其中,修补术后癫痫的发生率可达2.7%~35.0%[5-7],是一种较为常见、严重的术后并发症。目前对颅骨修补术后导致癫痫发作的机制和原因尚不明确,如何有效预防术后癫痫发作成为了临床上面临的主要问题。本研究回顾性分析2016年1月—2020年1月包头医学院第一附属医院收治的223例实施钛网颅骨修补术治疗的患者,旨在探讨颅骨修补术后导致患者癫痫发作的相关危险因素。现报告如下。
1 资料与方法
1.1 一般资料 223例患者中,男161例,女62例;年龄为18~70岁,平均(33.4±6.8)岁;左侧缺损106例,右侧117例;额颞部缺损139例,非额颞部84例;颅骨缺损面积<35 cm244例;35~70 cm286例,>70 cm293例;颅骨缺损时间<3个月23例;3~6个月103例;>6个月97例。纳入标准:(1)无颅内占位;(2)缺损区无感染;(3)颅骨缺损直径>3 cm;(4)脑组织无明显外凸、无肿胀;(5)修补材料均为三维钛网;(6)入组患者临床资料完整;(7)年龄>18周岁。排除标准:(1)术前有癫痫发作史;(2)失访。所有患者及家属均签署知情同意书。
1.2 手术方法 (1)修补材料:三维钛网;(2)麻醉:气管插管下全麻;(3)修补形式:覆盖式;(4)术式:从原切口切开,再逐层分离,避免损伤破坏硬脑膜。一旦损坏,应立即仔细紧密缝合。显露骨窗边缘(约1 cm),用钛螺钉固定钛网。留置负压引流管1~2 d,术后对症治疗。术后常规CT检查。
1.3 随访 所有患者均在术后3个月、6个月、12个月进行随访,以门诊+线上的方式随访。门诊随访时行EEG、CT等检查,由癫痫专科医生对患者进行诊断。线上随访患者全部到其所在地三甲医院由癫痫专科医生对患者是否有癫痫发作进行诊断,均行EEG、CT等检查。所有随访数据真实可靠。
1.4 观察指标 记录两组年龄、随访时间、性别、修补术中是否损坏硬膜,以及颅骨缺损侧别、部位、面积、时间等资料。
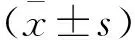
2 结 果
223例患者均顺利完成颅骨修补手术,术后有癫痫发作48例(癫痫组),癫痫发作率为21.52%;无癫痫发作175例(无癫痫组)。 在所有观察指标中,性别、修补术中损坏硬膜以及颅骨缺损面积、时间可能是导致癫痫发作的因素(均P<0.05)。而年龄、颅骨缺损侧别、部位不是导致术后癫痫发作的因素(均P>0.05)。见表1。性别、颅骨缺损面积、颅骨缺损时间、颅骨修补术中损坏硬膜可能是导致术后癫痫发作的独立危险因素(均P<0.05)。见表2。

表1 单因素分析结果

表2 多因素Logistic线性回归分析结果
3 讨 论
癫痫是一种突发性、致残性脑功能障碍疾病[8]。有文献报道,癫痫在中国每年的发病率为28.8~35.0/10万[9]。目前的研究表明,癫痫的发病与基因、创伤、神经系统感染、脑血管病以及神经退行性改变有关,且各种机制相互贯通、相互影响。钛网颅骨修补术后会引起多种并发症,继发性癫痫发作是其中之一,也是常见的、比较严重的并发症[10]。然而颅骨修补术后癫痫发作并不少见,但有关颅骨修补术后癫痫发作的机制及原因尚不明确[11],报道相对较少,因此临床对其了解甚少。本研究回顾性分析223例患者的临床资料,探讨患者术后癫痫发作的相关危险因素,同时提出一些建议和相应的预防措施,以期来减少术后癫痫的发作率,希望对各位医学同道以及日后的研究有所帮助。
目前,在国内外关于性别是否影响颅骨修补术后癫痫发作,一直以来都争论不休。在本研究中,多因素Logistic回归分析结果显示,性别(OR=7.956,95%CI:2.759~22.944,P<0.001)可能是导致修补术后癫痫发作的独立影响因素;这与国内外的一些研究结果相一致[12-14]。但Krause-Titz等[15]的研究表明,患者性别对颅骨修补术后癫痫的发作无明显影响。由于本研究样本量不足,且目前国内外对性别是否影响颅骨修补术后癫痫发作仍然存在争议,因此,性别是否与术后癫痫发作有关,还有待于进一步研究。
颅骨构成的颅腔是完整密闭的空间,为大脑提供保护,使颅内环境稳定。去骨瓣减压术导致颅骨缺损会造成颅内压失衡,以及颅内脑脊液和血流动力学紊乱,从而导致神经功能受损[16]。本研究观察到,通常颅骨缺损面积较大的患者比缺损面积较小的患者在行颅骨修补术后更易并发癫痫。且国内也有相关研究表明,患者颅骨缺损面积较大,会导致癫痫发生率增高[17-18]。Zanaty等[13]和Lee等[19 ]在各自的研究中也表明,颅骨缺损面积过大是术后癫痫发作的危险因素。在本研究中,颅骨缺损面积<35 cm2的患者癫痫发作率为14.58%(7/48);颅骨缺损面积在35~70 cm2的颅骨修补患者的癫痫发作率为27.08%(13/48);颅骨缺损面积>70 cm2的颅骨修补患者的癫痫发作率为58.34%(28/48);多因素Logistic回归分析表明,颅骨缺损面积(OR=1.032,95%CI:1.018~1.046,P<0.001)可能是引起癫痫发作的危险因素。因此在去骨瓣减压术时,尽可能兼顾到去除骨瓣的面积,可降低术后癫痫的发作率。然而,对于严重颅内高压以及脑疝的患者,去大骨瓣减压术又不可避免,因此,临床急需找到一种既能挽救患者生命又能避免术后癫痫的方法,这需要进一步探索和实践。
颅骨修补的最佳时机一直以来都是一个有争议的话题[20]。国外有研究表明,早期(<6个月)和晚期(6个月或更晚)实施颅骨修补术的并发症发生率没有明显差异[21-23]。然而,有文献报道,由于解剖结构更清晰,早期颅骨修补术的优势在于技术难度较低,较容易的解剖同时也被证明可以改善神经系统症状并有助于随后的康复[24]。但也有研究认为,早期行颅骨修补术会由于严重的组织粘连,导致皮瓣游离过程中困难增大,使得损伤和出血风险增加,从而加大了癫痫的发生率[25]。另有研究发现,去骨瓣后颅骨缺损区域的脑组织血流下降[26]。因此,在去骨瓣减压术后,由于皮瓣直接接触脑组织且皮瓣的血流丰富,皮瓣与脑组织之间会建立新的微循环向颅骨缺损区域的脑组织供血。而且时间越久,产生的新生血管越多。早期进行颅骨修补术,不仅可以减少晚期修补对新生血管的损坏,也可以尽早地还原颅骨结构,使颅内环境恢复稳定,降低癫痫发生率。在本研究中,颅骨缺损时间<3个月的癫痫发病率为6.25%,颅骨缺损时间为3~6个月的癫痫发病率为33.33%,颅骨缺损时间>6个月的癫痫发病率为60.42%。多因素Logistic回归分析表明,颅骨缺损时间(OR=1.146,95%CI:1.043~1.260,P>0.001)可能是导致术后癫痫发作的危险因素。因此本研究认为,无论成人还是小儿颅骨缺损后,尽早颅骨修补可能会降低术后并发症的发生率。
研究发现,修补术后即刻(≤24 h)和早期(24 h~14 d)癫痫发生率比术后晚期(>14 d)癫痫发生率要高,这表明修补术后癫痫发作可能与手术操作有关[24]。有研究表明,颅骨修补术中不慎损坏硬膜易诱发术后癫痫的发生[8]。在本研究中,多因素Logistic线性回归分析表明,颅骨修补术中损坏硬膜(OR=2.558,95%CI:1.234~5.302,P>0.001)可能是导致术后癫痫发作的独立危险因素。因此,在颅骨修补术中尽可能地避免损伤和破坏硬膜能够减少术后癫痫的发生率。如在术中不慎损坏硬膜,应进行严密仔细地修补与缝合,尽最大可能减少脑脊液漏和颅内积气的发生,避免术后癫痫发作。有文献报道,修补术中游离皮瓣时,可保留一层薄层颞肌或纤维组织,将其附着于硬膜上,可降低癫痫等并发症的发生率[27]。
本研究也存在不足之处,纳入本研究的样本量相对偏少,随访时间相对较短,后续研究将会进一步扩大样本量,对患者进行更长期的随访,获得更丰富的数据及临床资料,以期获得更深入的研究结果。综上所述,颅骨缺损面积过大、颅骨缺损时间过长、修补术中损坏硬膜均是可能导致术后癫痫发作的危险因素。因此,去骨瓣减压术时尽可能兼顾去除骨瓣的面积,在颅骨缺损后尽早尽快行颅骨修补术,术中避免损坏硬膜等措施,可以减少术后癫痫发生率。
利益冲突:所有作者均声明不存在利益冲突。
