儿童重症监护病房机械通气患儿肠内营养不耐受危险因素及预防护理研究
2022-06-20刘晓金陈丽容黄晓琳
林 晶,刘晓金,陈丽容,黄晓琳
肠内营养支持是儿童重症监护病房(pediatric intensive care unit,PICU)患儿营养支持治疗的重要方式,能维持肠道正常生理结构,确保机体营养需求,改善机体免疫功能,可促进康复进程[1-2]。肠内营养不耐受(feeding intolerance,FI)是PICU肠内营养支持患儿常见的肠内营养不良反应,多表现为腹泻、腹胀及恶心呕吐等,发病率达到了30.5%~65.7%,是患儿临床不良预后的主因[3-4]。而其他研究显示,机械通气患儿肠内营养不耐受风险明显高于未行机械通气患儿,可达到80.0%[5-6],故应加强对PICU机械通气患儿肠内营养不耐受风险的干预。本研究选取2019年7月—2021年8月我院PICU收治的行肠内营养支持治疗的140例机械通气患儿为调查对象,调查其一般资料及肠内营养不耐受的发生情况,通过单因素分析、多因素Logistic回归分析筛选PICU机械通气患儿肠内营养不耐受的独立危险因素,并确定预防护理策略,现报告如下。
1 资料与方法
1.1 一般资料 选取2019年7月—2021年8月我院PICU收治的行肠内营养支持治疗的机械通气患儿为调查对象。研究样本量估计:依据样本量为探索变量数的5~10倍原则,研究所涉探索变量共有13个,样本量应为65~130,考虑研究期间存在患儿病情变化终止等因素影响,本研究纳入病人共140例。纳入标准:年龄29 d至13岁;符合PICU收治标准;符合机械通气适应证;无自主进食能力,入科后采取肠内营养支持治疗;入科腹内压<15 mmHg(1 mmHg=0.133 kPa);患儿家属对研究知情,且自愿参与。排除标准:伴有胃肠道疾病或胃肠道手术史;伴有先天性营养不良或营养代谢性疾病;入科前曾接受过肠内营养支持治疗;研究期间停用机械通气、肠内营养支持治疗。
1.2 方法
1.2.1 调查方法 采用自制的一般资料量表收集病人临床资料,该量表包括性别、年龄、胖瘦情况、机械通气模式、肠内营养输注方式、急性生理功能和慢性健康状况评分系统Ⅱ(APACHE Ⅱ)评分、首次肠内营养时间、白蛋白、前白蛋白、腹内压、使用抗生素、使用镇静剂、早期使用促胃动力药。资料收集过程符合双人核查原则,研究人员2人1组,分工有临床资料读取、一般资料量表录入,即研究员a读取一般资料量表调查项目,研究员b据此确定临床资料中项目对应信息并读取,研究员a根据研究员b读取情况录入一般资料量表,录入完成后,互换工作,核查录入信息,确保信息无误。
1.2.2 诊断标准 ①肠内营养不耐受诊断标准。肠内营养不耐受监测指标有恶心呕吐、腹泻、腹胀、误吸、胃残余量。恶心呕吐:肠内营养支持12 h后,检查发现患儿口内有营养液;误吸:在患儿呼吸道检出胃内容物;腹泻:日大便次数>4次、排便量<500 mL,且呈稀软状;胃残余量:连续输注6 h,测定患儿胃残余量超过250 mL。如PICU机械通气患儿符合上述一项或多项,则可诊断为肠内营养不耐受[7-8]。②APACHEⅡ评分共涉4个模块,分别为年龄评分、慢性健康评分、生理指标评分、格拉斯哥昏迷评分,共有16个评价项目。4个模块评分总和为71分;患儿转入PICU 24 h内,研究人员采用APACHEⅡ评分表对患儿急性生理与慢性健康状况进行评价,每隔4 h评价1次,统计评分并取平均值[9-10]。③患儿胖瘦。计算患儿体质指数(BMI),BMI=体重/身高2,按世界卫生组织(WHO)生长发育标准、中国学龄儿童青少年超重和肥胖预防与控制指南等相关资料中标准将患儿分为消瘦、正常、超重或肥胖[11-12]。
1.3 统计学方法 采用SPSS 21.0统计学软件处理数据,定性资料以例数、百分比(%)表示,比较采用χ2检验,针对单因素分析得到差异有统计学意义的因素实施多因素Logistic回归分析。检验水准α=0.05。
2 结果
2.1 PICU机械通气患儿肠内营养不耐受危险因素的单因素分析 调查结果显示,140例PICU机械通气患儿中有54例患儿发生肠内营养不耐受。发生时间:肠内营养第1天有8例,第2天有14例,第3天有20例,第4天后有12例。
单因素分析得到,PICU机械通气患儿肠内营养不耐受的危险因素有年龄、胖瘦情况、APACHEⅡ评分、首次肠内营养时间、白蛋白、前白蛋白、腹内压、使用抗生素、使用镇静剂、早期使用促胃动力药(P<0.05),见表1。
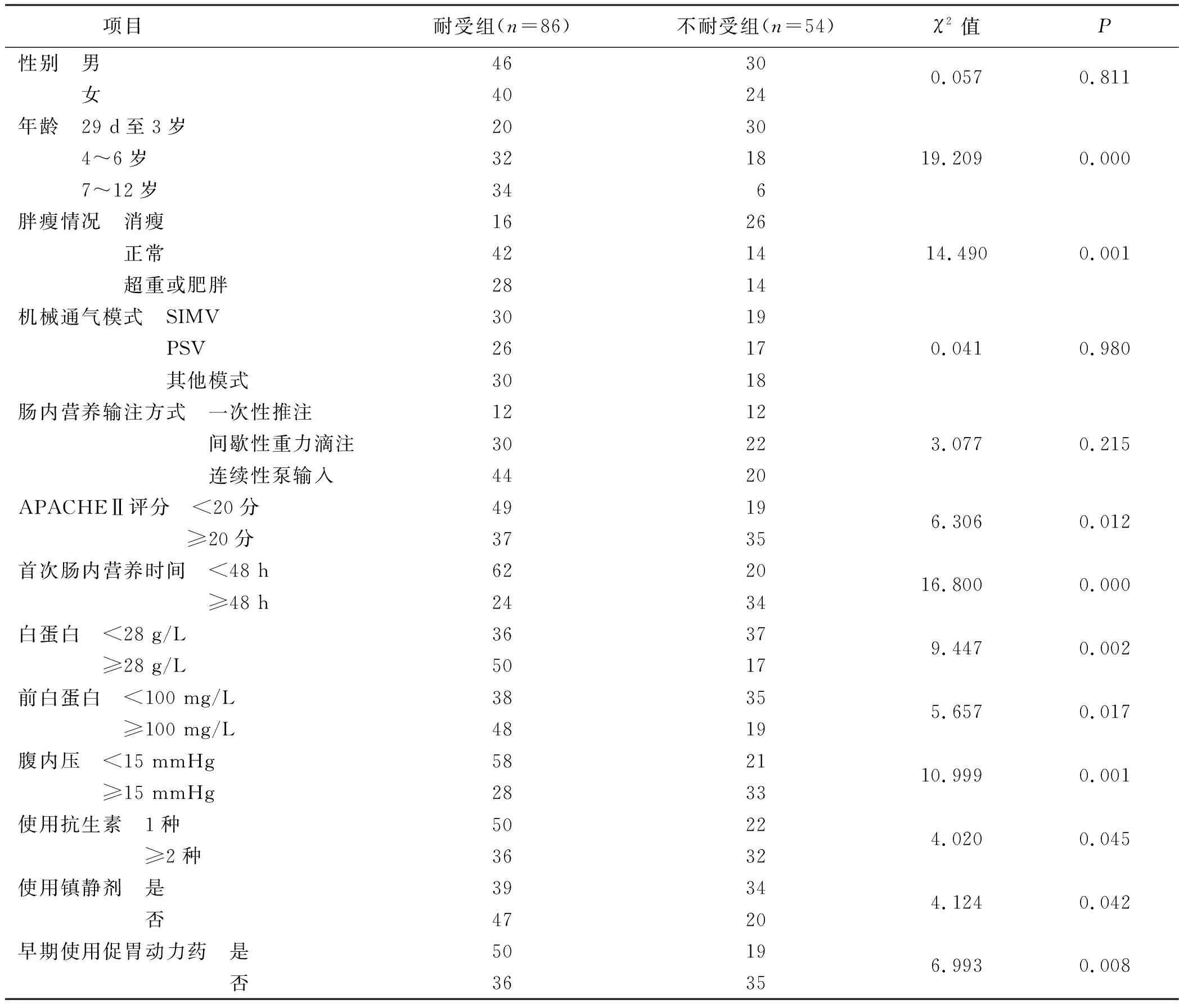
表1 PICU机械通气患儿肠内营养不耐受危险因素的单因素分析 单位:例
2.2 PICU机械通气患儿肠内营养不耐受独立危险因素的多因素Logistic回归分析 以PICU机械通气患儿肠内营养不耐受为因变量(耐受组=0,不耐受组=1),单因素分析得到的肠内营养不耐受危险因素为自变量,自变量赋值见表2。多因素Logistic回归分析显示,PICU机械通气患儿肠内营养不耐受的独立危险因素有消瘦、APACHEⅡ评分≥20分、首次肠内营养时间≥48 h、白蛋白<28 g/L、前白蛋白<100 mg/L、腹内压≥15 mmHg、使用抗生素≥2种、早期未使用促胃动力药(P<0.05),见表3。

表2 自变量赋值
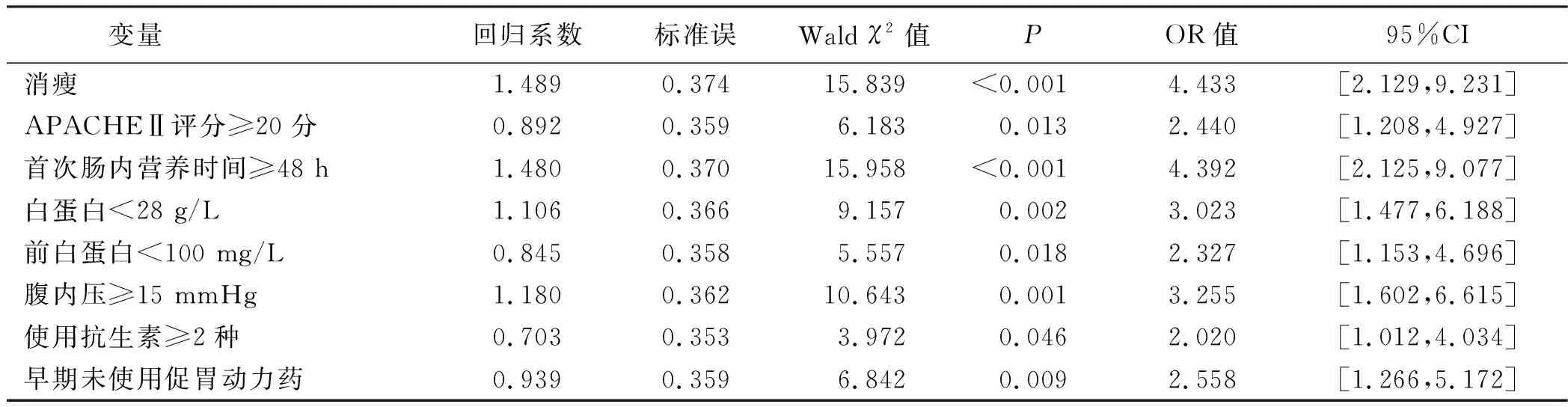
表3 PICU机械通气患儿肠内营养不耐受独立危险因素的多因素Logistic回归分析
3 讨论
3.1 PICU机械通气患儿肠内营养不耐受独立危险因素分析 本研究通过单因素分析、多因素Logistic回归分析得到,PICU机械通气患儿肠内营养不耐受独立危险因素有消瘦、APACHEⅡ评分≥20分、首次肠内营养时间≥48 h、白蛋白<28 g/L、前白蛋白<100 mg/L、腹内压≥15 mmHg、使用抗生素≥2种、早期未使用促胃动力药(P<0.05)。①消瘦:本研究调查结果显示,消瘦属于PICU机械通气患儿肠内营养不耐受的独立危险因素;BMI是临床评估病人营养状况的重要指标,通过对BMI的测定、计算,将计算结果与标准值相比较,据此明确患儿胃肠道营养吸收状况;消瘦患儿多伴有胃肠道营养吸收不良,且机体消化功能下降,该情况下实施肠内营养支持治疗,胃肠道难以实现对营养物质的有效吸收,胃残余、腹胀等肠内营养不耐受发生风险大[13]。②APACHEⅡ评分≥20分:本研究调查结果显示,APACHEⅡ评分≥20分属于PICU机械通气患儿肠内营养不耐受的独立危险因素;APACHEⅡ评分是临床评估危重症患儿慢性健康、生理指标的重要工具,评分越高提示炎性反应越严重,机体多处于严重应激状态,胃肠功能、消化液分泌受到不同程度影响,导致胃肠道屏障保护受损;针对APACHEⅡ评分≥20分的患儿实施肠内营养支持治疗,机体胃肠道难以实现对营养物质的吸收,患儿胃残余量大,易诱发腹胀、呕吐等症状[14]。③首次肠内营养时间≥48 h:本研究调查结果显示,首次肠内营养时间≥48 h属于PICU机械通气患儿肠内营养不耐受的独立危险因素;首次肠内营养时间≥48 h情况下,因长时间禁食患儿胃肠内胃酸、溶菌酶等杀菌物质含量下降,难以抑制致病菌繁殖、生长,极易诱发胃肠道应激反应,患儿胃肠吸收、消化功能明显下降,难以实现对肠内营养输注物质的吸收,肠内营养不耐受风险增大。④白蛋白<28 g/L、前白蛋白<100 mg/L:本研究调查结果显示,白蛋白<28 g/L、前白蛋白<100 mg/L属于PICU机械通气患儿肠内营养不耐受的独立危险因素;血清白蛋白、前白蛋白水平降低情况下,患儿多伴有不同程度营养不良,机体缺乏充足的蛋白质合成底物,导致机体白蛋白水平下降,血液胶体渗透压同步降低,多余水分进入组织间隙,易诱发肠胃水肿;该情况下实施肠内营养支持治疗,机体难以及时消化输注的营养物质,可引发胃残余、腹胀等肠内营养不耐受症状[15-16]。⑤腹内压≥15 mmHg:本研究调查结果显示,腹内压≥15 mmHg属于PICU机械通气患儿肠内营养不耐受的独立危险因素;PICU机械通气患儿腹内压增大情况下,肠管血管受压大,易引起胃肠道毛细血管瘀血,造成患儿肠黏膜保护屏障受损,难以有效吸收、消化营养物质,患儿肠内营养不耐受发生风险增大[17-18]。⑥使用抗生素≥2种:本研究调查结果显示,使用抗生素≥2种属于PICU机械通气患儿肠内营养不耐受的独立危险因素;PICU患儿病情危重,且多免疫力低下,加之所涉侵袭性操作多,为病原菌入侵创造了机会,极易诱发相关感染事件,对抗生素使用有较大依赖性;而广谱抗生素使用缺乏规范的情况下易造成肠道正常菌群遭受破坏,出现菌群失调情况,胃肠道屏障缺乏有效保护,对营养物质的吸收、消化能力下降,可引发肠内营养不耐受[19]。⑦早期未使用促胃动力药:本研究调查结果显示,早期未使用促胃动力药属于PICU机械通气患儿肠内营养不耐受的独立危险因素;PICU机械通气患儿肠内营养不耐受发生与胃肠功能障碍相关,早期使用胃动力药物能调节胃动素水平,增强胃动力,可明显增强胃肠道吸收、消化功能;而早期未使用促胃动力药情况下,患儿多胃肠动力不足,消化、吸收能力差,易造成肠内营养不耐受[20-21]。
3.2 PICU机械通气患儿肠内营养不耐受预防护理
3.2.1 因子积分式肠内营养不耐受风险管理 ①风险因子积分:研究将多因素Logistic回归分析得到的肠内营养不耐受危险因素作为肠内营养不耐受风险因子,每个因子赋值1分,根据因子积分评估PICU机械通气患儿肠内营养不耐受风险,共8分,按50%、70%的因子总分划分风险级别;<4分为低风险,4~6分为中等风险,>6分为高风险。②风险分级管理:患儿入住PICU后,护理人员统计各患儿风险因子积分,结合肠内营养不耐受风险分级情况实施管理。针对低风险患儿,间隔6 h测定胃残余量、腹内压1次,继续肠内营养支持治疗;针对中风险患儿,间隔4 h测定胃残余量、腹内压1次,肠内营养液输注速度降低40%,根据风险因子采取干预措施;针对高风险患儿,间隔4 h测定胃残余量、腹内压1次,肠内营养液输注速度降低60%~80%或暂停肠内营养,待症状改善后复评。
3.2.2 胃肠促动护理干预 PICU机械通气患儿肠内营养支持治疗早期使用促胃动力药,护理人员借助掌心以患儿肚脐为中心对其腹部进行旋转按摩,如患儿腹胀严重,则顺时针按摩,如胃残余量大,则逆时针按摩,每次3 min,每天2次。选取大黄、芒硝各100 g,将其放入规格为15 cm×15 cm的双层纺布袋制成的热熨袋中,按摩结束后取热熨袋1只放入微波炉内加热,时长3 min,放入无菌器皿中至温度降至45 ℃,而后取出放入无菌袋中,在患儿脐部铺无菌棉质毛巾,隔毛巾热敷,每次5 min,可增强胃肠动力,治疗肠炎、缓解腹泻。以上过程均遵循无菌技术操作原则。
综上所述,PICU机械通气患儿可能出现肠内营养不耐受,且多集中于肠内营养支持治疗后2~3 d,临床应加强对PICU机械通气患儿肠内营养不耐受风险的识别,并采取相应护理干预措施。
