肺部超声与X线检查在新生儿呼吸窘迫综合征和新生儿支气管肺发育不良中的诊断价值分析
2022-06-15林建奎李正浩
郭 洁,林建奎,李正浩
(潍坊市益都中心医院新生儿科,山东 潍坊 262550)
新生儿呼吸窘迫综合征(neonatal respiratory distress syndrome,NRDS)是由于肺成熟度差、肺泡里面活性物质缺乏所致,多见于早产儿,一般在出生6 h内患儿会出现呼吸急促、鼻翼煽动、呼气呻吟,且呈进行性加重,后期会导致心力衰竭、肺水肿等。新生儿支气管肺发育不良(broncho pulmonary dysplasia,BPD)是一种持续性呼吸窘迫的慢性肺部疾病,是由于气管插入或者是吸入高浓度氧气所造成的肺泡和肺泡导管损伤。目前临床对于NRDS与新生儿BPD的诊断常采用影像学检查的方法,主要包括肺部超声检查与X线检查,但不同检查方法的操作和作用原理均可导致诊断结果出现一定差异[1]。X线是一种波长很短但具有很强穿透能力的电磁波,在穿透人体时,不同的密度对于X射线的吸收不同,从而形成浓淡不一的影像,能够较快地对患儿病灶进行检查,但其放射线暴露,使用较为繁琐,尤其对于新生儿更具有放射性危害[2]。随着超声技术的不断发展,临床研究发现,肺部超声可通过对弥漫的肺组织失气化超声表现进行成像,从而对NRDS与BPD进行诊断,且无辐射、操作简便、重复性好,同时可直观地了解疾病进展与转归,在一定程度上对临床撤离呼吸机提供指导,避免患儿发生呼吸机肺炎[3]。本研究旨在探讨肺部超声与X线检查应用于NRDS和新生儿BPD的临床诊断价值,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2020年10月至2021年3月潍坊市益都中心医院收治的疑似NRDS患儿50例与疑似新生儿BPD患儿29例的临床资料。疑似NRDS患儿中男患儿26例,女患儿24例;胎龄27~41周,平均(35.14±2.07)周;体质量912~3 512 g,平均(2 210.25±592.11) g;足月儿25例,早产儿25例。疑似新生儿BPD患儿中男患儿15例,女患儿14例;胎龄27~40 周,平均(35.03±2.11)周;体质量 935~3 428 g,平均(2 209.25±591.87) g;足月儿14例,早产儿15例。纳入标准:临床资料完整者;胎龄≥ 26周者;体质量≥ 900 g者等。排除标准:先天性心脏病者;颅脑畸形者;合并先天性肝、肾脏等器官功能障碍者等。本研究经院内医学伦理委员会批准。
1.2 检查方法
1.2.1 临床综合诊断 纳入患儿均接受临床综合诊断进行疾病的确诊。NRDS诊断标准[4]:出生2 d内,患儿出现进行性呼吸困难、吸气三凹征、发绀,通过动脉血气分析确认患儿伴发高碳酸血症、低氧血症。新生儿BPD诊断标准[4]:吸入氧浓度(FiO2) > 0.21且超过28 d的新生儿,若胎龄< 32周,根据校正胎龄36周或出院时所需FiO2可分为轻度:未用氧;中度:FiO2< 0.30;重度:FiO2> 0.30 且需持续气道正压通气或机械通气。
1.2.2 肺部超声检查 采用全数字便携式超声诊断仪(深圳乐普智能医疗器械有限公司,型号:SN-20)使用L12线阵探头,同时将频率设置在10~14 MHz,依据患儿需要的扫描范围对患儿的体位进行调整(主要体位以各种卧位为主),从患儿的锁骨下方开始,直至患儿的肋骨位置,需将患儿肋间间隙、胸壁进行完整的扫描,共12个区域,将各个区域的扫描影像与数据输入相应工作站并由同组影像医师进行阅片得出诊断结论。NRDS超声诊断标准:出现肺实质病变,并伴发肺间质综合征、胸膜线异常、胸腔积液、肺搏动等表现[5]。新生儿BPD超声诊断标准:胸膜线改变(变细、粗糙、中断、消失);存在B线(“肺泡间充质综合征”、“融合”);存在肺实变(“碎块征”、胸膜下结构紊乱)部位、范围;有胸腔积液;存在肺滑动症[5]。
1.2.3 X线检查 采用X射线诊断设备[邦盛医疗装备(天津)股份有限公司,型号:DF-625H-1],患儿取平卧位,固定其双手,常规扫描胸部。NRDS诊断标准:肺野透亮度出现不同程度降低,肺内出现广泛粟粒状、网状高密度阴影,实变的肺组织中可见含气的支气管分支影、小泡状透亮影,膈面心缘模糊,纵隔气肿征,气胸征[6]。新生儿BPD诊断标准:出现弥漫混浊影,线网状影,小囊状透亮影,肺过度膨胀[6]。
1.3 观察指标 ①X线检查与肺部超声诊断NRDS的结果分析。②X线检查与肺部超声诊断新生儿BPD的结果分析。③X线检查与肺部超声诊断NRDS的诊断效能。主要包括特异度、灵敏度、准确度、阴性预测值和阳性预测值。灵敏度=真阳性例数/(真阳性+假阴性)例数×100%,特异度=真阴性例数/(假阳性+真阴性)例数×100%,准确度=(真阳性+真阴性)例数/总例数×100%,阴性预测值=真阴性例数/(真阴性+假阴性)例数×100%,阳性预测值=真阳性例数/(真阳性+假阳性)例数×100%。④X线检查与肺部超声诊断新生儿BPD的诊断效能。主要包括灵敏度、特异度、准确度、阴性预测值和阳性预测值,各项数值计算方式均同③。
1.4 统计学方法 应用SPSS 22.0统计软件进行数据分析,计数资料以[ 例(%)]表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 X线检查与肺部超声检查诊断NRDS的结果分析 50例疑似NRDS患儿临床综合诊断结果显示,阳性28例,阴性22例,阳性检出率为56.00%(28/50);X线检查显示NRDS阳性35例,阳性检出率为70.00%(35/50);肺部超声检查显示NRDS阳性30例,阳性检出率为60.00%(30/50);X线检查与肺部超声检查的阳性检出率均高于临床综合诊断,但3组间比较,差异无统计学意义(χ2= 2.207,P>0.05),见表 1。
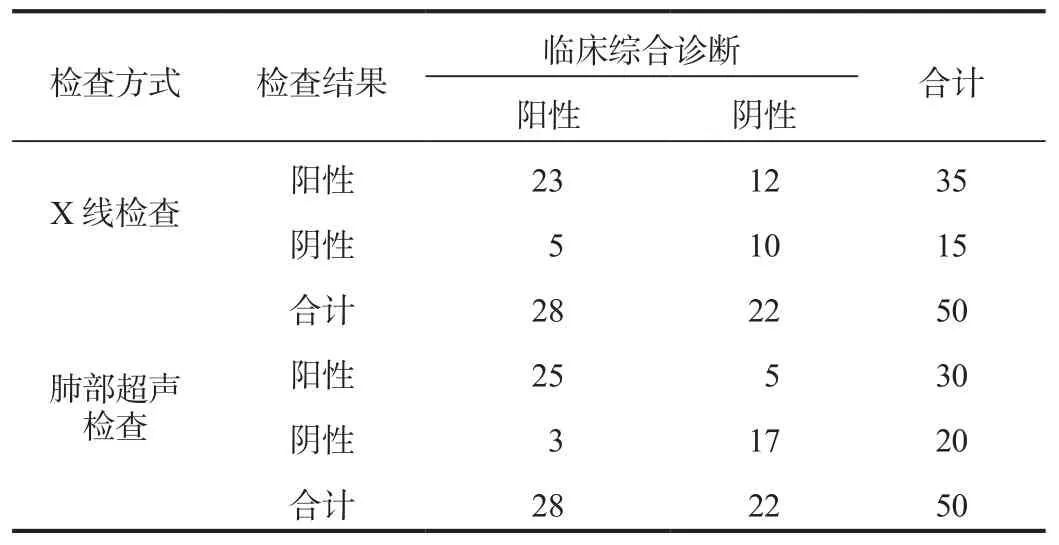
表1 X线检查与肺部超声诊断NRDS的结果分析(例)
2.2 X线检查与肺部超声检查诊断新生儿BPD的结果分析 29例疑似新生儿BPD患儿临床综合诊断结果显示,阳性20例,阴性9例,阳性检出率为68.97%(20/29);X线检查显示新生儿BPD阳性26例,阳性检出率为89.66%(26/29);肺部超声检查显示新生儿BPD阳性22例,阳性检出率为75.86%(22/29);X线检查与肺部超声检查的阳性检出率均高于临床综合诊断,但3组间比较,差异无统计学意义(χ2= 3.771,P>0.05),见表 2。
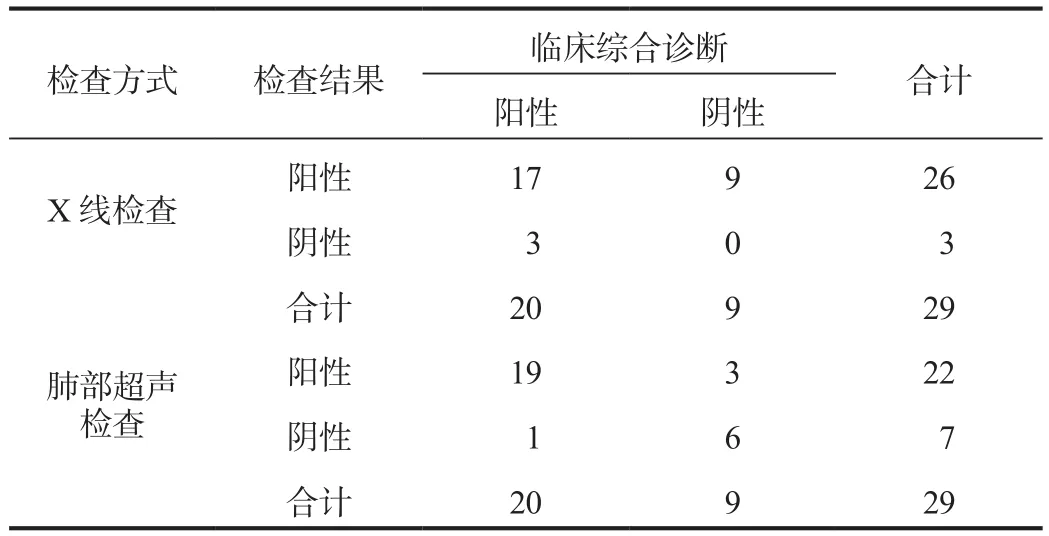
表2 X线检查与肺部超声诊断新生儿BPD的结果分析(例)
2.3 两种检查方式对NRDS的诊断效能 肺部超声对NRDS的诊断的特异度、准确度均显著高于X线检查,差异均有统计学意义(均P<0.05);肺部超声检查与X线检查对NRDS的诊断灵敏度、阴性预测值、阳性预测值比较,差异均无统计学意义(均P>0.05),见表3。

表3 X线检查与肺部超声检查对NRDS的诊断效能比较(%)
2.4 两种检查方式对新生儿BPD的诊断效能 肺部超声检查对新生儿BPD的诊断特异度、准确度均显著高于X线检查,差异均有统计学意义(均P<0.05);肺部超声检查与X线检查对新生儿BPD的诊断灵敏度、阴性预测值、阳性预测值比较,差异均无统计学意义(均P>0.05),见表 4。

表4 X线检查与肺部超声检查对新生儿BPD的诊断效能比较(%)
3 讨论
NRDS是由于机体肺泡表面活性物质分泌不足或消耗过多导致肺泡塌陷而引起的新生儿呼吸困难,临床主要表现为新生儿出生后4~6 h内出现进行性的呼吸困难,呼吸频率大于60次/min,甚至达到100次/min,同时患儿有明显的三凹症、低氧血症、青紫等多种临床症状[7]。BPD又被称为新生儿慢性肺病,是早产儿呼吸系统的常见疾病,具有独特的临床影像学特征与组织学特征[8]。新生儿BPD是早产儿严重的远期并发症之一,因早产儿肺发育尚不成熟,在未使用肺泡表面活性物质下使用呼吸机,易引发新生儿BPD,其主要表现为持续的低氧血症,易导致患儿生长发育落后[9]。
胸部X线检查是目前临床诊断NRDS与新生儿BPD最常用的辅助手段,在疾病的诊断、疗效观察、预后评估中有较高的价值,但由于X线是根据组织的吸收差异来显示组织解剖结构,在对新生儿使用期间,其较强的穿透能力容易对患儿产生较为严重的放射性伤害[10]。在影像学技术不断发展、完善的同时,超声技术已广泛应用于临床多种疾病的诊断,在NRDS、新生儿湿肺等疾病的诊断中具有良好效果[11]。同时,肺部超声具有操作简便、无放射、费用低、可重复性强且可进行实时动态观察等优势,受到临床医生与患儿家属的认可,适用于抵抗力较弱的新生儿[12]。
NRDS患儿肺部超声检查的影像学特征为肺不张、支气管充气征、A线消失等,且以肺实变(支气管充气征密集、细腻,肺实变区与周围肺组织无界限,易分辨)为典型表现,任何伴有呼吸困难新生儿在施行肺部超声检查期间,如未见肺实变,则提示其并非呼吸窘迫综合征[13]。新生儿BPD肺部超声检查的影像学特征通常表现为支气管充气征,具体的表现多为支气管充气征密集,肺部实质与其周围的肺部组织没有较为明显的界限,因此在对伴有呼吸困难的新生儿进行肺部超声检查时,没有发现其肺部实质性变化,则提示其并非新生儿BPD[14]。X线检查在新生儿肺部的检查中影像多表现为肺内细网颗粒影,且伴支气管充气征,肺透光度降低、肺野为白肺,从而对NRDS进行判断。本研究结果显示,在疑似NRDS和新生儿BPD的患儿诊断中,X线检查和肺部超声检查的阳性检出率均高于临床综合诊断,但3组间比较,差异均无统计学意义,提示X线检查和肺部超声检查均具有较高的阳性检出率,在NRDS和新生儿BPD的诊断中具有一定的应用价值。
因正常肺组织含有大量气体,声波无法穿透,造成肺实质无法显像,渗出液、漏出液、胶原及血液等会使肺密度增加,肺与周围组织之间的回声失落效应也随之减少;肺部超声检查可通过胸腔内有无回声的液性暗区,在一定程度上反映更深区域的影像,区分混响伪像,从而对NRDS与新生儿湿肺患儿胸腔内部的有无积液与胸腔积液深度的具体情况进行一个较为准确的判断,且图像清晰度较高,可根据其回声情况作出较为明确的诊断,有效避免忽视对肺部微小病灶的诊断[15-16]。本研究结果显示,肺部超声检查NRDS与新生儿BPD的特异度、准确度均显著高于X线检查,提示相对于X线检查,肺部超声检查对NRDS和新生儿BPD鉴别的诊断效能更高。X线检查虽然可通过患儿肺部不同明暗的影像观察患儿是否出现呼吸窘迫综合征与BPD,但无法具体检出患儿胸腔内部的积液情况和肺部的水肿情况[17]。在肺脏正常状态下,超声束传播过程中与周围组织不会形成声阻抗差异性,由于BPD患儿双肺支气管与细小支气管的阻塞情况更为严重,纤维增生更明显,肺实变范围更广,声阻抗会在肺实质界面形成明显差异性,造成肺实质可视化,从而对疾病进行有效诊断[18]。
综上,相比于X线检查,肺部超声检查NRDS与新生儿BPD的特异度、准确度较高,具有较高的临床诊断价值,可作为今后对NRDS与新生儿BPD诊断的辅助检查方式。但由于本研究尚存样本量偏少的不足,因此,临床上可增加样本量对NRDS与新生儿BPD检查诊断进行深入研究。
